Инсулин
Инсули́н[1] (от лат. insula «остров») — гормон белковой природы, образуется в бета-клетках островков Лангерганса поджелудочной железы. Оказывает многогранное влияние на обмен веществ практически во всех тканях. Основное действие инсулина — регулирование углеводного обмена, в частности — утилизация глюкозы в организме. Считается самым изученным гормоном (более 300 тысяч цитирований в PubMed)[2].
Инсулин увеличивает проницаемость плазматических мембран для глюкозы и других макронутриентов, активирует ключевые ферменты гликолиза, стимулирует образование в печени и мышцах из глюкозы гликогена, усиливает синтез жиров и белков. Кроме того, инсулин подавляет активность ферментов, расщепляющих гликоген и жиры, то есть помимо анаболического действия инсулин обладает также и антикатаболическим эффектом.
Нарушение секреции инсулина вследствие деструкции бета-клеток — абсолютная недостаточность инсулина — является ключевым звеном патогенеза сахарного диабета 1-го типа. Нарушение действия инсулина в клетках — относительная инсулиновая недостаточность — играет важную роль в развитии сахарного диабета 2-го типа.
Общие сведения
| Инсулин | |||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Идентификаторы | |||||||||||||||||||||||||||||||||||||||||||||||
| Псевдонимы | human insulin | ||||||||||||||||||||||||||||||||||||||||||||||
| Внешние ID | GeneCards: [1] | ||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||
Строение
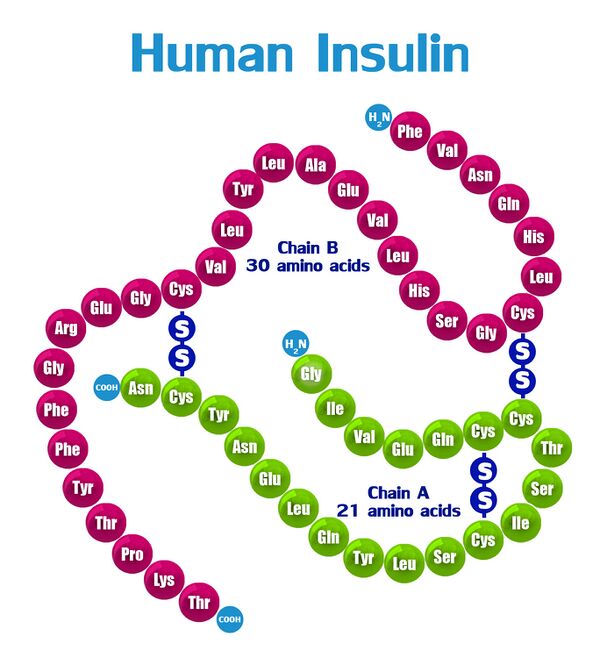
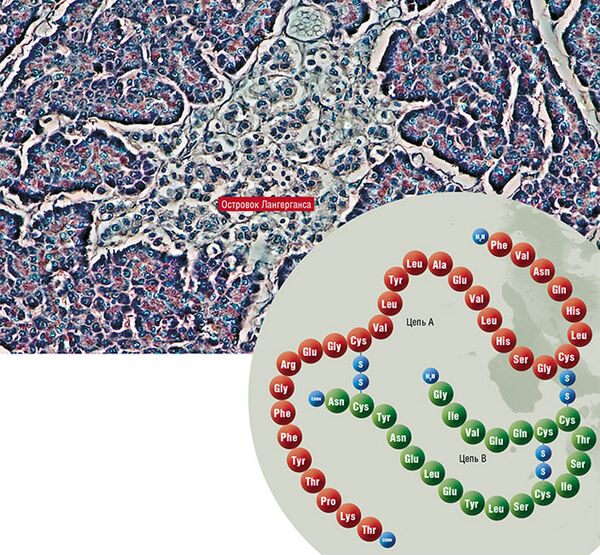
Молекула инсулина образована двумя полипептидными цепями, содержащими 51 аминокислотный остаток: A-цепь состоит из 21 аминокислотного остатка, B-цепь образована 30 аминокислотными остатками. Полипептидные цепи соединяются двумя дисульфидными мостиками через остатки цистеина, третья дисульфидная связь расположена в A-цепи.
Первичная структура инсулина у разных биологических видов несколько различается, как различается и его важность в регуляции обмена углеводов. Наиболее близким к человеческому является инсулин свиньи, который различается с ним всего одним аминокислотным остатком: в 30 положении B-цепи свиного инсулина расположен аланин, а в инсулине человека — треонин; бычий инсулин отличается тремя аминокислотными остатками.
Открытие и изучение
В 1869 году в Берлине 22-летний студент-медик Пауль Лангерганс, изучая с помощью нового микроскопа строение поджелудочной железы, обратил внимание на ранее неизвестные клетки, образующие группы, которые были равномерно распределены по всей железе. Назначение этих «маленьких кучек клеток», впоследствии известных как «островки Лангерганса», было непонятно, но позднее Эдуард Лагус показал, что в них образуется секрет, который играет роль в регуляции пищеварения.
В 1889 году немецкий физиолог Оскар Минковский, чтобы показать, что значение поджелудочной железы в пищеварении надумано, поставил эксперимент, в котором произвёл удаление железы у здоровой собаки. Через несколько дней после начала эксперимента, помощник Минковского, который следил за лабораторными животными, обратил внимание на большое количество мух, которые слетались на мочу подопытной собаки. Исследовав мочу, он обнаружил, что собака с мочой выделяет сахар. Это было первое наблюдение, позволившее связать работу поджелудочной железы и сахарный диабет.
В 1900 году Л. В. Соболев (1876—1919) экспериментально обнаружил, что после перевязки протоков поджелудочной железы железистая ткань атрофируется, а островки Лангерганса сохраняются[3]. Опыты проводились в лаборатории И. П. Павлова. Поскольку активность островковых клеток сохраняется, диабет при этом не возникает. Эти результаты наряду с известным фактом изменения островков у больных диабетом позволили Соболеву сделать заключение, что островки Лангерганса необходимы для регуляции углеводного обмена. Кроме того, Соболев предложил использовать железу новорожденных животных, у которых островки хорошо развиты по отношению к пищеварительному аппарату, для выделения вещества, обладающего противодиабетическим действием. Методы выделения активного гормонального вещества из поджелудочной железы, предложенные и опубликованные Соболевым, были использованы в 1921 г. Бантингом и Бестом в Канаде без ссылки на Соболева[3].
В 1901 году был сделан следующий важный шаг: Евгений Опи показал, что «Сахарный диабет… обусловлен разрушением островков поджелудочной железы, и возникает только когда эти тельца частично или полностью разрушены». Связь между сахарным диабетом и поджелудочной железой была известна и раньше, но до этого не было ясно, что диабет связан именно с островками.
В следующие два десятилетия были предприняты несколько попыток выделить островковый секрет как потенциальное лекарство. В 1906 Звельцер достиг некоторого успеха в снижении уровня глюкозы в крови подопытных собак панкреатическим экстрактом, но не мог продолжить свою работу. Скотт (E. L. Scott) между 1911 и 1912 годами в Чикагском университете использовал водный экстракт поджелудочной железы и отмечал «некоторое уменьшение глюкозурии», но он не смог убедить своего руководителя в важности своих исследований, и вскоре эти эксперименты были прекращены. Такой же эффект демонстрировал и Израэль Клейнер в «Рокфеллеровском институте медицинских исследований» в 1919, но его работа была прервана началом первой мировой войны, и он не смог её завершить. Завершённую работу после опытов во Франции в 1921 году опубликовал и профессор физиологии Бухарестской школы медицины и фармакологии Николае Паулеско, и в Румынии его считают первооткрывателем инсулина.
Однако практическое выделение инсулина принадлежит группе учёных Торонтского университета. Фредерик Бантинг знал о работах Соболева и практически реализовал идеи Соболева, но не сослался на них[3]. Из его записок: «перевязать собаке панкреатический проток. Оставить собаку, пока не разрушатся ацинусы и останутся только островки. Попытаться выделить внутренний секрет и подействовать на глюкозурию…»
В Торонто Бантинг встретился с Дж. Маклеодом и изложил ему свои соображения в надежде заручиться его поддержкой и получить необходимое для работы оборудование. Идея Бантинга сперва показалась профессору абсурдной и даже смешной. Но молодому учёному всё-таки удалось убедить Маклеода поддержать проект. И летом 1921 года он предоставил Бантингу университетскую лабораторию и ассистента, 22-летнего Чарльза Беста, а также выделил ему 10 собак. Их метод заключался в том, что вокруг выводного протока поджелудочной железы затягивалась лигатура, препятствуя выделению из железы панкреатического сока, и спустя несколько недель, когда внешнесекреторные клетки погибли, в живых оставались тысячи островков, из которых им удалось выделить белок, который достоверно снижал уровень сахара в крови у собак с удалённой поджелудочной железой. Сперва его назвали «айлетин».
Вернувшись из Европы, Маклеод оценил значение всей проделанной его подчинённым работы, однако для того, чтобы быть полностью уверенным в эффективности метода, профессор потребовал ещё раз проделать эксперимент в своем присутствии. И спустя несколько недель стало ясно, что вторая попытка также успешна. Однако выделение и очистка «айлетина» из поджелудочных желез собак было чрезвычайно трудоёмкой и длительной работой. Бантинг решил попытаться использовать в качестве источника поджелудочные железы плодов телят, в которых ещё не вырабатываются пищеварительные ферменты, но уже синтезируется достаточное количество инсулина. Это существенно облегчило работу. После решения проблемы с источником инсулина следующей важной задачей стала очистка белка. Для её решения в декабре 1921 Маклеод привлёк блестящего биохимика, Джеймса Коллипа, который в итоге сумел разработать эффективный метод очистки инсулина.
11 января 1922 года, после множества успешных испытаний с собаками, страдающему диабетом 14-летнему Леонарду Томпсону была сделана первая в истории инъекция инсулина. Однако первый опыт применения инсулина оказался неудачным. Экстракт оказался недостаточно очищенным, и это привело к развитию аллергии, поэтому инъекции инсулина были приостановлены. Следующие 12 дней Коллип напряжённо работал в лаборатории над улучшением экстракта. А 23 января Леонарду была введена вторая доза инсулина. На сей раз успех был полным, не было не только явных побочных действий, но и у больного перестал прогрессировать диабет. Однако впоследствии Бантинг и Бест не сработались с Коллипом и вскоре с ним расстались.
Потребовались большие количества чистого инсулина. И прежде чем был найден эффективный способ быстрого промышленного получения инсулина, была проведена очень большая работа. Важную роль в этом сыграло знакомство Бантинга с Илаем Лилли, совладельцем одной из крупнейших мировых фармацевтических компании Eli Lilly and Company.
За это революционное открытие Маклеод и Бантинг в 1923 году были удостоены Нобелевской премии по физиологии и медицине. Бантинг сперва был сильно возмущён, что его помощник Бест не был представлен к награде вместе с ним, и поначалу даже демонстративно отказался от денег, но потом всё же согласился принять премию, и свою часть торжественно разделил с Бестом[4]. Так же поступил и Маклеод, поделив свою премию с Коллипом. Патент на инсулин был продан Торонтскому университету за один доллар. Промышленное коммерческое производство инсулинов под торговой маркой Илетин было начато в 1923 году фармацевтической компанией Eli Lilly and Company[5].
Заслуга по определению точной последовательности аминокислот, образующих молекулу инсулина (так называемая первичная структура) принадлежит британскому молекулярному биологу Фредерику Сенгеру. Инсулин стал первым белком, для которого была в 1954 году полностью определена первичная структура. За проделанную работу в 1958 году он был удостоен Нобелевской премии по химии. А спустя десятилетие Дороти Кроуфут-Ходжкин с помощью метода рентгеновской дифракции определила пространственное строение молекулы инсулина. Её работы также отмечены Нобелевской премией.
Впервые искусственный синтез инсулина в начале 1960-х почти одновременно осуществили Панайотис Кацоянис в Питтсбургском университете и Хельмут Цан в РВТУ Ахена[6][7]. Первый генно-инженерный человеческий инсулин получен в 1978 году Артуром Риггсом и Кэйити Итакурой в НИИ Бекмана при участии Герберта Бойера из Genentech с помощью технологии рекомбинантной ДНК (рДНК), ими же налажены первые коммерческие препараты такого инсулина — НИИ Бекмана в 1980 году[8] и Genentech в 1982 (под брендом Humulin)[9]. Рекомбинантный инсулин производят пекарские дрожжи и кишечная палочка[10].
Свиной и другие животные инсулины полусинтетическими методами преобразуют в человеческий, однако микробиологическая технология перспективнее и уже является ведущей, так как она более продуктивна и эффективна[8].
Образование и секреция
Главным стимулом к синтезу и выделению инсулина служит повышение концентрации глюкозы в крови.
Синтез и выделение инсулина представляют собой сложный процесс, включающий несколько этапов. Первоначально образуется неактивный предшественник гормона, который после ряда химических превращений в процессе созревания превращается в активную форму. Инсулин вырабатывается в течение всего дня, а не только в ночные часы.
Ген, кодирующий первичную структуру предшественника инсулина, локализуется в коротком плече 11 хромосомы.
На рибосомах шероховатой эндоплазматической сети синтезируется пептид-предшественник — т. н. препроинсулин. Он представляет собой полипептидную цепь, построенную из 110 аминокислотных остатков и включает в себя расположенные последовательно: L-пептид, B-пептид, C-пептид и A-пептид.
Почти сразу после синтеза в ЭПР от этой молекулы отщепляется сигнальный (L) пептид — последовательность из 24 аминокислот, которые необходимы для прохождения синтезируемой молекулы через гидрофобную липидную мембрану ЭПР. Образуется проинсулин, который транспортируется в комплекс Гольджи, далее в цистернах которого происходит так называемое созревание инсулина.
Созревание является наиболее длительным этапом образования инсулина. В процессе созревания из молекулы проинсулина с помощью специфических эндопептидаз вырезается C-пептид — фрагмент из 31 аминокислоты, соединяющий B-цепь и A-цепь. То есть молекула проинсулина разделяется на инсулин и биологически инертный пептидный остаток.
В секреторных гранулах инсулин, соединяясь с ионами цинка, образует кристаллические гексамерные агрегаты.
Бета-клетки островков Лангерганса чувствительны к изменению уровня глюкозы в крови; выделение ими инсулина в ответ на повышение концентрации глюкозы реализуется по следующему механизму:
- Глюкоза свободно транспортируется в бета-клетки специальным белком-переносчиком GluT 2.
- В клетке глюкоза подвергается гликолизу и далее окисляется в дыхательном цикле с образованием АТФ; интенсивность синтеза АТФ зависит от уровня глюкозы в крови.
- АТФ регулирует закрытие ионных калиевых каналов, приводя к деполяризации мембраны.
- Деполяризация вызывает открытие потенциал-зависимых кальциевых каналов, это приводит к току кальция в клетку.
- Повышение уровня кальция в клетке активирует фосфолипазу C, которая расщепляет один из мембранных фосфолипидов — фосфатидилинозитол-4,5-бифосфат — на инозитол-1,4,5-трифосфат и диацилглицерат.
- Инозитолтрифосфат связывается с рецепторными белками ЭПР. Это приводит к высвобождению связанного внутриклеточного кальция и резкому повышению его концентрации.
- Значительное увеличение концентрации в клетке ионов кальция приводит к высвобождению заранее синтезированного инсулина, хранящегося в секреторных гранулах.
В зрелых секреторных гранулах кроме инсулина и C-пептида находятся ионы цинка, амилин и небольшие количества проинсулина и промежуточных форм.
Выделение инсулина из клетки происходит путём экзоцитоза — зрелая секреторная гранула приближается к плазматической мембране и сливается с ней, и содержимое гранулы выдавливается из клетки. Изменение физических свойств среды приводит к отщеплению цинка и распаду кристаллического неактивного инсулина на отдельные молекулы, которые и обладают биологической активностью.
Главным стимулятором освобождения инсулина является повышение уровня глюкозы в крови. Дополнительно образование инсулина и его выделение стимулируется во время приёма пищи, причём не только глюкозы или углеводов. Секрецию инсулина усиливают аминокислоты, особенно лейцин и аргинин, некоторые гормоны гастроэнтеропанкреатической системы: холецистокинин, глюкагон, ГИП, ГПП-1, АКТГ, эстрогены, производные сульфонилмочевины. Также секрецию инсулина усиливает повышение уровня калия или кальция, свободных жирных кислот в плазме крови.
Бета-клетки также находятся под влиянием автономной нервной системы:
- Парасимпатическая часть (холинергические окончания блуждающего нерва) стимулирует выделение инсулина;
- Симпатическая часть (активация α2-адренорецепторов) подавляет выделение инсулина.
Синтез инсулина заново стимулируется глюкозой и холинергическими нервными сигналами.
Действие
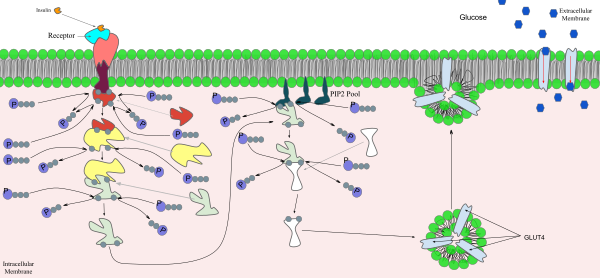
Так или иначе инсулин затрагивает все виды обмена веществ во всём организме. Однако в первую очередь действие инсулина касается именно обмена углеводов. Основное влияние инсулина на углеводный обмен связано с усилением транспорта глюкозы через клеточные мембраны. Активация инсулинового рецептора запускает внутриклеточный механизм, который напрямую влияет на поступление глюкозы в клетку путём регуляции количества и работы мембранных белков, переносящих глюкозу в клетку.
В наибольшей степени от инсулина зависит транспорт глюкозы в двух типах тканей: мышечная ткань (миоциты) и жировая ткань (адипоциты) — это т. н. инсулинозависимые ткани. Составляя вместе почти 2/3 всей клеточной массы человеческого тела, они выполняют в организме такие важные функции как движение, дыхание, кровообращение и т. п., осуществляют запасание выделенной из пищи энергии.
Подобно другим гормонам, инсулин осуществляет своё действие через белок-рецептор.
Инсулиновый рецептор представляет собой сложный интегральный белок клеточной мембраны, построенный из двух субъединиц (a и b), причём каждая из них образована двумя полипептидными цепочками.
Инсулин с высокой специфичностью связывается и распознаётся а-субъединицей рецептора, которая при присоединении гормона изменяет свою конформацию. Это приводит к появлению тирозинкиназной активности у субъединицы b, что запускает разветвлённую цепь реакций по активации ферментов, которая начинается с аутофосфорилирования рецептора.
Весь комплекс биохимических последствий взаимодействия инсулина и рецептора ещё до конца не вполне ясен, однако известно, что на промежуточном этапе происходит образование вторичных посредников: диацилглицеролов и инозитолтрифосфата, одним из эффектов которых является активация фермента — протеинкиназы С, с фосфорилирующим (и активирующим) действием которой на ферменты и связаны изменения во внутриклеточном обмене веществ.
Усиление поступления глюкозы в клетки с глюкозным транспортёром 4 типа GLUT4 (миоциты мышечной ткани и адипоциты жировой ткани) связано с активирующим действием посредников инсулина на включение в клеточную мембрану цитоплазматических везикул, содержащих белок-переносчик глюкозы GLUT4 ()[11].
В тех клетках, где нет (например, гепатоциты печени), работают другие механизмы[11].
- Инсулин ингибирует фермент гликогенфосфорилазу, разрушающий гликоген. В результате увеличивается содержание гликогена в печени и мышцах[11].
- Инсулин активирует ферменты гликолиза, что ускоряет расщепление глюкозы до ацетил-кофермента А, из которого синтезируются жирные кислоты[11].
- Инсулин инактивирует ферменты глюконеогенеза, тем самым замедляет синтез глюкозы из белков и аминокислот[11].
- Инсулин активирует ацетил-КоА-карбоксилазу и тем самым стимулирует образование малонил-кофермента А (предшественника жирных кислот)[11].
- Инсулин подавляет активность липазы, расщепление триглицеридов замедляется и их концентрация увеличивается за счёт синтеза из жирных кислот[11].
Инсулин оказывает на обмен веществ и энергии сложное и многогранное действие. Многие из эффектов инсулина реализуются через его способность действовать на активность ряда ферментов.
Инсулин является основным гормоном, снижающим содержание глюкозы в крови (уровень глюкозы также снижается и андрогенами, которые выделяются сетчатой зоной коры надпочечников), это реализуется через:
- усиление поглощения клетками глюкозы и других веществ;
- активацию ключевых ферментов гликолиза;
- увеличение интенсивности синтеза гликогена — инсулин форсирует запасание глюкозы клетками печени и мышц путём полимеризации её в гликоген;
- уменьшение интенсивности глюконеогенеза — снижается образование в печени глюкозы из различных веществ
Анаболические эффекты:
- усиливает поглощение клетками аминокислот (особенно лейцина и валина);
- усиливает транспорт в клетку ионов калия, а также ионов магния и фосфат-ионов;
- усиливает репликацию ДНК и биосинтез белка;
- усиливает синтез жирных кислот и последующую их этерификацию: в жировой ткани и в печени инсулин способствует превращению глюкозы в триглицериды; при недостатке инсулина происходит обратное — мобилизация жиров.
Антикатаболические эффекты:
- подавляет гидролиз белков — уменьшает деградацию белков;
- уменьшает липолиз — снижает поступление жирных кислот в кровь.
Клиренс
Элиминация инсулина из кровотока осуществляется преимущественно печенью и почками.
При прохождении через портальную систему печени в норме связывается и разрушается до 60 % секретируемого поджелудочной железой инсулина, ещё 35—40 % элиминируется почками (однако в случае введения экзогенного инсулина при сахарном диабете бо́льшая нагрузка ложится на почки, так как вводимый парентерально инсулин минует портальную вену). При попадании в гепатоциты инсулин вначале подвергается воздействию фермента инсулиназы, разрушающего дисульфидные мостики между A- и B-цепями молекулы инсулина, после чего остатки молекулы деградируют до аминокислот.
Инсулин имеет молекулярную массу 5808 Да и поэтому свободно попадает через клубочек в капсулу Боумена-Шумлянского. Из просвета канальца инсулин извлекается переносчиком, после чего он поступает в лизосомы канальцевого эпителия и распадается до аминокислот.
Определённая (незначительная) фракция инсулина разрушается на уровне тканей-мишеней: после индукции сигнальных путей комплекс «инсулин+рецептор» погружается в цитозоль и подвергается протеолизу в лизосомах (деградации подвергается лишь остаток инсулина, а освобождённый рецептор транспортируется обратно к мембране и снова встраивается в неё).
Регуляция уровня глюкозы в крови
Поддержание оптимальной концентрации глюкозы в крови — результат действия множества факторов, сочетание слаженной работы многих систем организма. Ведущая роль в поддержании динамического равновесия между процессами образования и утилизации глюкозы принадлежит гормональной регуляции.
В среднем уровень глюкозы в крови здорового человека, в зависимости от давности употребления пищи, колеблется от 2,7 до 8,3 (норма натощак 3,5—5,5) ммоль/л, однако сразу после приёма пищи концентрация резко возрастает на короткое время.
Две группы гормонов противоположным образом влияют на концентрацию глюкозы в крови:
- единственный гипогликемический гормон — инсулин;
- гипергликемические гормоны (глюкагон, гормон роста и гормоны надпочечников), которые повышают содержание глюкозы в крови.
Когда уровень глюкозы снижается ниже нормального физиологического значения, секреция инсулина бета-клетками снижается, но в норме никогда не прекращается. Если же уровень глюкозы падает до опасного уровня, высвобождаются так называемые контр инсулиновые (гипергликемические) гормоны (наиболее известны глюкокортикоиды и глюкагон — продукт секреции альфа-клеток панкреатических островков), которые вызывают высвобождение глюкозы в кровь. Адреналин и другие гормоны стресса сильно подавляют выделение инсулина в кровь.
Точность и эффективность работы этого сложного механизма является непременным условием нормальной работы всего организма, здоровья. Длительное повышенное содержание глюкозы в крови (гипергликемия) является главным симптомом и патогенетической сущностью сахарного диабета. Гипогликемия — понижение содержания глюкозы в крови — часто имеет ещё более серьёзные последствия. Так, экстремальное падение уровня глюкозы может быть чревато развитием гипогликемической комы и смертью.
Гипергликемия — увеличение уровня сахара в крови.
В состоянии гипергликемии увеличивается поступление глюкозы как в печень, так и в периферические ткани. Как только уровень глюкозы превышает некоторый порог, поджелудочная железа начинает вырабатывать инсулин.
Гипогликемия — патологическое состояние, характеризующееся снижением уровня глюкозы периферической крови ниже нормы (< 3,3 ммоль/л при оценке по цельной капиллярной крови; < 3,9 ммоль/л — по венозной плазме). Развивается вследствие передозировки сахароснижающих препаратов или избыточной секреции инсулина в организме. Тяжёлая гипогликемия может привести к развитию гипогликемической комы и вызвать гибель человека.
Заболевания, связанные с действием инсулина
- Инсулинома — доброкачественная опухоль из бета-клеток поджелудочной железы, вырабатывающая избыточное количество инсулина. Клиническая картина характеризуется эпизодически возникающими гипогликемическими состояниями.
- Инсулиновый шок — симптомокомплекс, развивающийся при однократно введенной избыточной дозе инсулина. Наиболее полное описание можно встретить в учебниках по психиатрии, так как инсулиновые шоки применяли для лечения шизофрении.
- Синдром хронической передозировки инсулина (синдром Сомоджи) — симптомокомплекс, развивающийся при длительном избыточном введении препаратов инсулина.
Препараты инсулина
11 января 1922 года Ф. Бантинг и Ч. Бест впервые сделали инъекцию очищенного инсулина подростку Леонарду Томпсону, который страдал сахарным диабетом. Поразительные клинические результаты при использовании экстракта, полученного Бантингом и Бестом по методу Коллипа, явились окончательным подтверждением: разработано безопасное, эффективное, стандартизированное средство, пригодное для производства в больших объёмах.[12] Широкое применение инсулина для лечения больных сахарным диабетом стимулировало создание многих препаратов, обеспечивающих поступление гормона в кровь с различной скоростью. Характеристика некоторых из этих препаратов приведена ниже. Хотя разработчики препаратов надеялись, что в соответствующей комбинации эти препараты полностью удовлетворят потребности каждого больного, эта надежда оправдывается далеко не всегда[13].
- моновидовые (одновидовые) — включают в себя экстракт поджелудочных желез животных только одного вида, например, свиньи
- комбинированные — состоят из экстрактов поджелудочных желез животных разных видов, например, свиньи и быка. Сегодня данный вид инсулина уже не применяется
- человеческий
- свиной — отличается от человеческого одной аминокислотой: в тридцатом положении В-цепи вместо аминокислоты треонин содержится аланин (B30—Ala)
- крупного рогатого скота — отличается тремя аминокислотами
- китовый — отличается более чем тремя аминокислотами
- традиционные — экстрагируются кислым этанолом, а в процессе очистки фильтруются, высаливаются и многократно кристаллизуются (метод не позволяет очистить препарат от примесей других гормонов, содержащихся в поджелудочной железе)
- монопиковые (MP) — после традиционной очистки фильтруются на геле (при проведении гельхроматографии образуют всего один «пик»: содержание вышеперечисленных примесей не более 1⋅10−3
- монокомпонентные (MC) — подвергаются ещё более глубокой очистке с помощью молекулярного сита и метода ионообменной хроматографии на DEAE-целлюлозе, что позволяет добиться 99 % степени их чистоты (1⋅10−6)
- короткого действия (однокомпонентные);
- пролонгированного действия (как правило, комбинированные):
- среднего срока действия;
- длительного действия;
- сверхдлительного действия.
- ультракороткого действия — имитируют прандиальную (болюсную) секрецию инсулина;
- базальные (беспиковые) продолжительного действия — благодаря постепенному высвобождению из подкожного депо позволяют имитировать базальную (фоновая) секрецию инсулина в организме (происходит постоянно в небольших количествах для нивелирования контринсулярного действия других гормонов).
Коммерческие препараты инсулина
До 2000-х годов концентрация инсулина в коммерческих препаратах была 40 ЕД/мл. Со временем концентрацию увеличили до 100 ЕД/мл (для уменьшения объёма инъекции в 2,5 раза). Современные коммерческие препараты инсулина содержат 100 ЕД/мл, но лучше убедиться в этом изучив этикетку (ошибка в 2,5 раза может оказаться смертельной)[14][15].
Самые первые искусственно полученные препараты. Приведены современные, высокоочищенные препараты, в том числе и полусинтетические абсолютно идентичные инсулину человека.
Профиль действия:
- начало — через 15—20 минут с момента подкожного введения,
- «пик» (период максимального действия) — 1,5—3 часа,
- общая продолжительность действия — 6—8 часов.
Названия препаратов:
- Actrapid MP — свиной, монопиковый
- Actrapid MC — свиной, монокомпонентный
- Actrapid HM — человеческий, монокомпонентный, полусинтетический (генноинженерный)
- Humulin Regular — человеческий, монокомпонентный, полусинтетический (генноинженерный)
- Insuman Rapid HM — человеческий, монокомпонентный, полусинтетический (генноинженерный)
Совершенно особая группа препаратов свиного инсулина с кислой pH (пролонгирован гидрохлоридом аминохинкарбамида). Препарат вводился три раза в сутки с интервалом 8 часов. Впоследствии «кислые» инсулины подверглись критике и гонениям (производство прекращено) — на смену пришли современные препараты короткого и пролонгированного действия.
Профиль действия:
- начало — через 1—1,5 часа с момента подкожного введения,
- «пик» (период максимального действия) — 3—6 часов,
- общая продолжительность действия — 10—12 часов.
Названия препаратов:
- Insulin B — известен как Берлинский инсулин (выпускался в ГДР), снят с производства.
- Моносурфинсулин[16] — выпускался в СССР, снят с производства.
Группа NPH-инсулинов — названа по автору «Нейтральный протамин Хагедорна», он же ПЦИ (протамин-цинк-инсулин) в научной русскоязычной литературе времён СССР. Можно встретить прежнее название «Изофан». NPH-инсулин получают путём прибавления к раствору кристаллического (короткого) инсулина белка́ протамина (0,4 мг/100 ЕД), цинка (0,016—0,04 мг/100 ЕД) и фосфатного буфера для поддержания уровня pH 7,2. Первая попытка имитировать базальную (постоянную) секрецию инсулина. Подразумевалось, что две инъекции инсулина короткого действия компенсируют подъём уровня сахара в крови после завтрака и ужина, а единственная инъекция NPH обеспечит базальную секрецию и компенсирует обеденный подъём сахара в крови. Препарат не получился суточным (как было заявлено фирмами-производителями поначалу). Но любой недостаток можно превратить в преимущество — фирмы сделали готовые смеси (см. ниже) и рекомендовали вводить инсулин два раза в сутки вместо интенсивной схемы, подразумевающей 4-5 инъекций в сутки (см. Инсулинотерапия).
Профиль действия:
- начало — через 2—4 часа с момента подкожного введения,
- «пик» (период максимального действия) — 6—10 часов,
- общая продолжительность действия — 16—18 часов (изначально была заявлена 24 часа).
Названия препаратов:
- Protaphane MP — свиной, монопиковый
- Protaphane MC — свиной, монокомпонентный
- Protaphane HM — человеческий, монокомпонентный, полусинтетический (генноинженерный)
- Humulin NPH — человеческий, монокомпонентный, полусинтетический (генноинженерный)
- Insuman Basal — человеческий, монокомпонентный, полусинтетический (генноинженерный)
Готовые (стабильные) смеси препаратов инсулина созданы фирмами-производителями инсулинов для ведения пациентов с сахарным диабетом в режиме двух инъекций в сутки (вместо 4—5). Однако они подходят не всем больным; косвенное подтверждение этому — наличие нескольких вариантов смесей в пределах одной фирмы-производителя и практически полное отсутствие препаратов этой группы на фармацевтическом рынке.
Профиль действия: зависит от состава сме́си — чем выше процент («короткого») инсулина, тем сильнее и короче действие смеси и наоборот. В практике «прижилась» только смесь 30/70, поскольку эта пропорция реже всего приводит к гипогликемии/гипергликемии.
Названия препаратов:
- Humulin M3 — Humulin Regular — 30 %/Humulin NPH — 70 %
- Humulin M1
- Humulin M2
- Mixtard HM
- Insuman Comb
Эта группа препаратов вводится один раз в сутки и создана исключительно для лиц со 2-м типом сахарного диабета. Основным патологическим механизмом сахарного диабета 2-го типа является инсулинорезистентность (низкая чувствительность к инсулину). Для её преодоления необходимо поддерживать постоянно высокую концентрацию инсулина в крови. Препараты особо удобны для пожилых одиноких пациентов, инвалидов по зрению, которым инсулин вводит медицинская сестра на дому.
Профиль действия:
- начало — «Ультраленте»: через 6—8 часов с момента подкожного введения, «Ультратард ЧМ»: через 3—6 часов,
- «пик» (период максимального действия) — 16—20 часов (для всех представителей данной группы),
- общая продолжительность действия — 24—36 часов (для всех представителей данной группы).
Названия препаратов:
- Ultralente — свиной, нейтральный
- Humulin U — генноинженерный полусинтетический человеческий, монокомпонентный
- Ultratard HM — генноинженерный полусинтетический человеческий, монокомпонентный
Представляют собой варианты последовательности аминокислот в В-цепи природного инсулина человека (чаще молекула инсулина модифицируется в положении В28 и/или B29), полученные методом генной инженерии. Созданы для максимально приближенного к природному профиля действия коммерческих препаратов инсулина, вводимых извне. Преимущество — раннее начало действия и отсутствие повторно подъёма концентрации через два часа после инъекции, что требовало (для профилактики гипогликемии) дополнительного приёма пищи. Клинические испытания прошёл Хумалог (Лиз-Про), Новорапид и Апидра.
Профиль действия:
- начало — через 10—20 минут с момента подкожного введения,
- «пик» (период максимального действия) — 0,5—1,5 часа,
- общая продолжительность действия — 3—5 часов.
Названия препаратов:
- Хумалог — инсулин лизпро (B28-Lys, B29-Pro)
- Новорапид — инсулин аспарт (B28-Asp)
- Апидра — инсулин глулизин (B3-Lys, B29-Glu)
Часто не совсем корректно также называются «ультрадлинными инсулинами». Созданы для длительного блокирования инсулином (по механизму отрицательной обратной связи) работы альфа-клеток поджелудочной железы, секретирующих прямой антагонист инсулина гормон глюкагон. Способствуют синтезу гликогена в печени и мышцах («стратегический запас углеводов» для профилактики гипогликемии). Заявленная продолжительность действия — 24 часа. Клинические испытания прошли Лантус (2010 год), Левемир, Туджео и Тресиба.
Профиль действия:
- начало — через несколько минут с момента подкожного введения,
- «пик» — отсутствует, концентрация поддерживается приблизительно на одном уровне,
- общая продолжительность действия — до 24 часов.
Названия препаратов:
- Лантус, инсулин гларгин — получен методом модификации: замена аминокислоты Аспарагин на Глицин в А-цепи и добавление двух Аргининов к В-цепи (А21-Gly; B+Arg-Arg) — в отличие от всех инсулинов пролонгированного действия выпускается в виде раствора для инъекций, а не суспензии (что исключает погрешности в дозировании препарата, так как суспензию необходимо перед применением взбалтывать, а раствор стабилен).
- Левемир, инсулин детемир. Иногда возникает необходимость в двух инъекциях в сутки.
- Toujeo — Туджео, Gla-300, инсулин гларгин U-300, концентрация активного вещества в 3 раза больше, чем у Лантуса[17]. После подкожной инъекции фармакокинетический и фармакодинамический профили Туджео являются более постоянными и продолжительными (более 24 часов) по сравнению с Лантусом (Gla-100), что обусловлено более постепенным и длительным выделением гларгина из подкожного депо. Туджео обеспечивает гибкий режим введения инсулина (24 ± 3 часа или утром и вечером), ассоциируется с меньшим увеличением массы тела и более низкой частотой гипогликемических состояний[18].
- Тресиба, инсулин деглудек. Представляет собой ДНК-рекомбинантный человеческий инсулин, к которому через соответствующий линкер (L-глютаминовая кислота) в положении Lys-B30 присоединен остаток гексадекандиовой жирной кислоты. Наиболее новый препарат на рынке, заявлен производителем, компанией Novo Nordisk, как обеспечивающий значительно более ровную концентрацию на всём периоде действия по сравнению с другими препаратами данного класса и имеющий очень большую длительность действия одной дозы (до двух суток и более). Рекомендовано введение один раз в сутки перед сном. Представлен в вариантах 100 ЕД/мл и 200 ЕД/мл.
Появление таких готовых смесей с точки зрения практики инсулинотерапии не совсем ясно. Вероятно фирма-производитель пытается нивелировать недостаточную продолжительность действия «суточного» беспикового аналога человеческого инсулина.
Названия препаратов:
- Novomix 30 — 30 % аналога инсулина человека ультракороткого действия инсулина Аспарт/70% протаминизированного инсулина Аспарт (протамин-кристаллический компонент средней продолжительности действия по аналогии с производством NPH-инсулинов).
- Humalog M25 — 25 % аналога инсулина человека ультракороткого действия Лиз-Про/75% протаминизированного инсулина Лиз-Про
- Humalog M50 — 50 % аналога инсулина человека ультракороткого действия Лиз-Про/50% протаминизированного инсулина Лиз-Про
Инсулинотерапия
Существует 3 основных режима инсулинотерапии. У каждого из них имеются свои преимущества и недостатки.
У здорового человека секреция инсулина бета-клетками происходит постоянно и составляет около 1 ЕД инсулина в 1 ч, это так называемая базальная (базисная) или фоновая секреция для подавления работы альфа-клеток, продуцирующих основного антагониста инсулина глюкагон. Во время еды происходит быстрое (болюсное) повышение концентрации инсулина во много раз. Стимулированная секреция инсулина составляет приблизительно 1—2 ЕД на каждые 10 г углеводов (цифра весьма вариабельна — даже у одного и того же человека она различна в разное время суток и во многом зависит от состояния организма в данный момент времени). При этом устанавливается динамическое равновесие: поддерживается постоянный баланс между концентрацией инсулина и потребностью в нём (по механизму обратной связи) выбросом «контринсулярных» гормонов — естественного гормона-антагониста инсулина — Глюкагона и других.
Больной сахарным диабетом 1-го типа нуждается в заместительной инсулинотерапии, которая бы имитировала секрецию инсулина в физиологических условиях. Существуют традиционная схема инсулинотерапии и интенсифицированная инсулинотерапия. Необходимо использовать различные виды препаратов инсулина — задача одних постоянное подавление естественных антагонистов инсулина и посреднические функции в передаче действия гормона роста на клетки (инсулиноподобные факторы роста или соматомедин C), а задача других (короткого действия) компенсировать постпрандиальную гипергликемию (повышение уровня углеводов в циркулирующей крови после приёма пищи). Добиться компенсации углеводного обмена однократным введением препарата инсулина у больных сахарным диабетом 1-го типа невозможно. Количество инъекций варьирует от 2 (фиксированной готовой смеси препаратов инсулина короткого действия и NPH) до 5—6-разового введения препаратов инсулина короткого действия в сутки (без применения NPH-инсулина). Чем больше число инъекций, тем ближе инсулинотерапия к естественной секреции инсулина[19].
Примечания
Литература
- Ткачук, В. А. Молекулярные механизмы развития резистентности к инсулину / В. А. Ткачук, А. В. Воротников // Сахарный диабет : журн. — 2014. — Т. 17, № 2. — С. 29–40. — doi:10.14341/DM2014229-40.