Доброкачественный симметричный липоматоз
Доброка́чественный симметри́чный липомато́з (ДСЛ; боле́знь Маделу́нга, синдро́м Ла́уна — Бенсо́да, мно́жественный симметри́чный липомато́з) — редкое заболевание неизвестной этиологии, характеризующееся образованием множественных неинкапсулированных жировых отложений с симметричным распределением. Основные зоны поражения включают шею, спину, плечевой пояс и верхние конечности, реже — область живота и бёдер. ДСЛ имеет преимущественно доброкачественное течение[1].
Общие сведения
История
Первое упоминание об ДСЛ принадлежит Бенджамину Броди, который описал его в 1846 году. Значительный вклад в изучение патологии внёс Отто Маделунг, представивший в 1888 году клинические данные о 33 случаях. Наиболее полное и систематизированное описание болезни было сделано Лауном и Бенсодом в 1898 году — они опубликовали детальный анализ 65 случаев заболевания[1].
Классификация
Классификация ДСЛ основана на особенностях распределения жировых отложений и включает три основных типа[1]:
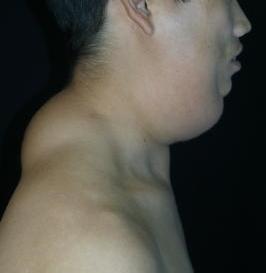
- тип I (шейный, или «воротниковый») — характеризуется диффузным распространением липоматозной ткани в области шеи, формируя характерный «воротник»;
- тип II (псевдоатлетический) — проявляется липоматозными разрастаниями в зоне плечевого пояса, верхних конечностей, грудной клетки и иногда брюшной стенки, что придаёт пациенту внешнее сходство с атлетическим телосложением;
- тип III (гиноидный, или «женский») — наиболее редкая форма, при которой жировые отложения преимущественно локализуются в области бёдер и ягодиц, имитируя женский тип ожирения.
Этиология
Этиология ДСЛ точно не определена. Современные исследования выделяют четыре ключевых этиологических фактора развития ДСЛ[2]:
- наследственный фактор — заболевание чаще наследуется по аутосомно-доминантному типу, что подтверждает его генетическую природу. Патогенные мутации, связанные с развитием ДСЛ, были выявлены в генах MFN2 (расположенном на хромосоме 1p36.22) и LIPE (находящемся на хромосоме 19q13.2);
- нейрогенные нарушения — патология может развиваться вследствие дисфункции нервной регуляции жировой ткани на трофическом уровне;
- патология лимфатической системы — особенно важную роль играют хронические заболевания шейных лимфатических узлов;
- токсическое воздействие — длительная алкогольная интоксикация рассматривается как значимый провоцирующий фактор.
Эти этиологические факторы могут выступать как изолированно, так и в различных комбинациях, определяя клиническую картину заболевания[2].
Патогенез
Патогенез ДСЛ рассматривается с позиций нескольких взаимодополняющих теорий[2][3]:
- основной механизм развития связывают с нарушением катехоламиновой регуляции липолиза, при котором происходит сбой адренергически стимулированного расщепления жиров, приводящий к патологическому накоплению липидов;
- существенную роль играет хроническая алкогольная интоксикация: метаболит этанола ацетальдегид вызывает оксидативное повреждение митохондриальной ДНК, нарушает энергетический обмен и способствует избыточному накоплению жировых включений;
- альтернативная эмбриональная теория объясняет заболевание персистенцией и пролиферацией бурой жировой ткани эмбрионального типа;
- современные генетические исследования выявили значимость мутаций в генах MFN2 и LIPE: эти гены кодируют соответственно митофузин-2 (белок, участвующий в слиянии митохондрий) и гормон-чувствительную липазу (ключевой фермент липолиза).
Комплексное взаимодействие этих механизмов обуславливает характерные клинические проявления — симметричное распределение липом, резистентность к стандартным методам коррекции веса и высокую частоту рецидивов после хирургического лечения[2][3].
Эпидемиология
ДСЛ характеризуется выраженной гендерной предрасположенностью, поражая преимущественно мужчин с соотношением заболеваемости между полами от 15:1 до 30:1 в различных регионах. Заболевание встречается среди всех этнических групп, однако точные данные о распространённости отсутствуют. Имеются лишь региональные эпидемиологические оценки — например, в Италии распространённость среди мужского населения составляет примерно 1 случай на 25 000 человек. В мировой медицинской литературе описано свыше 300 случаев данного заболевания[4].
Диагностика
ДСЛ развивается в две характерные стадии: сначала наблюдается быстрый рост жировых отложений, который затем переходит в медленное, но неуклонное прогрессирование. Типичными зонами поражения становятся лицо (особенно щёки и подбородок), шея с переходом на затылочную область, надключичные ямки, плечевой пояс, а в редких случаях — бёдра. Пациенты чаще всего обращаются к врачу из-за выраженных косметических дефектов и трудностей с ношением одежды. Поражение области шеи вызывает сдавление шейных мышц и приводит к сужению трахеи и пищевода, вызывая проблемы с дыханием и обструктивное апноэ сна. Заболевание часто сочетается с частичной липодистрофией и миопатией, что дополнительно осложняет клиническую картину[4].
По данным ультразвукового исследования, компьютерной томографии и магнитно-резонансной томографии выявляются характерные симметричные неинкапсулированные жировые отложения[4].
В сомнительных случаях, особенно при подозрении на злокачественную трансформацию, проводится биопсия жировых масс с последующим гистологическим исследованием биоптата для исключения липосаркомы[4].
Биохимический анализ крови: выявляется повышение концентрации глюкозы и дислипидемия[4].
Молекулярно-генетический анализ: может быть выявлена мутация в генах MFN2 и LIPE методом секвенирования[4].
Дифференциальная диагностика
Дифференциальная диагностика ДСЛ проводится со следующими состояниями[4]:
- липосаркома;
- синдром Кушинга;
- семейная частичная липодистрофия;
- семейный ангиолипоматоз;
- синдром «сливового живота»;
- лимфома.
Осложнения
Липоматозные разрастания в области языка, верхних дыхательных путей, трахеи и средостения могут вызывать серьёзные осложнения вследствие механического сдавления жизненно важных структур. Наиболее опасными являются синдром сдавления трахеи и синдром верхней полой вены, которые клинически проявляются триадой характерных симптомов: нарастающей одышкой, дисфагией и дисфонией. Эти проявления свидетельствуют о выраженной компрессии дыхательных путей и сосудистых структур, что создаёт непосредственную угрозу для жизни. Особую опасность представляет прогрессирующее сужение просвета трахеи, которое может привести к острой дыхательной недостаточности. Практически у всех больных развивается полинейропатия, поражение печени и метаболический синдром[1][4].
Лечение
В некоторых случаях заболевание не требует активного вмешательства. Однако при наличии показаний, таких как выраженный косметический дефект, синдром обструктивного апноэ сна, компрессия дыхательных путей или пищевода, а также интенсивный болевой синдром, применяются хирургические методы. Основные варианты оперативного лечения включают иссечение жировых масс и липосакцию[4][5].
Хотя прекращение употребления алкоголя рекомендуется всем пациентам, это редко приводит к регрессу уже сформировавшихся липоматозных изменений. В отдельных случаях снижение массы тела может замедлить прогрессирование заболевания[4].
Обязательными компонентами терапии являются коррекция сахарного диабета и цирроза печени[4].
Прогноз
ДСЛ представляет собой в основном доброкачественное состояние, однако в некоторых случаях заболевание может вызывать серьёзные физические, косметические и психологические последствия. Сопутствующие заболевания могут влиять на прогноз. Алкоголизм играет более значительную роль в заболеваемости и смертности, чем сам ДСЛ[4].
Диспансерное наблюдение
Не разработано.
Профилактика
Профилактика заболевания заключается в ограничении употребления алкоголя, который является важным провоцирующим фактором[1].
Примечания
Литература
- Сердюк Н. Б., Куценко Ю. А., Проскокова Т. Н., Хелимский А. М. Случай семейного множественного симметричного липоматоза (болезнь Маделунга) в сочетании с полиневропатией // Дальневосточный медицинский журнал. — 2018. — № 1.
- Батюшин М. М., Пасечник А. В., Садовничая Н. А. Множественный липоматоз (болезнь Маделунга) и поражение почек. Два клинических случая // Нефрология. — 2013. — № 5.