Синдром Баллера — Герольда
Синдром Баллера — Герольда (СБГ) — это редкое генетическое заболевание, основными проявлениями которого являются аномалии развития скелета, к которым относятся краниосиностоз (преждевременное закрытие родничков), недоразвитие или отсутствие лучевой кости и костей большого пальца рук, а также аплазия надколенников. Для синдром характерно наличие повышенного риска развития онкологических патологий. В основе заболевания лежит мутация гена RECQL4 [1].
Общие сведения
История
Первые клинические случаи синдрома были описаны немецкими врачами Баллером в 1950 году и Герольдом в 1959 году. В 1975 году исследователь Коэн систематизировал эти данные и предложил название «синдром Баллера — Герольда», выделив его ключевые признаки: задержку роста, аномалии лицевого и мозгового черепа, а также недоразвитие или отсутствие лучевых костей. Позже, в 2006 году, было установлено, что заболевание связано с мутациями в гене RECQL4 [1].
Этиология
Заболевания связано с мутацией в гене RECQL4 и наследуется по аутосомно-доминантному типу [2].
Патогенез
СБГ развивается вследствие мутации гена RECQL4, кодирующего аденозитрифосфат-зависимую ДНК-хеликазу Q4. Этот белок принадлежит к семейству RecQ-хеликаз, которые играют ключевую роль в поддержании стабильности генома. Он участвует в критических клеточных процессах: репликации ДНК (разделяет цепи ДНК, восстанавливает остановленные репликационные вилки), репарации повреждений ДНК, рекомбинации, поддержании теломер и разделении хромосом.Нарушение этих механизмов из-за мутаций RECQL4 приводит к геномной нестабильности. Геномная нестабильность проявляется различными пороками развития и предрасположенностью к остеосаркомам и лимфомам [3].
Эпидемиология
Диагностика
Клиническая картина
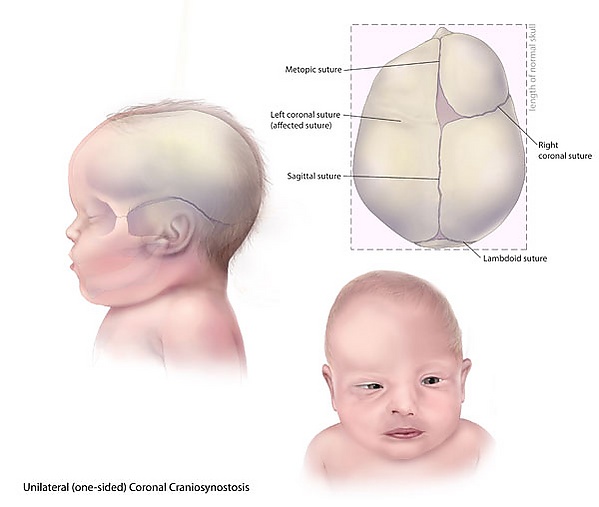
При рождении характерно наличие краниосиностоза и аномалий верхних конечностей. Наиболее часто поражается венечный шов, хотя могут вовлекаться метопический, ламбдовидный и сагиттальный швы как изолированно, так и в различных комбинациях [3].
Челюстно-лицевые особенности включают брахицефалию, экзофтальм, выступающий лоб, большие роднички, вогнутую спинку носа, короткий нос, узкий рот с тонкой красной каймой губ и высокое арковидное нёбо [3].
Скелетные аномалии представлены гипоплазией или аплазией большого пальца и лучевой кости (часто асимметричными), а также пороками развития костей запястья и пясти. Со стороны коленных суставов характерна гипоплазия или отсутствие надколенника, что становится заметным в детском возрасте. Для пациентов характерна задержка роста, проявляющаяся в младенчестве и во взрослом возрасте [3].
Кожные проявления обычно развиваются в первые годы жизни, начинаясь с эритемы лица и конечностей, которая позже трансформируется в пойкилодермию (участки гипо- и гиперпигментации, атрофии и телеангиэктазии) [3].
Хотя в отдельных случаях описывалась отставание в интеллектуальном развитии, большинство пациентов развиваются нормально [3].
К редким сопутствующим находкам относят атрезию или переднее смещение ануса, а также врождённые пороки сердца (дефект межжелудочковой перегородки, тетрада Фалло) и аномалии воротной вены [3].
Характерно повышенная предрасположенность к остеосаркоме, лимфомам и раку кожи [3].
У пациентов с СБГ влияние краниосиностоза на центральную нервную систему проявляется по-разному. Среди структурных аномалий головного мозга чаще всего встречаются полимикрогирия, представляющая собой аномалию развития коры головного мозга, характеризующуюся формированием множества мелких и аномальных извилин, и гидроцефалия. Эти структурные изменения могут по-разному влиять на неврологический статус пациентов, что объясняет вариабельность клинических проявлений у разных больных с данным синдромом [5].
Инструментальная диагностика
Типичные нарушения скелета могут быть обнаружены по данным ультразвукового исследования ещё во внутриутробном периоде [1].
Аудиометрия позволяет, в некоторых случаях, выявить умеренную кондуктивную тугоухость [5].
Эхокардиография полезна при диагностике врождённых пороков сердца [5].
Электроэнцефалография может выявить лёгкие отклонения в виде диффузных бета- и тета-волн, что указывает на неспецифические изменения биоэлектрической активности мозга [5].
Лабораторная диагностика
Молекулярно-генетическая диагностика: секвенирование обоих аллелей гена RECQL4 позволяет выявить мутацию [1].
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими состояниями[3][4]:
- синдром Ротмунда — Томсона;
- синдром RAPADILINO;
- синдром Робертса;
- анемия Фанкони;
- Синдром Сэтре — Чотцена ;
- синдром VACTERL;
- синдром Холт — Орама;
- синдром TAR (тромбоцитопения-аплазия лучевой кости);
- SALL4-ассоциированные заболевания;
- фетальный вальпроатовый синдром.
Лечение
Краниосиностоз требует лечения у нейрохирургов и челюстно-лицевых хирургов, при двустороннем поражении хирургическое вмешательство обычно проводят до достижения шестимесячного возраста [3].
Для восстановления функционального захвата при отсутствии большого пальца может быть выполнена полицизация указательного пальца [3].
При наличии пойкилодермии рекомендуется использование солнцезащитных средств для снижения риска повреждения кожи ультрафиолетовым излучением и потенциального развития кожных злокачественных новообразований. В случае возникновения онкологического заболевания необходимо обратиться к онкологу, специализирующемуся на данном типе рака [3].
Прогноз
Прогноз при синдроме Баллера-Герольда зависит от тяжести проявлений и своевременности медицинской помощи. В тяжелых случаях, когда присутствуют множественные пороки развития, а также сердечные или дыхательные осложнения, возможна гибель в раннем детстве. При умеренной форме заболевания и адекватном лечении пациенты могут доживать до взрослого возраста. Краниосиностоз, являющийся характерным проявлением синдрома, без хирургической коррекции может привести к повышению внутричерепного давления, задержке развития и слепоте. Однако при комплексном лечении, включающем краниофациальную хирургию, ортопедическую коррекцию и реабилитацию, качество жизни пациентов может быть удовлетворительным [3][4].
Диспансерное наблюдение
Не разработано.
Профилактика
Не разработана.
Примечания
- ↑ 1 2 3 4 Стругов В.В. Синдром Баллера-Герольда (рус.). Генокарта - генетическая энциклопедия. (5 марта 2019).
- ↑ 1 2 Hideo Kaneko, Rie Izumi, Hirotsugu Oda, Osamu Ohara, Kiyoko Sameshima, Hidenori Ohnishi, Toshiyuki Fukao, Michinori Funato. Nationwide survey of Baller-Gerold syndrome in Japanese population // Molecular Medicine Reports. — 2017-03-28. — Т. 15, вып. 5. — С. 3222–3224. — ISSN 1791-3004 1791-2997, 1791-3004. — doi:10.3892/mmr.2017.6408.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 Van Maldergem L., Piard J., Larizza L. и др. Baller-Gerold Syndrome (англ.) // GeneReviews® [Internet]. — University of Washington, Seattle, 2007. — 13 August.
- ↑ 1 2 3 Laurence Olivier-Faivre. Baller-Gerold syndrome (англ.). Orphanet (апрель 2009).
- ↑ 1 2 3 4 Bruno Dallapiccola, Leopoldo Zelante, Rita Mingarelli, Michele Pellegrino, Vincenzo Bertozzi. Baller‐Gerold syndrome: Case report and clinical and radiological review // American Journal of Medical Genetics. — 1992-02. — Т. 42, вып. 3. — С. 365–368. — ISSN 1096-8628 0148-7299, 1096-8628. — doi:10.1002/ajmg.1320420323.
Литература
- Шведовченко Игорь Владимирович, Бардась Анна Александровна, Минькин Александр Владимирович, Кольцов Андрей Анатольевич. Современное представление об акроцефалосиндактилии у детей (по данным литературы) // Гений ортопедии. — 2013. — № 3.
- Ясонов Сергей Александрович. Синдромальные краниосиностозы: основные клинические проявления и современные возможности реабилитации // Педиатрия. Журнал им. Г. Н. Сперанского. — 2012. — № 5.