Синдром Свита
Синдро́м Сви́та (о́стрый фебри́льный нейтрофи́льный дермато́з) — редкое заболевание из группы нейтрофильных дерматозов, характеризующееся формированием болезненных розово-красных папул и отёчных эритематозных бляшек, артралгией, лихорадкой, лейкоцитозом, преимущественно нейтрофильным[1]. Выделяют три клинические формы синдрома Свита: классическую, ассоциированную со злокачественными новообразованиями и лекарственно-индуцированную. Классический вариант часто развивается после инфекций верхних дыхательных путей или желудочно-кишечного тракта. Паранеопластическая форма чаще ассоциируется с гематологическими злокачественными новообразованиями, чаще всего острым миелоидным лейкозом, реже — с солидными опухолями, например, рак молочной железы или желудочно-кишечного тракта. Лекарственный вариант заболевания наиболее часто развивается на фоне приёма гранулоцитарного колониестимулирующего фактора. Заболевание чаще встречается у женщин в возрасте 30—60 лет, но также может развиваться у лиц любого возраста[2]. Распространённость синдрома Свита составляет примерно 1—9 случаев на 1 миллион человек[1]. Для диагностики используются критерии, согласно которым диагноз считается подтверждённым при наличии двух основных и как минимум двух дополнительных критериев[3]. Препаратами первой линии считаются системные кортикостероиды[3].
Что важно знать
История
В 1964 году доктор Роберт Дуглас Свит впервые описал пациента с острым фебрильным нейтрофильным дерматозом. Автор также обобщил основные клинические проявления синдрома Свита, охарактеризовав его как «чётко очерченное и достаточно тяжёлое заболевание», которое он наблюдал на протяжении 15 лет (с 1949 по 1964 год) у восьми женщин[2].
Классификация
Выделяют три клинические формы синдрома Свита[4]:
- классическую, или идиопатическую;
- ассоциированную с онкологическими заболеваниями (паранеопластическую);
- лекарственную.
Помимо классического варианта, описаны более редкие клинические варианты кожных проявлений синдрома Свита[3][5]:
- буллёзный вариант, проявляющийся дряблыми или напряжёнными буллами на коже лица, туловища и конечностей;
- целлюлитоподобный вариант, характеризующийся болезненными эритематозно-отёчными поражениями кожи и подкожной клетчатки;
- некротический вариант, сопровождающийся быстро прогрессирующим эритематозно-отёчным поражением кожи с некрозом подлежащих мягких тканей;
- нейтрофильный дерматоз тыльной поверхности кистей, представленный плотными болезненными эритематозными бляшками, часто с пустулами и язвами. Также описан подтип в виде генерализованного пустулёза.
Также выделяют внекожные варианты синдрома Свита, характеризующиеся поражением внутренних органов[3].
Этиология
Этиология синдрома Свита окончательно не установлена[3]. Заболевание может быть идиопатическим, однако во многих случаях выявляется его связь с инфекционными, воспалительными, аутоиммунными, онкологическими заболеваниями, воздействием лекарственных средств, а также с физиологическими и ятрогенными факторами[6].
Классический вариант синдрома Свита наиболее часто развивается после перенесённых инфекций верхних дыхательных путей и желудочно-кишечного тракта, включая стрептококковую инфекцию, ангину, иерсиниоз, сальмонеллёз, стафилококковую инфекцию, инфекции, вызванные Helicobacter pylori, Borrelia burgdorferi, Francisella tularensis, Mycobacterium tuberculosis, нетуберкулёзными микобактериями, а также вирусами иммунодефицита человека, гепатита A и B, цитомегаловирусом и парвовирусом B19. Описаны ассоциации с грибковыми инфекциями, включая кокцидиоидомикоз и споротрихоз[6][7].
Синдром Свита может развиваться на фоне воспалительных и аутоиммунных заболеваний, включая неспецифический язвенный колит, болезнь Крона, ревматоидный артрит, системную красную волчанку, синдром Шегрена, тиреоидит Хашимото, болезнь Бехчета, саркоидоз, семейную средиземноморскую лихорадку, недифференцированные заболевания соединительной ткани, рецидивирующий полихондрит, узловатую эритему и аутоиммунные тиреоидиты[2][7]. Также описаны случаи синдрома Свита у пациентов с иммунодефицитными состояниями и после трансплантации костного мозга и почек[7].
Значительная часть случаев синдрома Свита ассоциирована со злокачественными новообразованиями. Среди гематологических заболеваний наиболее часто выявляются острый миелоидный лейкоз, включая промиелоцитарный вариант, миелодиспластические синдромы, хронический миелоидный лейкоз, миелопролиферативные заболевания, лимфомы (включая болезнь Ходжкина и неходжкинские лимфомы), кожную Т-клеточная лимфому, грибовидный микоз, волосатоклеточный лейкоз, множественную миелому и моноклональную гаммапатию. Среди солидных опухолей синдром Свита описан при раке молочной железы, желудочно-кишечного тракта, мочеполовых органов, лёгких, щитовидной железы, яичников, шейки матки, прямой кишки, полости рта и миндалин, при остеосаркоме и феохромоцитоме[6][7]. Синдром Свита может предшествовать злокачественному заболеванию на период до 11 лет[2].
Лекарственно-индуцированный синдром Свита наиболее часто развивается на фоне применения гранулоцитарного колониестимулирующего фактора (филграстим, пегфилграстим, ленограстим), однако описаны многочисленные другие препараты, ассоциированные с развитием заболевания. К ним относятся антибиотики (миноциклин, доксициклин, нитрофурантоин, триметоприм-сульфаметоксазол, норфлоксацин, офлоксацин, клиндамицин, флуконазол), противоопухолевые препараты и таргетные средства (бортезомиб, леналидомид, иматиниб, азацитидин, децитабин, топотекан, ибрутиниб, ипилимумаб, вемурафениб, дабрафениб, траметиниб, иксазомиб), иммуномодуляторы и биологические препараты (интерлейкин-2, тоцилизумаб), противоэпилептические средства (карбамазепин, ламотриджин, диазепам), гипотензивные препараты (гидралазин), диуретики (фуросемид), иммунодепрессанты (азатиоприн), антитиреоидные средства (пропилтиоурацил), противомалярийные препараты (гидроксихлорохин), антиагреганты (клопидогрел, тикагрелор), сахароснижающие препараты (дапаглифлозин), нейролептики (клозапин), нестероидные противовоспалительные средства (диклофенак, целекоксиб), гормональные контрацептивы, ретиноиды, препараты лития[6][7].
К другим ассоциированным факторам относятся беременность, вакцинация (включая БЦЖ, против гриппа, пневмококковую и оспенную вакцины), лучевая терапия, хирургические вмешательства, в том числе операции на позвоночнике, а также редкие генетические нарушения, включая мутации гена PTPN6 и аномалии длинного плеча третьей хромосомы[3][7].
Патогенез
Патогенез синдрома Свита окончательно не установлен и рассматривается как многофакторный процесс, основанный на нарушении врождённого иммунного ответа и дисрегуляции воспалительных каскадов. Ведущая роль в развитии заболевания отводится гиперактивации нейтрофилов, избыточной продукции провоспалительных цитокинов и повышенной чувствительности тканей к различным эндогенным и экзогенным триггерам[4][8].
Ключевым звеном патогенеза считается дисбаланс цитокинов, включая интерлейкин-1, интерлейкин-3, интерлейкин-6, интерлейкин-8, интерферон-γ, а также гранулоцитарный и гранулоцитарно-макрофагальный колониестимулирующие факторы. Эти медиаторы способствуют хемотаксису, активации и пролонгированному выживанию нейтрофилов, что подтверждается повышением их концентраций в крови и тканях в активной фазе заболевания. Интерлейкин-1 рассматривается как один из ключевых медиаторов, запускающих каскад врождённого иммунного ответа и активацию нейтрофилов. Интерлейкин-8 выступает мощным хемоаттрактантом нейтрофилов, способствуя их накоплению в коже, тогда как интерлейкин-6 и фактор некроза опухоли α поддерживают системное воспаление и лихорадку[4][7][1].
Особое значение придаётся роли гранулоцитарного колониестимулирующего фактора. Повышенная продукция гранулоцитарного колониестимулирующего фактора наблюдается при инфекциях, злокачественных новообразованиях, воспалительных заболеваниях и беременности, а также при введении рекомбинантных препаратов гранулоцитарного колониестимулирующего фактора. Этот фактор усиливает пролиферацию, дифференцировку и функциональную активность нейтрофилов, что может приводить к их патологическому накоплению в тканях и развитию клинической картины синдрома Свита[7].
При синдроме Свита, ассоциированном с онкологическими заболеваниями, патогенез может быть связан с паранеопластическими механизмами. Опухолевые клетки способны продуцировать цитокины и факторы роста, включая гранулоцитарный колониестимулирующий, гранулоцитарно-макрофагальный колониестимулирующий факторы, интерлейкин-6, что приводит к системной активации нейтрофилов[7].
Определённое значение придаётся генетической предрасположенности. Описаны ассоциации синдрома Свита с серотипом HLA-B54, а также мутациями гена PTPN6, участвующего в регуляции сигналинга врождённого иммунитета. Эти изменения могут приводить к снижению порога активации воспалительного ответа и чрезмерной реакции на физиологические стимулы[3][6].
В патогенезе внекожных проявлений синдрома Свита предполагается аналогичный механизм нейтрофильной инфильтрации различных органов и тканей, включая лёгкие, суставы, глаза, центральную нервную систему, почки и желудочно-кишечный тракт. Нейтрофильное воспаление в этих органах обусловливает развитие соответствующих системных симптомов. Дополнительную роль могут играть лейкотаксические механизмы, дендритные клетки дермы, циркулирующие аутоантитела и иммунные комплексы[2].
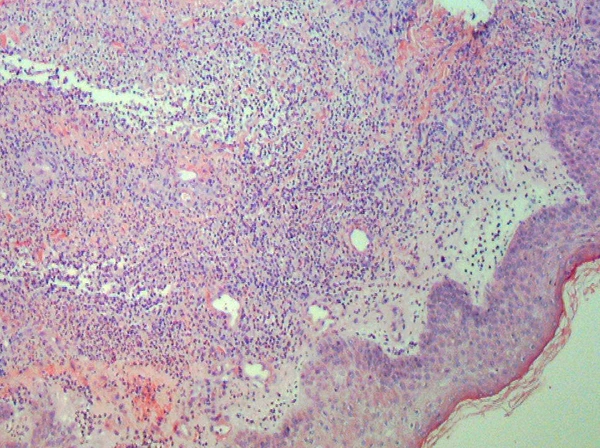
Классическая гистологическая картина синдрома Свита характеризуется плотным диффузным нейтрофильным инфильтратом, преимущественно локализованным в сетчатом слое дермы. В интерстициальном пространстве часто выявляются остатки разрушенных ядер нейтрофилов (лейкоклазия, «ядерная пыль»), а также выраженный отёк сосочкового слоя дермы[6].
Истинные признаки лейкоцитокластического васкулита, как правило, отсутствуют. В отдельных случаях отмечается периваскулярное расположение инфильтрата и расширение капилляров[6][9].
Клеточный состав инфильтрата представлен преимущественно полинуклеарными нейтрофилами; в меньшем количестве могут присутствовать лимфоциты, мононуклеары, эозинофилы и гистиоциты. Инфильтрация может носить как диффузный, так и периваскулярный характер, иногда распространяясь вокруг придатков кожи[1][9].
Эпидермис в большинстве случаев остаётся интактным. Однако могут выявляться неспецифические изменения, включая слабовыраженный акантоз, очаговую вакуолизацию клеток шиповатого слоя, спонгиоз, а также мелкофокусные субэпидермальные пузыри, содержащие нейтрофилы, и редкие субкорнеальные пустулы[7][1].
В редких случаях воспалительный процесс распространяется на подкожную жировую клетчатку, формируя подкожный гистологический тип синдрома Свита. При этом типе практически всегда сохраняется выраженное поражение ретикулярного слоя дермы[7].
При гистиоцитоидном типе синдрома Свита в дерме выявляются гистиоцитоидные клетки, представляющие собой незрелые миелоидные клетки, морфологически сходные с гистиоцитами. При лимфоцитарном типе инфильтрат представлен преимущественно лимфоцитами с минимальным количеством нейтрофилов. Криптококкоидный тип синдрома Свита — редкий гистологический вариант, характеризующийся своеобразной морфологией воспалительного инфильтрата, имитирующей инфекционные процессы, в частности криптококкоз, при отсутствии признаков истинной грибковой инфекции[7].
Эпидемиология
Синдром Свита является редким заболеванием. В медицинской литературе описано несколько сотен случаев, включая около 80 случаев заболевания у детей[7]. Распространённость составляет примерно 1—9 случаев на 1 миллион человек[1].
Синдром Свита наблюдается во всех возрастных группах, однако наиболее часто поражает женщин в возрасте от 30 до 60 лет[2]. Соотношение женщин и мужчин при классическом варианте составляет от 3:1 до 8:1, при лекарственно-индуцированном синдроме Свита также преобладают женщины[7]. У мужчин заболевание чаще регистрируется в возрасте 60—90 лет[2]. Расовой предрасположенности не выявлено[7].
Заболевание может возникать и у пожилых людей, и у детей. Самыми молодыми больными синдромом Свита являются братья, у которых дерматоз манифестировал на 10-й и 15-й дни жизни соответственно[2].
Отмечена также сезонность заболевания с обострениями преимущественно в весенне-осенний период[2].
По данным отдельных исследований, 10—20 % случаев связаны со злокачественными новообразованиями[7].
В Российской Федерации и Республике Беларусь зарегистрированы лишь отдельные единичные случаи[2][1].
Диагностика
Синдром Свита характеризуется сочетанием кожных поражений с выраженными системными и внекожными проявлениями. Заболевание, как правило, начинается остро. У большинства пациентов кожным высыпаниям предшествует или одновременно возникает лихорадка, часто выше 38—39 °C, которая может сохраняться на протяжении всего периода дерматоза; в 10—20 % случаев лихорадка может отсутствовать[6][7]. Также отмечаются симптомы общей интоксикации, включая слабость, усталость, недомогание, головную боль, миалгию, артралгию[1]. У ряда пациентов за 1—3 недели до дебюта заболевания в анамнезе выявляются инфекции верхних дыхательных путей, тонзиллит, гриппоподобный синдром, инфекции желудочно-кишечного тракта или недавняя вакцинация[7].
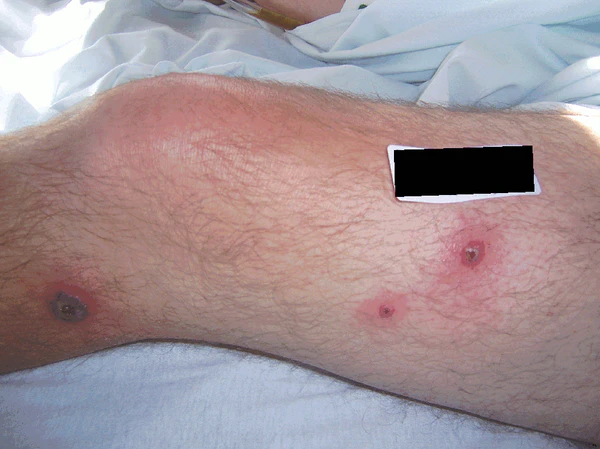
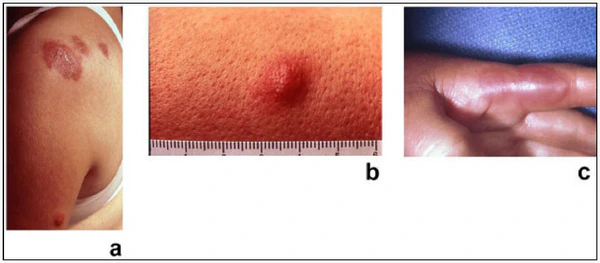
Кожные проявления являются ведущим симптомом и характеризуются внезапным появлением болезненных, отёчных эритематозных папул, узелков или бляшек ярко-красного, лилово-красного, красновато-синего или фиолетового цвета. Размер папул обычно составляет 2—8 мм, однако за счёт быстрого роста и слияния элементы в течение нескольких дней или недель образуют бляшки неправильной формы с чёткими границами, достигающие нескольких сантиметров в диаметре. Высыпания располагаются асимметрично, преимущественно на лице, шее, верхних конечностях (включая тыльную поверхность кистей), реже — на нижних конечностях, груди и туловище; возможна генерализованная форма[7][9]. Выраженный отёк мелких папул приводит к тому, что они выглядят прозрачными и напоминают везикулы, это состояние описывается как иллюзия везикуляции (псевдовезикуляция). На более поздних стадиях отмечается центробежное разрешение очагов с формированием кольцевидных или дугообразных элементов[1].
Кожные поражения могут иметь разнообразный морфологический характер: папулёзный, пустулёзный, везикулёзный или буллёзный. Пустулёзный вариант проявляется крошечными пустулами, расположенными поверх папул или в форме пустул на эритематозном фоне[1]. Буллёзные поражения чаще наблюдаются при синдроме Свита, ассоциированном со злокачественными новообразованиями, и могут напоминать атипичную гангренозную пиодермию[5]. Буллёзный вариант представлен в виде дряблых или напряжённых булл на лице, конечностях и туловище[3]. При подкожном синдроме Свита формируются болезненные эритематозные узлы, преимущественно на конечностях, которые клинически напоминают узловатую эритему[1].
Также выделяют целлюлитоподобный вариант, который характеризуется болезненными эритематозными отёчными поражениями кожи и подкожной клетчатки. Некротический вариант синдрома Свита проявляется в виде быстро прогрессирующего эритематозного отёчного поражения кожи с некротическим поражением нижележащих мягких тканей. Нейтрофильный дерматоз тыльной стороны кистей представлен в виде уплотнённых болезненных эритематозных бляшек с примесью возможных язв и пустул, поражающих тыльную сторону кистей[3].
В большинстве случаев кожные очаги разрешаются спонтанно или на фоне терапии, не оставляя рубцов; у 1/3—2/3 пациентов возможны рецидивы, при этом сыпь обычно возникает на том же самом месте[4]. Зуд обычно отсутствует или выражен минимально, тогда как боль и жжение являются частыми симптомами[7].
Для синдрома Свита характерна патергическая реакция кожи: новые очаги могут возникать в местах минимальной травмы, включая зоны биопсий, венозных пункций, внутривенных инфузий, укусов насекомых, кошачьих царапин, а также в областях проведения лучевой терапии и на участках кожи с предшествующей фототоксической реакцией (например, солнечный ожог)[4][7].
Помимо кожных проявлений, при синдроме Свита часто наблюдаются внекожные поражения. Суставной синдром является одним из наиболее распространённых и включает артралгию, миалгию и неэрозивный воспалительный артрит; поражение суставов отмечается примерно у 30—60 % пациентов[6]. Поражение органа зрения встречается часто и может проявляться конъюнктивитом, эписклеритом, склеритом, иридоциклитом, кератитом, увеитом, хориоидитом, васкулитом сетчатки, субконъюнктивальным кровоизлиянием, глаукомой и, в редких случаях, внезапной потерей зрения[6][7].
Поражение слизистой оболочки полости рта и губ проявляется эрозиями и язвами языка, щёк и губ и чаще наблюдается у пациентов с гематологическими злокачественными заболеваниями, реже — при классической форме синдрома Свита[7].
Возможны поражения наружного слухового прохода и барабанной перепонки, а также нейросенсорная тугоухость и ларингит[3][7].
Внекожные системные проявления включают поражение центральной нервной системы в виде менингита, энцефалита, судорог, головных болей, нарушений сознания, чувствительных и двигательных расстройств, которые могут возникать задолго до кожных проявлений[3][7]. Описана также периферическая нейропатия[7]. Поражение лёгких может проявляться нейтрофильным альвеолитом, плевральным выпотом, бронхоэктазами, хронической обструктивной болезнью лёгких, диффузным альвеолярным кровоизлиянием, одышкой и кровохарканьем; в тяжёлых случаях возможно развитие дыхательной недостаточности[3][7][10].
Также могут наблюдаться поражения сердца (миокардит), почек, печени, кишечника[3], костей и костного мозга, мышц, селезёнки и поджелудочной железы[7]. У детей описана связь синдрома Свита со стерильным хроническим рецидивирующим мультифокальным остеомиелитом. В редких случаях заболевание может сопровождаться развитием синдрома системной воспалительной реакции с шоком и органной дисфункцией[7].
Синдром Свита может возникать во время беременности и рецидивировать при последующих беременностях[7].
Основным лабораторным методом диагностики заболевания является гистологическое исследование поражённых участков кожи[6].
В диагностике синдрома Свита важное значение также имеет клинический анализ крови. В большинстве случаев выявляются нейтрофильный лейкоцитоз[11], а также повышение скорости оседания эритроцитов[6]. При паранеопластическом синдроме Свита лейкоцитоз может отсутствовать; в этих случаях возможны анемия, тромбоцитопения, нейтропения или лейкопения[2]. При биохимическом исследовании крови может наблюдаться повышение концентрации C-реактивного белка и других маркеров воспаления[6]. В ряде случаев выявляется неспецифическое повышение печёночных ферментов. В некоторых случаях в клиническом анализе крови может выявляться протеинурия или гематурия[7].
Для исключения инфекционной природы заболевания выполняют микробиологические или микологические исследования[7].
Инструментальные методы диагностики применяются для выявления заболеваний, ассоциированных с синдромом Свита, прежде всего злокачественных новообразований и системных воспалительных процессов. Рентгенография органов грудной клетки проводится при наличии респираторных симптомов с целью выявления возможного поражения лёгких и исключения сопутствующих заболеваний, включая злокачественные процессы. Ультразвуковое исследование органов малого таза у женщин и обследование предстательной железы и яичек у мужчин выполняются с целью исключения опухолевых процессов. Компьютерная томография грудной клетки, брюшной полости и малого таза используется для выявления скрытых злокачественных новообразований и оценки распространённости патологического процесса при подозрении на паранеопластический синдром Свита. Позитронно-эмиссионная томография применяется для диагностики миелопролиферативных заболеваний и раннего выявления злокачественных новообразований при неясной этиологии синдрома[6][7].
Диагноз считается подтверждённым при наличии двух основных и как минимум двух дополнительных критериев[3].
- Внезапное появление болезненных эритематозных папул, бляшек или узелков.
- Характерная гистологическая картина — плотный дермальный инфильтрат, состоящий преимущественно из нейтрофильных гранулоцитов без признаков лейкоцитокластического васкулита.
Дополнительные критерии[2][3]:
- Лихорадка выше 38 °C.
- Триггерные факторы и ассоциация с другими заболеваниями: связь с онкологическим заболеванием крови или внутренних органов для паранеопластической формы; ассоциация с артралгиями, конъюнктивитами или миалгиями, беременностью, предшествующей инфекцией верхних дыхательных путей или пищеварительного тракта, а также вакцинацией для классической формы; связь с приёмом лекарственного препарата для лекарственной формы.
- Превышение трёх из четырёх лабораторных показателей: скорость оседания эритроцитов выше 20 мм/ч, повышение концентрации C-реактивного белка, лейкоцитоз выше 8000 в 1 мкл, нейтрофилёз выше 70 %.
- Положительный эффект при терапии системными кортикостероидами или йодидом калия.
Также существуют отдельные диагностические критерии, предложенные Уокером и Коэном, для лекарственной формы синдрома Свита. Для подтверждения диагноза необходимо наличие всех пяти критериев[3]:
- внезапное появление болезненных эритематозных высыпаний;
- гистопатологические признаки плотного нейтрофильного инфильтрата без признаков лейкоцитокластического васкулита;
- лихорадка выше 38 °C;
- временная взаимосвязь между приёмом лекарственного препарата и развитием клинических проявлений или их рецидивом;
- регресс кожных изменений после отмены препарата и/или на фоне терапии системными глюкокортикостероидами.
Дифференциальная диагностика
Дифференциальная диагностика синдрома Свита проводится со следующими заболеваниями:
- аллергический контактный дерматит;
- целлюлит;
- простой герпес;
- панникулит;
- гангренозная пиодермия;
- узловатая эритема;
- многоформная экссудативная эритема;
- системная красная волчанка;
- болезнь Бехчета;
- лекарственная сыпь[5];
- кожный лейкоцитокластический васкулит;
- поражение кожи при лейкозе[6];
- синдром кишечного дерматоза-артрита;
- ревматоидный нейтрофильный дерматит;
- некролитическая акральная эритема;
- острый геморрагический отёк детского возраста;
- галогенодермия;
- фульминантная розацеа[7];
- аллергические васкулиты;
- эритема возвышающаяся стойкая[2];
- эритема извилистая ползучая Гаммела;
- дерматомиозит[9];
- гранулёма лица[12];
- укусы членистоногих;
- синдром Уэллса;
- поражение кожи при лимфоме;
- метастазы рака[8].
Осложнения
Лечение
Основой терапии синдрома Свита являются глюкокортикостероиды. Препаратами первой линии являются системные кортикостероиды (преднизолон). Лихорадка и кожные проявления часто регрессируют в течение первых 72 часов от начала терапии[3]. При локализованных формах заболевания могут применяться местные кортикостероиды или внутрикожные инъекции глюкокортикостероидов (триамцинолона ацетонид)[10].
При наличии противопоказаний к системной кортикостероидной терапии, а также при рецидивирующем или резистентном течении заболевания применяются стероидсберегающие и альтернативные препараты, включая колхицин, йодид калия и дапсон. В отдельных случаях используются нестероидные противовоспалительные средства (например, индометацин), иммунодепрессанты (циклоспорин) и цитостатические препараты (мофетила микофенолат)[6][10].
При тяжёлых, рецидивирующих или ассоциированных с системными заболеваниями формах синдрома Свита описана эффективность генно-инженерной биологической терапии, в частности ингибиторов интерлейкина-1 (анакинра, канакинумаб), интерлейкина-6 (тоцилизумаб) и ингибиторов фактора некроза опухоли α (инфликсимаб, адалимумаб, этанерцепт)[3].
Важными компонентами лечения являются выявление и коррекция основного заболевания или отмена лекарственного препарата при лекарственно-индуцированной форме синдрома Свита[7].
Прогноз
При своевременной диагностике и адекватном лечении прогноз благоприятный. Однако у части пациентов заболевание может принимать затяжное или рецидивирующее течение. Рецидивы отмечаются примерно у 50 % пациентов[6].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога. При наличии сопутствующего заболевания может потребоваться привлечение других узких специалистов, в том числе онколога, ревматолога, гастроэнтеролога или инфекциониста[6].
Профилактика
Специфических мер профилактики синдрома Свита не разработано. Профилактические меры направлены на устранение возможных провоцирующих факторов, в том числе на отмену индуцирующих заболевание лекарственных препаратов и лечение ассоциированных заболеваний[7].