Кожная мозоль
Ко́жная мозо́ль (нато́птыш, наро́ст, ка́ллюс, хело́ма, очаго́вый трудноизлечи́мый подо́швенный гиперкерато́з) — ограниченный болезненный участок гиперкератоза, возникающий в результате продолжительного трения или давления на кожу[1]. Мозоли и омозолелости представляют собой локализованные утолщения рогового слоя кожи, формирующиеся как нормальная физиологическая реакция на хроническое механическое воздействие. Омозолелость имеет более диффузный характер и обычно не сопровождается болезненностью, тогда как мозоль отличается чётко очерченной зоной гиперкератоза, залегающей глубже и нередко вызывающей боль из-за давления на подлежащие ткани. Мозоли и омозолелости могут возникать в любом возрасте, но особенно распространены у пожилых людей, спортсменов и лиц, чья деятельность связана с длительным физическим воздействием на кожу[1][2].
Несмотря на доброкачественный характер, мозоли могут вызывать выраженный дискомфорт, ограничивать подвижность и, при присоединении вторичной инфекции, приводить к осложнениям. Диагноз основывается на клинической картине, а лечение включает устранение механического фактора, наружную терапию и, при необходимости, хирургические методы[2][3].
Общие сведения
Классификация
Выделяют следующие основные клинические разновидности[1]:
- Мозоль:
- твёрдая (heloma durum);
- мягкая (heloma molle).
- Омозолелость:
- диффузно-скользящая;
- дискретно-ядерная.
Этиология
Образование мозолей и омозолелостей обусловлено локальным действием повторяющихся механических нагрузок. Их возникновение связано с влиянием различных внешних факторов, нарушающих распределение давления и усиливающих трение кожи. К ним относят тесную или неправильно подобранную обувь, обувь с жёсткими швами, складками стелек и неровностями внутренней поверхности, высокие каблуки, длительное ношение обуви без носков, ходьбу по твёрдым поверхностям босиком, воздействие спортивных нагрузок с многократным повторением движений, а также длительное использование инструментов или спортивных снарядов, вызывающих однотипное давление на ограниченные участки кожи. Дополнительным внешним фактором является повышенная влажность кожи, способствующая формированию мягких водяных мозолей[1][3].
Мозоли на кистях и стопах часто образуются в результате повторяющихся механических воздействий, сопровождающих профессиональную или бытовую деятельность. Их развитию способствуют работа с ручными инструментами (молотки, рубанки, садовые инструменты), регулярное поднятие тяжестей, занятия на спортивных снарядах (кольца, турники), длительное использование ручки, карандаша, компьютерной мыши, а также игра на музыкальных инструментах (скрипка, гитара, барабаны). Повторные нагрузки на стопы возникают при беге, танцах, длительной ходьбе[3][4].
К внутренним факторам, влияющим на распределение нагрузки на кожу и вызывающим формирование устойчивых гиперкератотических участков, относятся деформации стопы, экзостозы, костные выступы, плоскостопие, косолапость, молоткообразные и когтеобразные деформации пальцев, а также прочие анатомические нарушения. Эти нарушения увеличивают локальное давление на эпидермис и провоцируют гиперкератоз[1][5].
Мозоли маленького размера на участках кожи ладоней и стоп, не подверженных действию повышенных механических нагрузок, могут быть проявлением врождённого точечного кератоза[2].
В ряде случаев мозоли выступают не самостоятельной патологией, а симптомом, сопровождающим такие заболевания, как артроз, артрит, пяточная шпора, бурсит, синовит, деформация Мортона, ревматоидный артрит и другие заболевания, изменяющие биомеханику стопы и распределение давления. Существенную роль играют заболевания с нарушением кровообращения и иннервации: варикозное расширение вен, полинейропатия, диабетическая нейропатия, облитерирующий атеросклероз, эндартериит, болезнь Рейно[1][3].
К предрасполагающим факторам относят ожирение, повышенную физическую активность, гиповитаминоз, сахарный диабет, псориаз, грибковые инфекции кожи, недостаточную гигиену, а также возрастные изменения, при которых снижается эластичность кожи и ухудшается её способность к равномерному распределению нагрузки[3].
Патогенез
Основой патогенеза мозолей и омозолелостей является хроническое локальное механическое воздействие (трение или давление). Под влиянием постоянной нагрузки происходит стимуляция эпидермиса, что приводит к усиленной пролиферации кератиноцитов и постепенному утолщению рогового слоя кожи[1][3].
Повторяющееся давление вызывает локальную гиперемию и ускорение клеточного деления в эпидермисе. Скорость ороговения начинает превышать скорость физиологического слущивания, вследствие чего развивается гиперкератоз. Утолщаются роговой и частично зернистый слои эпидермиса[3].
Хроническое трение нарушает барьерные функции кожи и вызывает локальные гомеостатические изменения, включая высвобождение провоспалительных цитокинов, стимулирующих дальнейший синтез кератина. В результате развивается стойкая гиперплазия эпидермиса. Если давление ограничено небольшим участком, формируется твёрдая кератиновая пробка в центре очага — «ядро» или «корень» мозоли, которое давит на сосочковый слой дермы и вызывает боль[5].
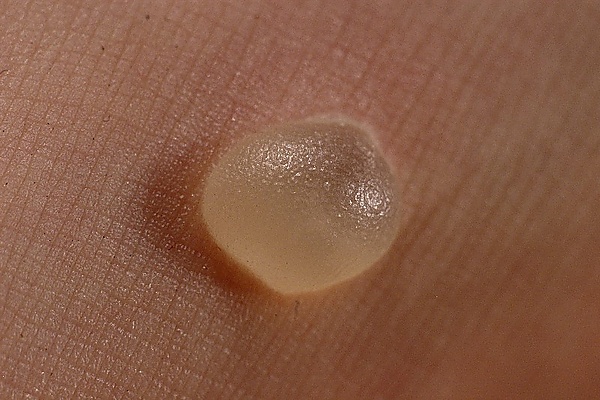
Если трение происходит на влажном участке, например с усиленной потливостью, влага размягчает омертвевшую кожу. Поверхностный слой отслаивается и на этом участке образуется полость, которая постепенно наполняется межклеточной жидкостью, что приводит к формированию мягкой (водяной) мозоли[3].
При гистологическом исследовании выявляется утолщение всех слоёв эпидермиса, включая роговой слой; в клетках рогового слоя выявляется паракератоз, что указывает на преждевременную дифференцировку. Слой зернистых клеток может быть уменьшен или отсутствовать. В дерме часто можно обнаружить плотную фиброзную ткань с гипертрофированными нервами, а рубцовая ткань может распространяться на подкожную жировую клетчатку[6].
Эпидемиология
Частота возникновения мозолей на ногах колеблется от 14 до 48 % населения. В Российской Федерации статистический учёт больных мозолями и омозолелостями не ведётся. Распространённость не известна. Заболевание чаще встречается у лиц старших возрастных групп, что связывают с атрофией жировых подушечек стоп, уменьшающей амортизацию и повышающей риск болезненных гиперкератотических поражений. Отмечается небольшое преобладание женщин, что связывают с ношением узкой или плохо подходящей обуви[1]. Среди людей 65 лет и старше распространённость гиперкератотических поражений стоп по данным различных наблюдений составляет 20—65 %[5].
Диагностика
Диагноз устанавливается на основании анализа жалоб, данных анамнеза, физикального обследования и оценки клинической картины заболевания[1].
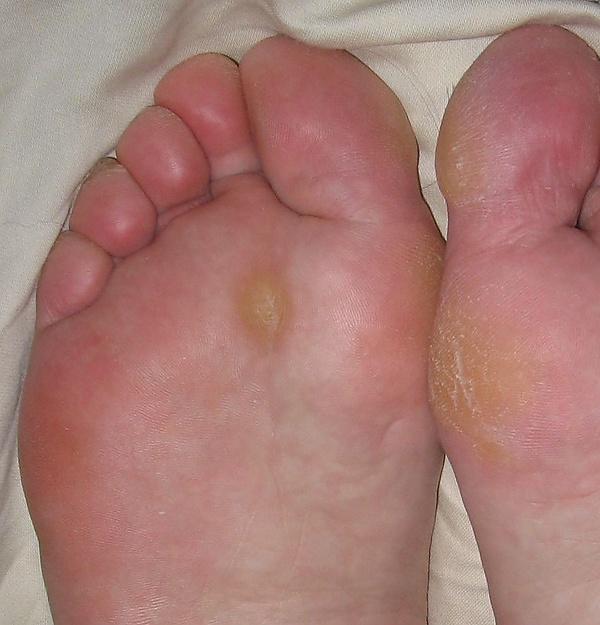
Мозоль представляет собой ограниченное гиперкератотическое поражение кожи, возникающее в местах хронического давления или трения. Формируется утолщение рогового слоя с центральным коническим уплотнением («ядром»), вершина которого направлена внутрь и может доходить до дермы, вызывая боль при нагрузке и, в ряде случаев, воспаление. Внешне мозоли обычно выглядят как сухие, твёрдые, шероховатые образования телесного или желтоватого оттенка с более плотным светлым центром. Болезненность усиливается при ходьбе, стоянии и прямом давлении; прикосновение в покое нередко безболезненно[1][5].
При прогрессировании возможно нарастание глубины поражения и усиление болевого синдрома. Длительно существующие мозоли могут вовлекать нервные волокна и сосуды, формируя нейроваскулярные или нейрофиброзные варианты, характеризующиеся выраженной болезненностью. Мозоли могут иметь округлую, эллипсоидную, коническую форму, могут быть единичными или множественными[1].
Омозолелости представляют собой широкое или диффузное гиперкератотическое поражение относительно одинаковой толщины без центрального стержня. Они обычно крупнее, имеют нечёткие границы и менее выраженную болезненность, хотя при значительном трении могут сопровождаться чувством жжения и раздражением. Омозолелость может быть желтовато-бурого цвета, безболезненной при пальпации, с гладкой или шероховатой поверхностью[1][2].
Поражения чаще обнаруживаются в межпальцевых промежутках, под головками плюсневых костей, на дорсальной поверхности межфаланговых суставов и боковых поверхностях пальцев. Также они могут наблюдаться на ладонях у работников ручного труда, на подбородке или шее у скрипачей, на пальцах и ладонях у спортсменов и т. д.[1]
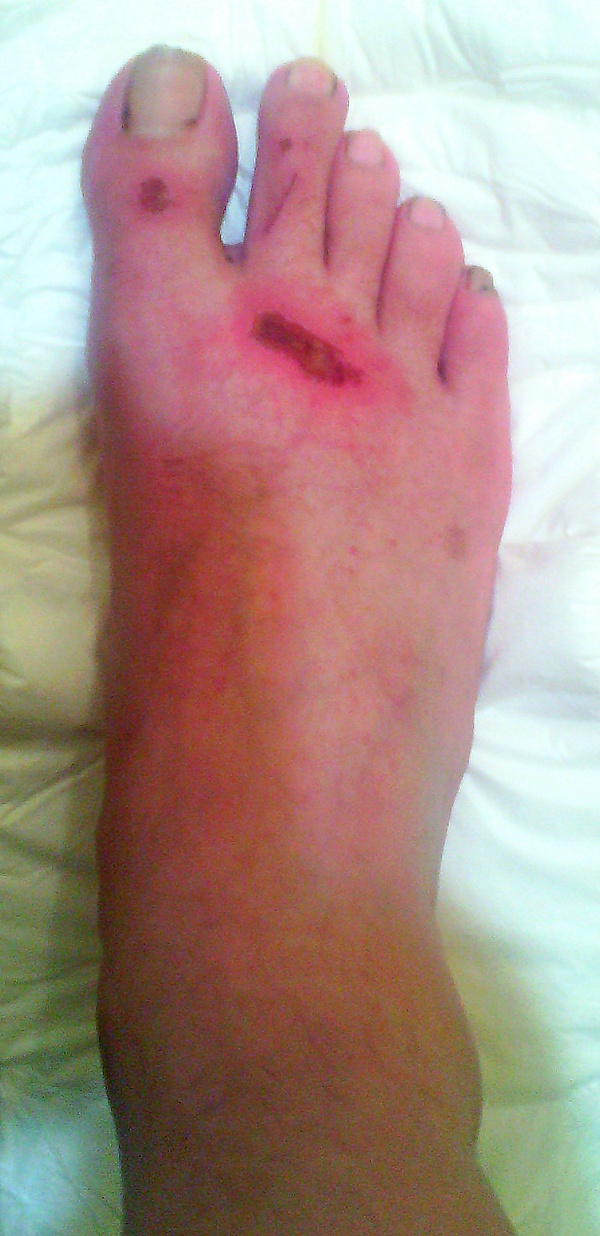
При воспалении вокруг мозоли могут наблюдаться покраснение и повышение температуры. Осложнения включают вторичные бактериальные и грибковые инфекции, изъязвление, формирование свищей[1][5].
При осмотре выявляется грубая гиперкератотическая поверхность поражения и сохранённые дерматоглифические линии, что позволяет отличать мозоли от подошвенных бородавок[5][6].
Основные клинические разновидности[1][3]:
- твёрдая мозоль:
- сухая, плотная гиперкератотическая папула с твёрдым центральным ядром;
- чаще располагается на дорсолатеральной поверхности пятого пальца и на тыльной стороне межфаланговых суставов;
- болезненна при давлении и нагрузке.
- Мягкая мозоль:
- мацерированная, беловатая, влажная и резко болезненная;
- обычно расположена в межпальцевых промежутках (наиболее часто между IV и V пальцами);
- склонна к вторичной инфекции и изъязвлению.
- Стержневая мозоль:
- сухая мозоль с глубоким коническим кератиновым стержнем;
- обычно болезненна даже без нагрузки вследствие раздражения нервных окончаний
- может сформироваться из-за повреждения кожи мелким камешком или занозой.
- Омозолелость:
- диффузная гиперкератотическая бляшка с равномерной толщиной и нечёткими границами;
- чаще локализуется под головками плюсневых костей;
- малоболезненна при пальпации;
- выделяют диффузно-скользящий и дискретно-ядерный типы.
- Микробиологическое исследование отделяемого высыпных элементов кожи на чувствительность к антибактериальным и противогрибковым препаратам — проводится при подозрении на присоединение вторичной инфекции для назначения терапии[1].
- Дерматоскопия — позволяет выявить участки гиперкератоза без сосудистых или геморрагических структур. Проводится для дифференциальной диагностики[6].
- Рентгенография стоп — позволяет выявить костные деформации, способствующие образованию мозолей[6].
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими заболеваниями:
- подошвенная бородавка;
- эккринная порома;
- фолликулярный вегетирующий дискератоз;
- кальциноз кожи;
- подагра и псевдоподагра;
- гипертрофический красный плоский лишай;
- межпальцевая неврома;
- простой хронический лишай;
- ладонно-подошвенная кератодермия;
- точечный кератоз;
- ладонно-подошвенный порокератоз[6];
- молоткообразная деформация пальцев стопы[3];
- врождённая вертикальная таранная кость;
- чёрный акантоз;
- акрокератоэластоидоз Косты;
- мышьяковый кератоз;
- атипичная фиброксантома;
- диспластический невус;
- меланоцитарный невус[5].
Осложнения
Могут наблюдаться следующие осложнения:
- присоединение вторичной бактериальной и/или грибковой инфекции;
- свищи;
- малигнизация[1];
- отёк и боль в области мозоли;
- изъязвление;
- септический артрит;
- остеомиелит[6];
- мозольный абсцесс или флегмона;
- бурсит[3].
Осложнения, возникающие после хирургического вмешательства[6]:
- скованность суставов и пальцев ног;
- онемение;
- инфицирование.
Лечение
Основой терапии является устранение механического фактора, вызывающего избыточное давление или трение кожи. Пациентам рекомендуется ношение правильно подобранной обуви, применение индивидуальных ортопедических стелек, силиконовых подушечек и корректирующих приспособлений для стопы, позволяющих перераспределять нагрузку и уменьшать локальное давление. При наличии биомеханических нарушений или деформаций стопы проводится их коррекция ортопедическими методами[1][3].
Наружная терапия включает использование кератолитических средств, способствующих размягчению и удалению гиперкератотических масс. Применяются препараты с салициловой кислотой, мочевиной и другими кератолитиками. Дополнительно назначаются смягчающие средства (кремы на основе вазелина, парафина, силиконов, минеральных и растительных масел) и увлажняющие препараты (кремы и мази, содержащие натрия хлорид, мочевину, глицерин, церамиды и физиологические липиды), которые способствуют восстановлению эпидермального барьера, нормализации кератинизации и уменьшению сухости кожи[1][2].
При мягких мозолях, сопровождающихся формированием пузыря, проводится антисептическая обработка и при необходимости вскрытие пузыря специалистом. При признаках инфекции выполняется хирургическая обработка поражённого участка и назначается противовоспалительная или антибактериальная терапия[3].
Хирургические методы применяются при отсутствии эффекта от консервативной терапии, а также при наличии выраженного болевого синдрома, стойкого рецидивирующего течения или анатомических факторов (например, костных экзостозов), препятствующих регрессу мозоли. Хирургическое лечение направлено на удаление гиперкератотического образования и устранение провоцирующего механического фактора[1].
Удаление мозолей может выполняться различными физическими методами после предварительной местной инфильтрационной анестезии. Используются электрокоагуляция, лазерная деструкция, радиоволновой метод, а также механическое иссечение. Возможно использование криодеструкции, её обычно выполняют без анестезии[1][3].
В случаях, когда причиной образования мозоли является костный выступ, деформация или аномалия нагрузки, может потребоваться хирургическая коррекция анатомического дефекта[3].
Прогноз
Прогноз благоприятный. При устранении или уменьшении давления и трения обычно происходит постепенный самостоятельный регресс[3].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Профилактика мозолей и омозолелостей основана на устранении избыточного давления и трения на кожу стоп. Основным мероприятием является ношение удобной, мягкой и правильно подобранной по размеру обуви, которая не сдавливает пальцы и не вызывает локальной механической травмы. Дополнительно могут использоваться силиконовые или гелевые прокладки, межпальцевые разделители и ортопедические стельки, позволяющие равномерно распределять нагрузку на стопу и уменьшать давление в проблемных зонах. Регулярный уход за кожей, включающий применение смягчающих кремов, увлажняющих средств и аккуратную обработку пемзой после размягчения кожи, помогает уменьшить выраженность гиперкератоза и предотвратить формирование плотных ороговевших участков[3][5].
Если предстоит долгая ходьба, ботинки должны быть подходящего размера, а в местах, где обувь начала натирать кожу (ощущение жжения на коже), можно использовать лейкопластырь для уменьшения воздействия обуви на ногу.
Для того, чтобы избежать мозолей на руках, следует использовать перчатки при работе с лопатой, топором, пилой. Также следует использовать защиту для рук при тяжёлой физической работе, выполняемой руками: натяжка канатов и перемещение тяжёлых предметов.
Специальные средства (например тальк) могут быть использованы для уменьшения трения.
Важную роль играет коррекция биомеханических нарушений и деформаций стопы, при необходимости — с участием ортопеда. Профилактика также включает своевременное выявление и лечение заболеваний: сахарный диабет, нарушения артериального и венозного кровообращения, артриты и артрозы, поскольку они могут способствовать развитию или утяжелять течение гиперкератоза[3].