Стероидная миопатия
Стеро́идная миопати́я (СМ; глюкокортикостероид-индуци́рованная миопати́я) — наиболее часто встречающаяся токсическая невоспалительная миопатия. В своей классической форме это заболевание характеризуется хроническим, медленно прогрессирующим течением. Для заболевания типична картина слабости проксимальных мышц, при которой преимущественно страдают мышцы плечевого и тазового пояса, что является общим признаком для многих приобретённых и наследственных миопатий. Прогноз вариабелен и зависит от формы заболевания[1][2].
История
Глюкокортикостероиды начали использоваться в медицине в качестве лекарственных средств в 1948 году. Спустя всего десять лет, в 1958 году, исследователь Дюбуа впервые зафиксировал шесть случаев возникновения слабости проксимальных мышц у пациентов, страдавших системной красной волчанкой и принимавших триамцинолон. В 1959 году учёные под руководством Перкоффа описали схожее развитие мышечной слабости и атрофии мышц у больных с гематологическими заболеваниями, которые получали лечение кортизоном и преднизолоном[1].
Классификация
По клиническому течению СМ делится на[2]:
- острую;
- хроническую.
Этиология
СМ представляет собой токсическую невоспалительную миопатию, причиной которой является приём экзогенных глюкокортикостероидов. Данное состояние, как правило, развивается при приёме доз, эквивалентных более 10 мг преднизолона в сутки, на протяжении четырёх недель или дольше. Однако острые формы заболевания связывают с приёмом высоких доз (например, 40—60 мг преднизолона в сутки) в течение 2—3 недель. Наиболее часто миопатия ассоциирована с пероральными и внутривенными формами препаратов, хотя в литературе описаны случаи её развития и после применения ингаляционных препаратов, а также после эпидуральных, внутримышечных или внутрисуставных инъекций. У пациентов в условиях реанимации, находящихся на искусственной вентиляции лёгких и получающих миорелаксанты курареподобного действия, развитие острой СМ также связывают с приёмом метилпреднизолона в дозе более 60 мг в сутки в течение 5—7 дней[3].
Патогенез
Патогенез СМ обусловлен совокупностью катаболических и антианаболических механизмов. С точки зрения катаболизма, глюкокортикостероиды активируют протеолитические системы, например, убиквитин-протеасомный путь, катепсины и кальпаины (кальций-зависимые системы). Это приводит к усиленному расщеплению миофибриллярных белков, в частности, за счёт диссоциации актина от миозина. Кроме того, глюкокортикостероиды индуцируют апоптоз миоцитов как через рецептор-зависимые сигнальные пути, так и через митохондриальные пути, включающие цитохром с и каспазный каскад. Что касается антианаболического действия, глюкокортикостероиды подавляют транспорт аминокислот в клетки, угнетают выработку инсулиноподобного фактора роста-I в мышцах и блокируют дифференцировку сателлитных клеток в мышечные волокна. Последний эффект реализуется через подавление ключевого транскрипционного фактора миогенина, что в целом тормозит синтез белка и процессы миогенеза. Дополнительным фактором, способствующим мышечной слабости, является способность глюкокортикостероидов с высокой минералокортикоидной активностью снижать уровень калия и фосфата в сыворотке крови[3].
Эпидемиология
Данные о распространённости СМ противоречивы и ограничены небольшими исследованиями. Распространённость оценивается в диапазоне от 30 до 60 % среди пациентов, длительно получающих высокие дозы глюкокортикостероидов. Женщины имеют примерно вдвое более высокий риск развития СМ по сравнению с мужчинами, хотя точные причины такой гендерной предрасположенности остаются неясными[1][2].
Диагностика
В классическом представлении СМ является хроническим заболеванием с медленным прогрессированием. Её основное проявление — слабость проксимальных мышц, что характерно для многих других миопатий. Клинически она неотличима от миопатии при эндогенном гиперкортицизме (синдроме Кушинга). Слабость развивается исподволь, чаще и сильнее затрагивая мышцы нижних конечностей, и обычно не сопровождается болью или скованностью. Впоследствии присоединяется гипотрофия ослабленных мышц, в то время как дистальные отделы конечностей страдают реже. Для хронического течения нетипично вовлечение мышц, иннервируемых черепными нервами, и сфинктеров тазовых органов. Считается, что наибольшему риску развития хронической формы подвержены пожилые пациенты, а также больные онкологическими заболеваниями и с состояниями, сопровождающимися дыхательными нарушениями (например, астма, миастения). Усугубляющими факторами могут служить отрицательный азотистый баланс из-за недостатка белка в питании и низкий уровень физической активности[1].
Острая стероидная миопатия встречается значительно реже хронической. Её течение непредсказуемо и не имеет чёткой зависимости от дозы, пути введения, длительности терапии или типа препарата. Симптомы могут развиться от одного часа до двух недель. Характерна слабость проксимальных мышц с преобладанием в ногах, однако возможны и крайне тяжёлые проявления с дыхательной и бульбарной недостаточностью. Ключевой особенностью является полный или значительный регресс симптомов после отмены препарата. Описаны случаи рецидива СМ при повторном назначении глюкокортикостероидов, даже в низких дозах[1].
При хронической (классической) форме СМ исследования нервной проводимости, как правило, не выявляют отклонений от нормы. При игольчатой электромиографии отмечается нормальная инсерционная активность, а патологическая спонтанная активность (положительные острые волны и потенциалы фибрилляций) обычно отсутствует или минимальна. Может наблюдаться лишь незначительное снижение амплитуды потенциалов действия двигательных единиц при максимальном усилии. В умеренных и тяжёлых случаях возможно выявление картины раннего рекрутирования двигательных единиц. При острой СМ данные игольчатой электромиографии, согласно описаниям клинических случаев, могут быть патологическими. Это включает наличие аномальной спонтанной активности (положительных острых волн и потенциалов фибрилляций), картину раннего рекрутирования, а также регистрацию небольших по амплитуде и полифазных потенциалов двигательных единиц. Кроме того, может отмечаться снижение амплитуды мышечного потенциала действия[2].
Ультразвуковое исследование мышц: характерно повышение эхогенности поражённых мышц[2].
Магнитно-резонансная томография мышц: используется для оценки степени саркопении и жировой инфильтрации мышц[4].
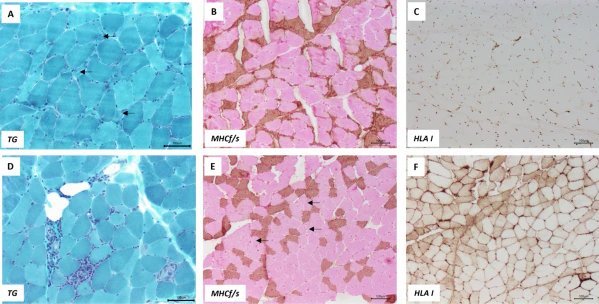
Гистологическое исследование биоптата мышечной ткани: основным патоморфологическим признаком хронической СМ является избирательная атрофия мышечных волокон II типа, в особенности быстросокращающихся подтипов IIX и IIB. Воспалительные изменения, некроз или признаки активной регенерации при этом отсутствуют. При электронной микроскопии в поражённых волокнах обнаруживают накопление гранул гликогена и вакуолей, избирательную потерю толстых миозиновых филаментов при сохранности актиновых филаментов и Z-линий, увеличение размеров и скопление митохондрий под сарколеммой, а также отложения липофусцина. Другим характерным, хотя и неспецифическим, признаком является увеличение межклеточного пространства как прямое следствие атрофии волокон. При острой форме заболевания возможен очаговый или диффузный некроз всех типов мышечных волокон. Выраженность данных изменений коррелирует с режимом дозирования глюкокортикостероидов (дозой и длительностью приёма), а также, вероятно, с исходным уровнем физической активности, тренированности и нутритивным статусом пациента[1][4].
Биохимический анализ крови: при острой форме СМ у пациентов может наблюдаться повышение активности креатинфосфокиназы[2].
Биохимический анализ мочи: характерно повышение экскреции креатинина с мочой[2].
Дифференциальная диагностика
При дифференциальной диагностике СМ необходимо исключить широкий спектр других заболеваний, способных вызывать мышечную слабость[2][3]:
- прежде всего, следует исключать другие лекарственно-индуцированные миопатии, вызванные приёмом колхицина, противомалярийных препаратов (гидроксихлорохин), антиретровирусных средств и статинов. Особенно важно это для пациентов, принимающих комбинацию потенциально миотоксичных препаратов, например, гидроксихлорохин и глюкокортикостероиды. Статиновая миопатия часто проявляется миалгиями, а в литературе описаны случаи ассоциированного с приёмом статинов аутоиммунного некротизирующего миозита. К миопатии также может приводить токсическое воздействие алкоголя и кокаина;
- проводится дифференциальная диагностика с воспалительными миопатиями (например, полимиозит и дерматомиозит). В отличие от СМ, для них характерны признаки системного воспаления и усугубление слабости при отмене глюкокортикостероидов;
- миозит также может быть проявлением системных заболеваний (системная красная волчанка, синдром Шегрена, склеродермия, ревматоидный артрит) или паранеопластических синдромов;
- кроме того, при дифференциальной диагностике необходимо исключать нейропатии (диабетическая полинейропатия, болезнь двигательного нейрона), нервно-мышечные заболевания (миастения, миастенический синдром Ламберта — Итона), мышечные дистрофии, а также эндокринные нарушения (патология щитовидной железы, надпочечников, гипофиза), электролитные расстройства, гиповитаминозы (например, витамина D) и редкие метаболические или врождённые миопатии.
Осложнения
При длительном течении заболевания возможно развитие контрактур[2][3].
Лечение
Основным и наиболее эффективным методом лечения СМ является снижение дозы глюкокортикостероидов до уровня менее 10 мг/сутки в пересчёте на преднизолон или полная отмена терапии, что особенно критично при острой форме СМ. Улучшение мышечной силы обычно наблюдается в течение 3—4 недель после коррекции терапии. Для снижения риска также рекомендуется замена фторированных кортикостероидов (например, дексаметазона) на нефторированные, а также использование альтернативных схем приёма. Нутритивная поддержка играет важную роль в поддержании мышечного анаболизма. Рекомендуется адекватное потребление белка соответственно нормам для пациентов с онкологическими заболеваниями[1].
Медикаментозная терапия находится в стадии изучения. На экспериментальных моделях исследуется потенциал различных соединений[1]:
- аминокислоты с разветвлённой цепью: валин, лейцин, изолейцин могут положительно влиять на мышечную массу и силу;
- витамин D (альфакальцидол): показана возможность предотвращать потерю мышечной массы и улучшать функциональные показатели в исследованиях;
- прочие вещества: изучается эффективность тауроурсодезоксихолевой кислоты, бета-гидрокси-бета-метилбутирата, антиоксидантов (витамины C и E, альфа-липоевая кислота), сульфорафана и докозагексаеновой кислоты.
Прогноз
Восстановление мышечной силы при хронической СМ после отмены или снижения дозы препаратов может занимать от нескольких недель до нескольких месяцев. При острой СМ период восстановления может быть более длительным, превышающим шесть месяцев. Течение заболевания варьирует: оно может быть относительно лёгким, с постепенным началом и в целом благоприятным прогнозом, или же протекать в тяжёлой, угрожающей жизни форме. Важно отметить, что даже при менее тяжёлом течении, если приём глюкокортикостероидов продолжается, состояние может прогрессировать в хронические и необратимые изменения[2].
Диспансерное наблюдение
Пациенты с СМ нуждаются в диспансерном наблюдении эндокринолога, физиотерапевта, невролога и, по показаниям, пульмонолога. Объём и частота диспансерных наблюдений определяются индивидуально[2].
Профилактика
Физиотерапия признана ключевым методом профилактики СМ. Регулярные аэробные (например, занятия на велотренажёре) и силовые тренировки способны модулировать метаболизм в скелетных мышцах, подавляя атрофические и активируя анаболические пути. Клинические исследования показывают, что физические нагрузки предотвращают или уменьшают выраженность мышечной слабости и потери мышечной массы у пациентов, получающих средние дозы кортикостероидов[1].
Примечания
Литература
- Ватутин Н. Т., Игнатенко Г. А., Тарадин Г. Г., и др. Случай острой стероид-индуцированной миопатии у пациентки с аутоиммунной тромбоцитопенией // Архивъ внутренней медицины. — 2020. — Т. 10, № 4. — С. 314—321. — doi:10.20514/2226-6704-2020-10-4-314-321.
- Зайцевская С. А., Супонева Н. А., Антонова К. В., и др. Стероидная миопатия у пациентов с аутоиммунной миастенией: обзор литературы // Нервно-мышечные болезни. — 2024. — Т. 14, № 3. — С. 90—101. — doi:10.17650/2222-8721-2024-14-3-90-101.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |