Кальпаинопатия
Кальпаинопати́я (поясно-коне́чностная мы́шечная дистрофи́я 2А типа) — это аутосомно-рецессивное наследственное заболевание, причиной которого являются гомозиготные или компаунд-гетерозиготные мутации в гене CAPN3. Данный ген кодирует протеолитический фермент кальпаин-3. Ключевым клиническим проявлением служит симметричная и прогрессирующая слабость проксимальных мышц тела, сопровождающаяся их атрофией. Патологический процесс, как правило, начинается с мускулатуры тазового пояса. Для болезни характерна значительная вариабельность клинической картины: от тяжёлых форм с дебютом в детском возрасте и быстрым нарастанием симптоматики до относительно лёгких вариантов с поздним началом и медленным течением. Заболевание носит неуклонно прогрессирующий характер, а утрата способности к самостоятельному передвижению наступает в среднем через 10-30 лет после появления первых симптомов[1].
История
Термин «поясно-конечностные мышечные дистрофии» был введён в 1954 году Волтоном и Наттрасом[2].
Классификация
Кальпаинопатия относится к группе поясно-конечностных мышечных дистрофий[3].
Этиология
Кальпаинопатия — это наследственное заболевание, обусловленное мутациями в гене CAPN3, кодирующем белок кальпаин-3. Данный ген состоит из 24 экзонов, а его белковый продукт имеет молекулярную массу 94 кДа. Кальпаин-3 принадлежит к суперсемейству кальпаинов — внутриклеточных протеаз, осуществляющих избирательный протеолиз ключевых структурных и регуляторных белков, таких как киназы (A и C), родопсин, актин, миозин и тропомиозин. Эта ферментативная активность критически важна для процессов ремоделирования цитоскелета в мышечных волокнах. Заболевание наследуется преимущественно по аутосомно-рецессивному типу, однако в медицинской литературе описаны и единичные случаи аутосомно-доминантной формы[4].
Патогенез
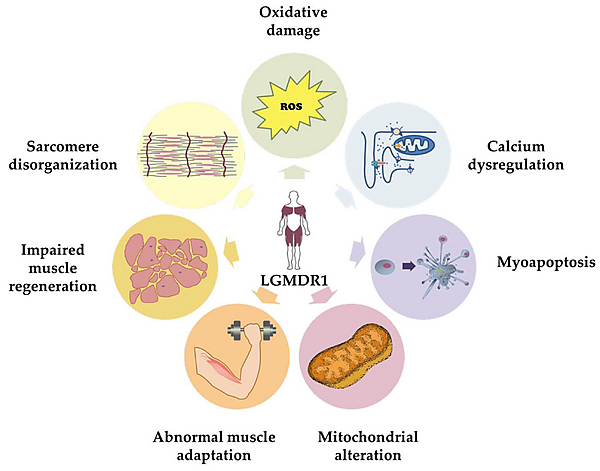
Кальпаин-3 представляет собой мышечно-специфичный член семейства кальций-зависимых нейтральных протеаз, функция которых заключается в расщеплении белков на короткие полипептиды. Его экспрессия преимущественно ограничена скелетной мускулатурой. При активации кальпаин-3 быстро подвергается аутокатализу, что приводит как к его запуску, так и к последующей инактивации. В саркомерах этот фермент напрямую связывается с гигантским белком титином и меняет свою локализацию из области М-линий в зоны NA2 по мере растяжения саркомера. Основная физиологическая роль кальпаин-3 заключается в процессинге широкого спектра белков, включая компоненты сигнальных путей, факторы транскрипции, белки, участвующие в транспорте кальция, и цитоскелетные белки. Эта активность является ключевой частью процесса ремоделирования саркомера — динамического баланса между синтезом новых белков и деградацией дефектных или повреждённых молекул[5].
Подвижность кальпаин-3 между М-линиями саркомера и цитозолем играет критическую роль в ответе на физический стресс. При кальпаинопатии, когда протеазная активность фермента потеряна, эта мобильность нарушается. Утрата протеолитической функции кальпаина-3 приводит к патологическому ремоделированию саркомера, запуская усиленную убиквитин-опосредованную деградацию саркомерных белков. На начальных этапах этот процесс деградации может зависеть от активности других, универсальных кальпаинов, а на поздних стадиях — преимущественно от системы убиквитин-протеасомы[5].
Нарушение физиологического ремоделирования саркомера также негативно влияет на процессы слияния миобластов, репарации и регенеративной способности мышцы. Активация механизмов мышечной атрофии при данном заболевании, по всей видимости, в основном зависит именно от индукции системы убиквитин-протеасомы, что в конечном итоге приводит к прогрессирующей потере мышечной массы и функции[5].
Эпидемиология
Оценочная распространённость заболевания составляет 8,3 случая на 1 миллион человек. Однако в определённых эндемичных регионах, таких как северо-восток Италии, распространённость может достигать 26,5 случаев на 1 миллион человек[4].
Распространённость заболевания на территории России не определена. Имеются единичные описания клинических наблюдений[6][7][8].
Диагностика
Возраст дебюта клинических симптомов варьирует в широких пределах — от 2 до 50 лет. Условно выделяют раннее начало (до 12 лет), типичное (12-30 лет) и позднее (после 30 лет). Для редкой аутосомно-доминантной формы заболевания средний возраст начала составляет около 34 лет. При манифестации в детском возрасте заболевание обычно прогрессирует более быстро и имеет тяжёлое течение, однако возраст дебюта не является абсолютным прогностическим фактором. На тяжесть течения также могут влиять этническая принадлежность (например, более тяжёлые формы описаны в афробразильской популяции), пол пациента (у женщин чаще наблюдается более выраженное повышение уровня креатинкиназы) и характер мутаций в гене CAPN3 (наличие двух аллелей, ассоциированных с полной потерей белка, приводит к более тяжёлому фенотипу). В основном отмечается межсемейная вариабельность, в то время как внутри одной семьи клиническая картина обычно сходна. Условно выделяют три основных фенотипа: ранний тяжёлый, умеренный и поздний лёгкий[4].
Главным клиническим проявлением является поражение скелетной мускулатуры конечностей, проявляющееся прогрессирующей слабостью и двигательным дефицитом. Пациенты испытывают трудности при выполнении рутинных действий. Мышечная дистрофия носит преимущественно симметричный атрофический характер, однако в 14-21 % случаев может отмечаться некоторая асимметрия. Характерным признаком является развитие компенсаторной псевдогипертрофии икроножных мышц (в 75 % случаев) и, реже, мышц передней поверхности бедра (портняжной и наружной запирательной). При псевдогипертрофии увеличение объёма мышцы сопровождается снижением её тонуса и силы[4].
Частым и значимым проявлением являются прогрессирующие контрактуры суставов, наиболее часто поражающие голеностопные (86 %), тазобедренные (69 %), коленные (63 %) и локтевые (56 %) суставы. Они значительно нарушают опорную функцию нижних конечностей, часто приводя к ходьбе на носках. Пациенты с ранним развитием контрактур ахилловых сухожилий, сгибателей коленных и локтевых суставов, сгибателей пальцев и ригидностью позвоночника выделены в отдельный фенотип «ранних контрактур». По мере прогрессирования заболевания развивается зависимость от инвалидного кресла, что в среднем происходит через 15-25 лет от начала симптомов. Средний возраст утраты самостоятельной ходьбы составляет около 31 года[4].
Дыхательная мускулатура обычно вовлекается лишь на поздних стадиях заболевания. Описаны редкие случаи с тяжёлой дыхательной недостаточностью. Поражение миокарда не является типичным признаком кальпаинопатии и обычно протекает доброкачественно, проявляясь тахикардией или гипертрофической кардиомиопатией, часто как следствие вторичного ремоделирования на фоне клапанной дисфункции[4].
Аутосомно-доминантная форма характеризуется более вариабельным и мягким течением: от бессимптомных форм до умеренных случаев с утратой ходьбы после 60 лет. Одним из частых проявлений этой формы являются мышечные боли в конечностях и спине[4].
Выделяют несколько основных клинических фенотипов[4]:
- Тазобедренно-бедренный фенотип (синдром Лейдена — Мёбиуса): дебют и преобладающая слабость отмечаются в мышцах тазового пояса: мышцах бедра (большая приводящая, большая ягодичная, задняя группа), с последующим распространением на переднюю группу, и икроножных мышцах. В течение нескольких лет процесс распространяется на мышцы плечевого пояса (широчайшая мышца спины, ромбовидные, передняя зубчатая, большая грудная), что приводит к формированию «крыловидных» лопаток и гиперлордозу. На поздних стадиях вовлекаются трёхглавая мышца плеча и мышцы предплечья. Лицевые, глазодвигательные мышцы и мышцы языка, как правило, не страдают.
- Лопаточно-плечевой фенотип (тип Эрба): встречается реже, характеризуется более мягким течением и более поздним началом. Преобладает слабость окололопаточных мышц и двуглавой мышцы плеча, с последующим вовлечением мышц живота и лишь на поздних этапах — мышц тазового пояса.
- Бессимптомная форма: характеризуется бессимптомным повышением активности креатинфосфокиназы в биохимической анализе крови.
Описаны случаи идиопатического эозинофильного миозита (с гиперэозинофилией или без неё) как начального проявления заболевания[4].
Компьютерная томография выявляет раннюю и выраженную атрофию мышц, преимущественно входящих в состав задней группы мышц бедра. Параллельно часто поражаются приводящие мышцы бедра и четырёхглавая мышца. Характерным диагностическим признаком является сохранность (относительная или абсолютная) портняжной и тонкой мышц. Эта специфическая картина распределения мышечного поражения, отличающая кальпаинопатию от других форм поясно-конечностных мышечных дистрофий, делает анализ мышечной визуализации важным элементом клинической дифференциальной диагностики[5].
Магнитно-резонансная томография позволяет детально оценить избирательность поражения отдельных мышц. В ряде случаев на последовательностях, чувствительных к жидкости (например, STIR), могут визуализироваться изменения, подобные отёку, что может отражать активный патологический процесс. Метод служит полезным инструментом не только для характеристики степени атрофии, но и в некоторых случаях для оценки тяжести заболевания, предоставляя объективные данные о его прогрессировании[5].
Типичной электромиографической картиной при кальпаинопатии является миопатический паттерн, который характеризуется наличием коротких, низкоамплитудных, полифазных потенциалов двигательных единиц. Однако у пациентов на пресимптоматической стадии заболевания результаты исследования могут оставаться в пределах нормы. Важными диагностическими признаками является отсутствие миотонических разрядов и спонтанной патологической активности[5].
Биохимический анализ крови: характерно повышение активности креатинфосфокиназы, аспартатаминотрансферазы, аланинаминотрасферазы, лактатдегидрогеназы и повышение концентрации миоглобина[4].
Молекулярно-генетический анализ методом секвенирования нового поколения: позволяет выявить мутации в гене CAPN3[4].
Гистологическое исследование скелетных мышц при кальпаинопатии у большинства пациентов выявляет характерные признаки активного неспецифического миодистрофического процесса. К ним относятся полиморфизм мышечных волокон (округлые, атрофированные и гипертрофированные на поперечных срезах), наличие множества регенерирующих волокон на фоне отдельных некрозов, а также развитие эндо- и перимизиального липоматоза и фиброза. При аутосомно-доминантной форме миопатические изменения обычно менее выражены. Характерным, хотя и не специфичным, гистологическим признаком является наличие лобулированных (трабекулярных) волокон. Их количество коррелирует с прогрессированием заболевания, увеличиваясь на поздних стадиях и чаще обнаруживаясь в проксимальных мышцах. Эти волокна отражают аномальное распределение межмиофибриллярной митохондриальной сети и также встречаются при других мышечных дистрофиях. Исследования показывают, что пациенты с полным отсутствием белка кальпаин-3 имеют больше лобулированных волокон по сравнению с теми, у кого его уровень снижен. Воспалительный клеточный инфильтрат в эндомизии при кальпаинопатии содержит кластеры макрофагов, CD3+, CD4+ и CD8+ лимфоцитов. Экспрессия главного комплекса гистосовместимости I класса и отложение комплемента C5b-9 либо отсутствуют, либо носят очаговый характер. Примечательной особенностью является наличие значительного количества эозинофилов как у детей, так и у взрослых с развёрнутой клинической картиной. Эозинофилия инфильтрата встречается не только при кальпаинопатии, но и, например, при γ-саркогликанопатии. При кальпаинопатии эозинофилия может наблюдаться не только в мышце, но и периферически, особенно на доклинической и ранней симптоматической стадиях. Предполагается, что её причиной является атипичный T-лимфоцитарный ответ на некроз мышечных волокон с высокой экспрессией кальпаина-3[4].
Иммуногистохимический анализ с использованием антител к кальпаину-3 демонстрирует гомогенную цитоплазматическую реакцию. При большем увеличении в продольных срезах кальпаин-3 обнаруживается в области саркомеров, причём реакция более выражена в миотендинозных соединениях. В зонах биопсии с выраженными некротическими изменениями наблюдается вариабельность интенсивности реакции — от полного отсутствия до слабого гомогенного или гранулярного цитоплазматического окрашивания. Однако, специфичные антитела для детекции кальпаина-3 отсутствуют, что связано со сложностью его структуры, существованием множества изоформ и возможностью перекрёстной реакции с другими белками семейства кальпаинов[4].
Дифференциальная диагностика
Дифференциальная диагностика кальпаинопатии проводится со следующими заболеваниями[5]:
- лице-лопаточно-плечевая мышечная дистрофия;
- другие типы поясно-конечностых мышечных дистрофий;
- дистрофинопатии;
- болезнь накопления гликогена III типа;
- дефицит карнитин-пальмитоилтрансферазы II типа;
- болезнь Помпе;
- болезнь накопления гликогена V типа;
- мышечные дистрофии Эмери — Дрейфуса.
Осложнения
Возможные осложнения кальпаинопатии включают: прогрессирующую мышечную слабость и атрофию, развитие контрактур суставов (голеностопных, тазобедренных, коленных, локтевых), потерю способности к самостоятельному передвижению; нарушение дыхательной функции вследствие слабости дыхательной мускулатуры, риск развития вторичных деформаций позвоночника (гиперлордоз, сколиоз), формирование псевдогипертрофии икроножных мышц, ограничение повседневной активности и самообслуживания[4][5].
Лечение
Общепринятого этиологического или патогенетического лечения, способного изменить течение заболевания, нет. Ведение пациентов основано на мультидисциплинарном подходе, направленном на контроль симптомов, реабилитацию, предотвращение и лечение осложнений, что позволяет улучшить качество жизни и функциональные возможности. К основным подходам относятся[4]:
- физиотерапия: ключевой компонент поддерживающего лечения включает индивидуально подобранную физическую активность. Рекомендуется комбинация аэробных упражнений (плавание, велотренажёр) с контролируемой силовой тренировкой, которые относительно безопасны, улучшают сердечно-сосудистую функцию и мышечную силу. Обязателен тщательный мониторинг состояния после нагрузок для предотвращения чрезмерного повреждения мышц;
- реабилитационные меры включают лечебную физкультуру, методы нейродинамической реабилитации (терапия по Бобат) для улучшения баланса, координации и стабилизации походки, а также регулярные упражнения на растяжку для профилактики контрактур;
- ортопедическая коррекция предусматривает использование ортезов, средств передвижения (трости, ходунки, коляски) и устройств для стабилизации лопаток;
- к поддерживающим мероприятиям также относятся респираторная поддержка при дыхательной недостаточности, своевременное лечение инфекций, эффективное обезболивание и помощь в социальной адаптации.
Проводятся клинические исследования препаратов, потенциально способных предотвратить развитие и прогрессирования заболевания:
- изучались ингибиторы миостатина (например, MYO-029), однако они не показали значимого улучшения мышечной силы;
- ведётся оценка применения глюкокортикоидов в импульсном режиме, что ассоциируется с улучшением метаболических показателей и снижением маркеров повреждения мышц;
- в рамках доклинических исследований на моделях животных изучаются различные патогенетические мишени. К ним относятся активаторы митохондриального биогенеза (агонист PPAR-δ GW501516), модуляторы кальциевого гомеостаза (например, активатор Wnt-сигналинга AMBMP), ингибиторы киназы GSK-3β и ингибиторы убиквитин-протеасомной системы. Однако ни один из этих подходов пока не привёл к разработке эффективного лекарства;
- генная терапия — это наиболее перспективное направление, направленное на восстановление функции белка кальпаин-3. Основная стратегия — внутримышечное или системное введение аденоассоциированного вирусного вектора, несущего функциональную копию гена CAPN3. Исследования на моделях мышей показали, что такая терапия способна восстанавливать экспрессию гена, улучшать гистологическую картину мышц и повышать мышечную силу и выносливость. Ключевой проблемой является кардиотоксичность, вызванная экспрессией кальпаина-3 в сердечной мышце, для решения которой используются промоторы, специфичные для скелетных мышц, или вставка последовательностей микроРНК, подавляющих экспрессию в сердце;
- также изучаются методы редактирования генома (CRISPR/Cas9) на клеточных моделях, включая индуцированные плюрипотентные стволовые клетки, для коррекции мутаций ex vivo с последующей клеточной терапией;
- в качестве альтернативного подхода рассматривается технология пропуска экзонов с помощью антисмысловых олигонуклеотидов. Этот метод направлен на восстановление рамки считывания мутированного гена CAPN3 с целью получения укороченного, но функционального белка. Исследования находятся на ранних стадиях.
Прогноз
Прогноз при кальпаинопатии вариабелен, но заболевание имеет неуклонно прогрессирующий характер. Заболевание считается неизлечимым, а терапия носит симптоматический и поддерживающий характер, направленный на замедление развития осложнений и сохранение функциональной независимости пациента. Скорость прогрессирования и тяжесть течения зависят от возраста дебюта и индивидуальных факторов. В среднем потеря способности к самостоятельной ходьбе наступает через 15-30 лет после появления первых симптомов, однако при ранних и тяжёлых формах это может произойти быстрее, а при поздних и лёгких — значительно позже. Основными осложнениями, определяющими качество жизни, являются тяжёлые контрактуры суставов, поражение дыхательной мускулатуры на поздних стадиях и, как следствие, нарастающая инвалидизация[5].
Диспансерное наблюдение
Пациенты с кальпаинопатией требуют регулярного диспансерного наблюдения с мультидисциплинарным подходом. Ежегодный неврологический осмотр должен включать оценку мышечной силы и объёма движений в суставах. Ортопедический мониторинг направлен на своевременное выявление контрактур (особенно ахиллова сухожилия), деформаций стоп и сколиоза. Респираторный скрининг необходим для обнаружения признаков ночной гиповентиляции и дыхательной недостаточности. Кардиологическое обследование проводится по показаниям на поздних стадиях заболевания[5].
Профилактика
С целью профилактики респираторных осложнений проводится вакцинация от COVID-19, гриппа и пневомококковой инфекции[4].
Примечания
Литература
- Bardakov S. N., Sorochanu I., Mkrtchyan L. A. et al. Calpainopathy (limb-girdle muscular dystrophy type R1): clinical features, diagnostic approaches, and biotechnological treatment methods (англ.) // Journal of Neuromuscular Diseases. — 2025. — September (vol. 12, no. 5). — P. 594—618. — doi:10.1177/22143602251345967.
- Bouchard C., Tremblay J. P. Limb-Girdle Muscular Dystrophies Classification and Therapies (англ.) // Journal of Clinical Medicine. — 2023. — 19 July (vol. 12, no. 14). — P. 4769. — doi:10.3390/jcm12144769.
- Гришина Д. А., Супонева Н. А., Шведков В. В. и др. Наследственная прогрессирующая поясно-конечностная мышечная дистрофия 2а типа (кальпаинопатия): клинический случай // Нервно-мышечные болезни. — 2015. — № 1.