Кандидоз новорождённого
Кандидо́з новорождённого (неоната́льный кандидо́з) — инфекционное заболевание органов и систем новорождённого ребёнка, вызванное грибами рода Candida. Заболевание проявляется в различных формах — от локализованных поражений кожи и слизистых оболочек до тяжёлых системных инфекций с поражением внутренних органов. Наиболее уязвимыми являются недоношенные новорождённые, особенно с экстремально низкой (ЭНМТ) и очень низкой массой тела (ОНМТ), находящиеся в отделениях реанимации и интенсивной терапии. Эпидемиология кандидоза новорождённых характеризуется широкой распространённостью — до 18,7 % в некоторых регионах, при этом инвазивные формы встречаются значительно реже. Клиническая картина разнообразна и зависит от формы заболевания. Лечение также зависит от формы и тяжести заболевания. При локализованных формах применяют местные противогрибковые препараты, при инвазивных формах применяется системная противогрибковая терапия с использованием флуконазола или микафунгина[1].
Классификация
Классификация кандидоза новорождённого[1]:
- неинвазивный (поверхностный) кандидоз кожи и слизистых оболочек:
- кандидоз ротоглотки (молочница),
- кандидозный стоматит,
- кандидоз желудочно-кишечного тракта,
- интертригинозный (пелёночный) дерматит.
- Инвазивный (глубокий) кандидоз:
- диссеминированный кандидоз — сочетание кандидемии и поражения органов или систем организма.
По времени возникновения различают врождённый кандидоз и нозокомиальный кандидоз[1].
Этиология
Возбудителями кандидоза новорождённых являются дрожжеподобные грибы рода Candida, относящиеся к условно-патогенным микроорганизмам. Они представляют собой одноклеточные грибы, способные образовывать псевдомицелий и мицелий. Описано более 150 видов Candida, однако наибольшее клиническое значение имеют C. albicans, C. parapsilosis, C. lusitaniae, C. tropicalis, C. glabrata, C. krusei, C. guilliermondii, C. famata. Candida spp. являются естественными обитателями кожи и слизистых оболочек человека. Развитие грибковой инфекции у новорождённого происходит при нарушении механизмов местной и системной противоинфекционной защиты[1].
Пути инфицирования[1]:
- Эндогенный путь.
- Экзогенный путь — заражение может происходить через контаминированный медицинский инструментарий, катетеры, дренажи, а также при нарушении техники проведения парентерального питания. Значимым источником экзогенной контаминации является медицинский персонал.
К основным факторам риска развития инвазивного кандидоза у новорождённых относятся[1]:
- недоношенность (масса тела <1000 г; гестационный возраст <27 недель);
- наличие центрального венозного катетера;
- интубация трахеи и другие инвазивные вмешательства;
- системная антибактериальная терапия, особенно цефалоспоринами III поколения и карбапенемами;
- проведение полного парентерального питания;
- хирургические вмешательства на органах брюшной полости;
- некротизирующий энтероколит;
- использование блокаторов H₂-гистаминовых рецепторов;
- кандидозная инфекция у матери во время беременности и родов.
У недоношенных детей риск инфицирования C. parapsilosis особенно высок вследствие её способности активно колонизировать пластиковые поверхности сосудистых катетеров и расти в глюкозосодержащих растворах. Отсутствие раннего энтерального кормления молозивом также повышает вероятность развития инвазивных микозов[2].
Внутриутробный путь инфицирования реализуется при трансплацентарном или восходящем проникновении возбудителя. Постнатальное инфицирование чаще всего развивается после рождения ребёнка и нередко связано с проводимым лечением или условиями ухода. Наиболее распространённый механизм — колонизация грибами на фоне антибактериальной терапии, которая снижает конкуренцию со стороны нормальной бактериальной микрофлоры. Заражение возможно также при контакте с контаминированными руками медицинского персонала или матери, а также при наличии у новорождённого инвазивных устройств (катетеров, зонтов) либо при существующей грибковой колонизации желудочно-кишечного тракта[3].
Патогенез
У новорождённых кожа и слизистые оболочки имеют ряд особенностей, способствующих инфицированию[3][4]:
- эпидермис и дерма тоньше, из-за меньшего количества клеточных слоёв основные структурные компоненты кожи и слизистые оболочки — рыхлые, что способствует более слабой механической защите кожи и слизистых оболочек;
- несовершенство секреторной функции кожи сопровождается недостаточностью её бактерицидной активности и более высоким уровнем рН;
- слизистые оболочки полости рта характеризуются низким уровнем слюноотделения и сниженной активностью противогрибковых факторов слюны (лизоцима, аполактоферрина);
- секреторные и защитные функции желудочно-кишечного тракта незрелы, имеется физиологический дисбиоз, что облегчает колонизацию условно-патогенными грибами.
Развитию кандидоза также способствуют определённые особенности реактивности организма новорождённого[3][4]:
- низкая опсонизирующая и фагоцитарная активность нейтрофилов и макрофагов;
- функциональная незрелость Т- и В-клеточного звеньев иммунитета;
- сниженная продукция белков острой фазы и медиаторов воспаления (интерферон гамма, интерлейкин-1α, фактор некроза опухоли-α);
- недостаточная активность неспецифических противогрибковых ингибиторов.
Эти особенности создают благоприятные условия для грибкового инфекционного процесса[3].
Развитие кандидоза у новорождённого включает следующие этапы[1]:
- контаминация грибами Candida spp;
- адгезия к эпителиальным или эндотелиальным клеткам;
- колонизация кожи или слизистых с формированием биоплёнок;
- инвазия в поверхностные слои покровных тканей с поражением стенки лимфатических и кровеносных сосудов;
- гематогенное (при иммунодефицитных состояниях — лимфогенное) распространение микроорганизмов с последующей генерализацией инфекционного процесса;
- инвазивный кандидоз — кандидемия, кандидоз мочевыводящих путей, менингит, перитонит и др.;
- диссеминация в органы-мишени: печень, почки, центральная нервная система, сердце, селезёнку, глаза, кости и суставы.
Эпидемиология
Кандидоз является одной из наиболее распространённых грибковых инфекций у новорождённых. Его распространённость варьирует в различных регионах и может достигать 18,7 %. При этом инвазивный кандидоз встречается значительно реже — примерно у 0,15 % всех новорождённых. Наиболее уязвимой группой являются глубоко недоношенные дети с ЭНМТ и ОНМТ, находящиеся в отделениях реанимации и интенсивной терапии. Риск развития инвазивного кандидоза обратно пропорционален гестационному возрасту и массе тела при рождении[1]:
- у новорождённых с ОНМТ заболеваемость составляет 2,6—3,1 %;
- среди детей с ЭНМТ этот показатель достигает 10—16 %.
Показатели летальности при кандидемии достигают 20—40 %, кандидозном менингите — 50 %, а при поражении двух и более органов и/или систем данный показатель может увеличиваться до 57 %. Кандидемия в 37—50 % случаев сочетается с кандидозным менингитом, а частота изолированного кандидозного менингита достигает 10—20 %. Поражение почек диагностируют у 10—35 % новорождённых на фоне кандидемии[1].
В медицинское литературе описано около 100 случаев врождённого кандидоза[5].
Диагностика
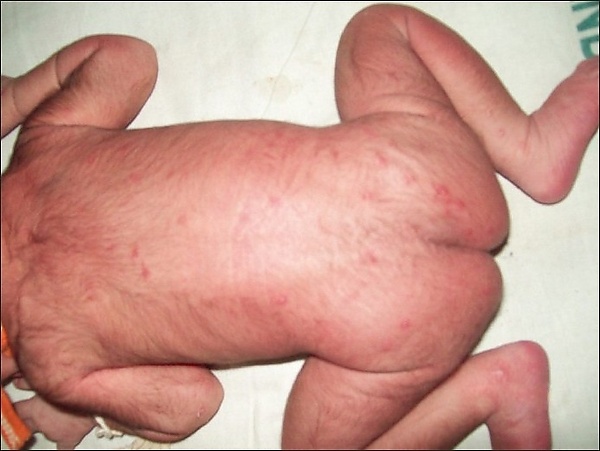
Клинические проявления поверхностного кандидоза у новорождённых зависят от локализации очага поражения и могут затрагивать кожу, слизистые оболочки, желудочно кишечный тракт и дыхательные пути. Поражение кожи может проявляться интертригинозным или пелёночным дерматитом. Высыпания при интертригинозном дерматите локализуются преимущественно в подмышечных и пахово-бедренных складках, а при отсутствии лечения распространяются на кожу бёдер, складки шеи, половые органы, живот и спину. Интертригинозный дерматит проявляется эритематозными, отёчными участками, мелкими пузырьками и пустулами, которые вскрываются с образование эрозий. Эрозии имеют чёткие фестончатые края, подрытый эпидермальный венчик и тёмно-красную, блестящую, лаковую, гладкую поверхность. По периферии эрозий рассеяны отдельные пузырьки, небольшие пустулы и эритематозные шелушащиеся пятна. При кандидозном пелёночном дерматите наблюдаются многочисленные папулы и везикулы, сливающиеся в эритематозные бляшки с бахромчатой границей. Процесс локализуется в перианальной области, паховых складках, промежности, на мошонке и половом члене у мальчиков или половых губах и влагалище у девочек. Могут наблюдаться серовато-белые плёнки или творожистые наложения, а также зуд, дизурия и болезненность при мочеиспускании[3].
Кандидоз слизистой оболочки полости рта проявляется на 5—14-й день жизни появлением творожистых налётов белого цвета на слизистой. Налёты безболезненны, легко снимаются при поскабливании. В отдельных случаях поражение ограничивается несколькими очагами, при распространённом процессе возможно беспокойство, нарушение сна, отказ от еды и срыгивание. При присоединении бактериальной инфекции формируются болезненные эрозии[3].
Кандидозный эзофагит часто начинается на 2-е сутки жизни, характеризуется резким снижением аппетита вплоть до отказа от груди, обильными срыгиваниями слизисто-беловатым содержимым, интоксикацией и быстро нарастающим обезвоживанием. Кандидозный гастрит, энтерит и энтероколит не имеют строго специфических проявлений. Для них типичны отсутствие выраженного токсикоза на фоне отказа от еды, срыгивания и рвота (рвотные массы со слизью, беловатого или зеленоватого цвета), вздутие живота, «урчание» по ходу кишечника, диарея со слизистым, желтовато-зеленоватым стулом с белыми комочками, а также беспокойство ребёнка во время еды из-за болевого синдрома[3]. Описаны случаи перфорации кишечника с развитием кандидозного перитонита[1].
Клинические проявления поверхностного кандидоза верхних дыхательных путей: брадипноэ или тахипноэ, апноэ, лабильность сатурации, нарастание потребности в кислороде, потребность в проведении респираторной терапии[1].
Клиническая картина инвазивного кандидоза неспецифична и включает признаки инфекционного токсикоза (бледность, сероватый колорит кожных покровов и др.), который может прогрессировать до полиорганной недостаточности. При кандидозном менингите в первые дни и недели клинические проявления выражены незначительно и отмечаются признаки медленно нарастающего гипертензионно-гидроцефального синдрома, а также глазная симптоматика (симптом Грефе, нистагм, страбизм) при часто отсутствующей или субфебрильной температуре. В 1—10 % случаев инвазивного кандидоза у новорождённых наблюдается кандидозный эндокардит с поражением клапанов сердца, по симптомам сходный с бактериальным. На фоне длительной кандидемии (более 5 дней) возможно развитие грибкового поражения печени, почек, селезёнки, а также кандидозного остеомиелита или остеоартрита[1].
- Клинический анализ крови — лейкоцитоз при кандидозе мочеполовой системы[1].
- Клинический анализ мочи — протеинурия, наличие дрожжевых клеток и/или псевдомицелия гриба при кандидозе мочеполовой системы[1].
- Биохимический анализ крови — исследование концентрации маркеров синдрома системного воспалительного ответа (C-реактивный белок, пресепсин, прокальцитонин и др.) проводится для верификации системного инфекционного процесса. При лечении инвазивного кандидоза следует проводить определение активности щелочной фосфатазы, аспартатаминотрансферазы, аланинаминотрансферазы в крови, исследование концентрации креатинина в крови 1 раз в неделю, учитывая потенциальную гепатотоксичность и нефротоксичность противогрибковых препаратов[1].
- Исследование спинномозговой жидкости — при кандидозном менингите может наблюдаться белково-клеточная диссоциация: при умеренном повышении показателей цитоза наблюдается значительное повышение содержания белка[1].
- Микробиологическое исследование крови, спинномозговой жидкости, соскоба полости рта, кала, соскоба с кожи или мочи — проводится для идентификация возбудителя и определения чувствительности к противогрибковым препаратам системного действия[1][4].
- Определение в сыворотке крови 1,3-β-d-глюкана (компонента клеточной стенки большинства грибов) — в качестве быстрого диагностического теста и контроля эффективности лечения[6].
- Молекулярно-биологическое исследование — выявление ДНК грибов с уточнением вида гриба методом полимеразной цепной реакции[1].
- Рентгенография лёгких, ультразвуковое исследование органов брюшной полости, почек и надпочечников, нейросонография, офтальмоскопия — применяются для выявления очагов диссеминации системного грибкового процесса[1].
- Ультразвуковое исследование лёгких — могут выявляться очаги консолидации лёгочной ткани с неровными границами и с воздушной бронхограммой, а также патологические плевральные линии, отёк лёгких с признаками расслоения и наличие плеврального выпота[1].
- Эхокардиография — могут наблюдаться признаки эндокардита[1].
- Электрокардиография— могут наблюдаться признаки перегрузки правых отделов сердца[1].
- Магнитно-резонансная томография головного мозга — применяется для уточнения объёма и характера поражений[1]. Могут выявляться гранулёмы или единичные растущие очаги поражения (солидные), которые чаще всего локализуются в подкорковых ядрах[4].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниям:
- стрептококковая опрелость,
- стафилококковая опрелость[3],
- импетиго,
- листериоз,
- токсическая эритема новорождённых,
- врождённый сифилис,
- неонатальная красная волчанка,
- гистиоцитоз X[7].
Осложнения
Могут наблюдаться следующие осложнения:
- перфорация кишечника,
- перитонит,
- менингит,
- эндокардит,
- почечная недостаточность,
- летальный исход[1].
Лечение
Тактика лечения кандидоза у новорождённых зависит от формы заболевания. При неинвазивном кандидозе кожи и слизистых оболочек основой лечения является применение местных противогрибковых препаратов и антисептиков. При кандидозе полости рта рекомендуется препарат клотримазол в виде 1 % раствора. При пелёночном дерматите используются противогрибковые средства для местного применения (нистатин, клотримазол, миконазол). Противогрибковые препараты системного действия (флуконазол) применяются при неэффективности местной терапии[1].
При подозрении или подтверждении инвазивного кандидоза назначается системная противогрибковая терапия, которая должна быть назначена не позднее 12 часов с момента получения положительного результата микробиологического исследования. Стартовая эмпирическая терапия зависит от предполагаемого возбудителя. При подозрении на инфекцию, вызванную Candida albicans, препаратом выбора является флуконазол. Если же есть основания предполагать инфекцию, вызванную резистентными штаммами Candida albicans или видами Candida non-albicans, рекомендуется использовать другие системные противогрибковые препараты, например, микафунгин. В тяжёлых случаях, особенно при поражении центральной нервной системы, может потребоваться увеличение дозы микафунгина. После получения подтверждения инвазивного кандидоза и определения чувствительности возбудителя к противогрибковым препаратам системного действия новорождённому при необходимости рекомендуется провести коррекцию противогрибкового препарата системного действия, ориентируясь на результаты микробиологического исследования[1].
Для лечения инфекций, вызванных резистентными штаммами, может рассматриваться применение вориконазола, которое требует особого контроля ввиду потенциальной гепато- и нефротоксичности, а также риска удлинения интервала Q—T на электрокардиограмме. Препарат относится к лекарственным средствам, применяемым off-label, решение о его назначении должно приниматься совместно с клиническим фармакологом, либо консилионно[1].
Наряду с противогрибковой терапией, важным мероприятием является удаление или замена всех потенциальных источников инфекции (центральные венозные катетеры, эндотрахеальные трубки и дренажи)[1].
Длительность терапии при инвазивном кандидозе составляет не менее 14 дней после первого отрицательного результата посева крови или материала из очага. При поражении центральной нервной системы лечение продлевается до 4 недель после исчезновения симптомов и отрицательного результата анализа спинномозговой жидкости. При диссеминированных формах с поражением внутренних органов (эндокардит, медиастинит, остеомиелит) длительность терапии может составлять от 4—6 недель до нескольких месяцев и часто требует сочетания медикаментозного лечения с хирургическим вмешательством[1].
Не применяется[1].
Прогноз
Прогноз зависит от формы кандидоза, гестационного возраста и массы тела ребёнка, а также от своевременной диагностики и лечения.
Диспансерное наблюдение
Индивидуально.
Профилактика
Профилактика кандидоза новорождённых представляет собой комплекс мероприятий, начинающихся во время беременности и продолжающихся после рождения ребёнка[1].
Для новорождённых групп риска, особенно с ЭНМТ и ОНМТ, находящихся в отделениях реанимации, применяется системная противогрибковая профилактика флуконазолом. Показаниями к её проведению служат:
- частота инвазивного кандидоза в отделении свыше 2 % для всех новорождённых с ЭНМТ;
- наличие дополнительных факторов риска (центральный венозный катетер, уретральный катетер, антибактериальная терапия карбапенемами или цефалоспоринами 3 поколения) при частоте инвазивного кандидоза в отделении менее 2 %.
Значительное внимание уделяется неспецифической профилактике, которая включает строгое соблюдение мер инфекционного контроля в отделениях неонатального профиля, в отделениях реанимации новорождённых, рациональное использование антибактериальной терапии, тщательный уход за катетерами и дренажами с их своевременной заменой. Важными аспектами являются ограничение применения Н2-блокаторов и кортикостероидов, а также раннее начало энтерального кормления молозивом и нативным материнским молоком. Также важно своевременное выявление и лечение кандидозного вульвовагинита беременных[1].
Меры по предотвращению колонизации C. albicans и развитию поверхностного кандидоза включают стерилизацию или деколонизацию предметов ухода за новорождённым. Для предотвращения пеленочного дерматита необходимо поддержание барьерной функции кожи, поддержание сухости, уменьшение трения и ограничение воздействия раздражителей, таких как моча и кал. Для этого рекомендуется часто менять подгузники детские, использовать одноразовые суперабсорбирующие и дышащие подгузники, аккуратно очищать и наносить защитные смягчающие средства[1].
В качестве дополнительных мер рассматривается пероральное применение пробиотиков (Lactobacillus casei), лактобактерий и лактоферрина, которые способствуют поддержанию нормального микробиоценоза кишечника и снижают риск грибковой колонизации[2].
Примечания
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 Ахапкина Е. С., Балашова Е. Н., Володин Н. Н. и др. Кандидоз новорождённых. Рубрикатор клинических рекомендаций. Рубрикатор клинических рекомендаций (16 сентября 2025). Дата обращения: 21 ноября 2025.
- ↑ 1 2 Никитина И. В., Ионов О. В., Приходько Н. А. и др. Инвазивные микозы в неонатологии: профилактика, диагностика и терапия // Акушерство и гинекология : Научно-практический журнал. — 2015. — № 8. — С. 18—25. — ISSN 2412-5679. Архивировано 3 августа 2025 года.
- ↑ 1 2 3 4 5 6 7 8 Самсыгина Г. А. Кандидоз у новорожденных // Медицинская сестра : Журнал. — 2009. — № 8. — ISSN 0025-8342. Архивировано 14 июля 2024 года.
- ↑ 1 2 3 4 Никитина И. В., Ионов О. В., Приходько Н. А. Современные подходы к диагностике, терапии и профилактике инвазивных микозов у новорожденных // Неонатология: Новости. Мнения. Обучение. — 2014. — № 4 (6).
- ↑ Aruna C., Seetharam K. Congenital candidiasis // Indian Dermatol Online J : Журнал. — 2014. — Т. 5, № 1. — doi:10.4103/2229-5178.144531. — PMID 25506564. — PMC 4252951.
- ↑ Игнатьева С. М., Козлова О. П., Хостелиди С. Н. и др. Определение (1,3)-β-d-глюкана в сыворотках крови больных инвазивным кандидозом в ОРИТ // Проблемы медицинской микологии. — 2023. — № 4. — С. 39—45. — doi:10.24412/1999-6780-2023-4-39-45.
- ↑ Chen K., Chien M., Chen C., Chiu H. Congenital cutaneous candidiasis // BMJ Case Reports : Журнал. — 2016-08-11. — Т. 2016. — С. bcr2016216037. — ISSN 1757-790X. — doi:10.1136/bcr-2016-216037.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |