Молочная корочка
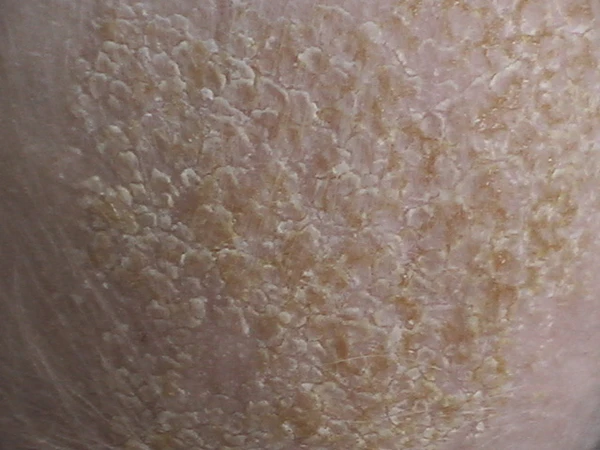
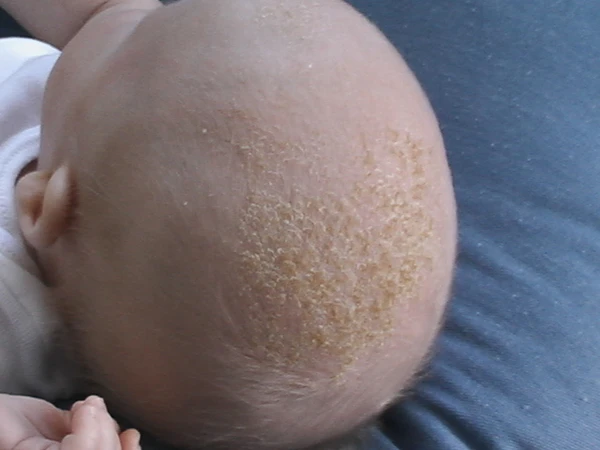
Моло́чная ко́рочка (гнейс, «че́пчик младе́нца») — наиболее частая форма младенческого себорейного дерматита, обычно ограниченная волосистой частью головы у младенца. Клинически проявляется желтовато-белыми чешуйками и корками, чаще в теменной и лобной областях, как правило, без выраженного зуда и без нарушения общего состояния[1]. Состояние не заразно и в большинстве случаев самоограничивается в течение первых месяцев жизни[2][3].
Что важно знать
Этиология и патогенез
Молочная корочка не связана с бактериальной инфекцией, аллергической сенсибилизацией или недостаточным гигиеническим уходом и не является контагиозной[4][5]. Заболевание характеризуется многофакторной природой и формируется при сочетанном влиянии физиологических особенностей младенческого возраста и дополнительных неблагоприятных условий, способных модифицировать активность сальных желез и состояние кожного барьера. Преобладание симптомов в первые месяцы жизни объясняется естественной возрастной активностью сальных желез, а также анатомической и функциональной незрелостью кожного барьера у грудных детей. В современной педиатрической литературе наиболее часто обсуждаются три ключевых механизма, ассоциированные с развитием гнейса:
- Возрастные особенности кожи. У новорождённых сальные железы относительно крупные и обладают высокой секреторной активностью, особенно в зонах с выраженной себорейной иннервацией — на лице и волосистой части головы. Тонкий и лабильный роговой слой, рыхлая структура эпидермального барьера, особенности межклеточных соединений и склонность к десквамации создают условия для накопления и фиксации липидных чешуек на поверхности кожи.
- Гормональная перестройка периода новорождённости. В раннем неонатальном периоде возможен транзиторный гормональный дисбаланс, связанный с прекращением плацентарного обмена между эндокринными системами матери и ребёнка. Это состояние описывается как неонатальный гормональный криз, где важное влияние на организм ребёнка имеют как материнские андрогены, так и транзиторная гиперфункция желез внутренней секреции, которая приводит к увеличению секреции β-гидрокси-стероидов (разнообразных андрогенов) и кортикостероидов при транзиторной функциональной гиперактивности коры надпочечников, что может усиливать себорейную секрецию.
- Участие дрожжеподобных грибов Malassezia[2]. Грибы рода Malassezia furfur входят в состав нормального кожного микробиома, а их метаболическая активность напрямую зависит от липидного профиля и количества кожного сала. При повышенной себосекреции липидные компоненты могут интегрироваться в клеточную стенку грибов, повышая их устойчивость к иммунному контролю и создавая предпосылки для локального воспалительного ответа. Вместе с тем вклад Malassezia furfur в развитие инфантильного себорейного дерматита остаётся дискуссионным и оценивается исследователями неоднозначно, что отражает гетерогенность патогенетических сценариев заболевания[5][6].
Патоморфологически при себорейном дерматите обнаруживают умеренный гиперкератоз, вакуольную дистрофию клеток шиповатого слоя, межклеточный отёк в эпидермисе.
Диагностика
В типичных случаях постановка диагноза гнейса у детей не представляет сложностей и основана на следующих методах[7][8]:
- Сбор анамнеза. Врачу необходима информация о времени появления первых признаков заболевания, характере вскармливания ребёнка, особенностях протекания родов и раннего неонатального периода. Также педиатру нужно знать особенности поведения младенца, наличие признаков зуда и беспокойства.
- Физикальный осмотр. При обследовании оценивают основные симптомы: молочные корки на коже головы, покраснение и шелушение по линии роста волос, наличие или отсутствие поражения кожных складок. Затем определяют гармоничность физического развития ребёнка, соответствие антропометрических показателей центильным таблицам.
- Для дифференциальной диагностики проводится осмотр под увеличением (дерматоскопия)[7].
При гнейсе для постановки диагноза достаточно характерных клинических проявлений, поэтому лабораторные и инструментальные методы не показаны. Дерматоскопия, микроскопия чешуек и другие специальные исследования назначаются при атипичном течении болезни, необходимости исключить другие виды дерматозов[3].
Клиническая картина
Заболевание манифестирует на 2—3-й неделе жизни, клинические проявления сохраняются на протяжении первых 3—4 месяцев жизни. При гнейсе на коже головы возникают плотные жёлтые или жёлто-коричневые чешуйки. Их количество варьирует от единичных элементов до толстых корок, которые покрывают всю поверхность, формируя своеобразный «чепчик новорождённого». Внешние проявления наиболее выражены в лобной и теменной зоне[2][9].
Несмотря на яркие клинические симптомы, гнейс не вызывает значительного дискомфорта у ребёнка. Кожные чешуйки не сопровождаются болями и зудом, поэтому общее состояние и аппетит новорождённого остаются удовлетворительными. Для младенческого дерматита нехарактерно выпадение или обламывание волос, что отличает его от классических микозов кожи головы, вызванных паразитическими грибками.
При тотальном поражении головы возможно распространение процесса на заушную область, лоб и другие участки лица. В тяжёлых случаях гнейса на коже формируются наслоения плотных жирных корок с незначительными признаками воспаления. Такой вариант заболевания вызывает умеренный зуд и беспокойство. Также возможно сочетание гнейса с себорейным дерматитом туловища (поражение шейных, подмышечных, паховых складок):
- локализация: волосистая часть головы (темя/лобные зоны), иногда брови, область за ушами, носогубные складки; реже — кожные складки и область подгузника (тогда говорят шире о младенческом себорейном дерматите);
- элементы: жирные чешуйки/корки (жёлтые/беловатые), могут быть плотными «пластами»;
- зуд обычно отсутствует или минимален, ребёнок в целом спокоен[3].
Дифференциальная диагностика
При отсутствии характерного «чепчика новорождённого» следует дифференцировать гнейс у детей с другими вариантами младенческих дерматозов, прежде всего с атопическим дерматитом. Для заболевания аллергической природы характерны более позднее начало (в 2—3 месяца), выраженный зуд, отягощённый семейный анамнез. Также необходимо исключить дерматофитию, гистиоцитоз из клеток Лангерганса[10].
Осложнения
В ряде случаев наблюдается осложнённое течение гнейса, который у младенцев сочетается с классическими проявлениями себорейного дерматита, атопическим дерматитом, присоединением вторичной инфекции, а также может быть проявлением первичных иммунодефицитных состояний (гипер-IgE-синдром, болезнь Лейнера — Муссу). В такой ситуации после годовалого возраста клинические проявления не исчезают, а трансформируются в лёгкую форму десквамативного дерматита кожи головы. Болезнь проявляется плотными сухими чешуйками, которые расположены только в теменной области. Они возникают вследствие повышенной сухости кожного покрова, не сопровождаются избыточной секрецией сальных желёз. Кроме характерного «чепчика» из жёлтых корок на голове, у пациента возникают покраснения и высыпания на щеках, разгибательных поверхностях конечностей и на туловище. Они сопровождаются сильным зудом и признаками местного воспаления, доставляют выраженный дискомфорт ребёнку, нарушают аппетит и сон[5].
Лечение
Тактика терапии включает удаление корок, устранение мокнутия, профилактику бактериальной инфекции и надлежащий уход. Терапия неосложнённой формы заболевания проводится с помощью лечебной детской косметики. Не рекомендуется вычёсывать корочки механическим способом, поскольку это травмирует кожу, повреждает волосяные луковицы, повышает вероятность вторичного инфицирования. Правильный уход за кожей головы при себорейном дерматите включает[9]:
- Низкоконцентрированные кератолитики, разрешённые в младенческом возрасте. Для разрыхления и нетравматичного удаления корочек применяются шампуни с салициловой кислотой, маслами и другими смягчающими компонентами. Они не содержат мыла и не пересушивают нежную детскую кожу, помогают удалять проявления гнейса без вычёсывания.
- Масляные компрессы. Персиковое, миндальное и другие виды косметических масел назначают для размягчения гнейса. Компрессы наносят до мытья головы, после чего используют специальные шампуни с кератолитиками для усиления эффекта. Такой вариант подходит для детей, не склонных к аллергическим проявлениям, поскольку масла способны вызывать нежелательные реакции[6].
- Эмоленты. После удаления корочек необходимо смягчить и увлажнить кожу, нормализовать её защитный барьер, снизить риск рецидивов болезни. С этой задачей справляются эмоленты, которые содержат комплекс жирных кислот и другие полезные для детской кожи компоненты[2][9]
При осложнённой форме гнейса у детей показана фармакотерапия. Для ликвидации воспалительного процесса используют средства со слабыми топическими кортикостероидами (с четырёх месяцев жизни), комбинированные препараты с добавлением антибиотиков для предупреждения вторичной инфекции. Выраженный зуд требует применения антигистаминных средств в возрастных дозах. Чтобы контролировать работу сальных желёз и уменьшить воспаление, назначают лечебные средства с цинком[2].
Прогноз
Проявления гнейса у детей бесследно исчезают спустя несколько месяцев при использовании лечебной косметики и соблюдении всех рекомендаций педиатра. Прогноз заболевания благоприятный: рост волос на голове не нарушается, отдалённые последствия для здоровья не наблюдаются[2].
Диспансерное наблюдение
В большинстве случаев нет необходимости в специальном диспансерном наблюдении, так как заболевание имеет доброкачественный характер и проходит самостоятельно. Однако, если дерматит имеет обширное распространение или протекает в тяжёлой форме, если стандартные методы лечения не помогают, если есть сомнения в диагнозе, если возникают осложнения или есть подозрение на сопутствующие заболевания, включая иммунодефицит, то необходимо обратиться к врачу[10].
Профилактика
Методы профилактики не разработаны.