Младенческий себорейный дерматит
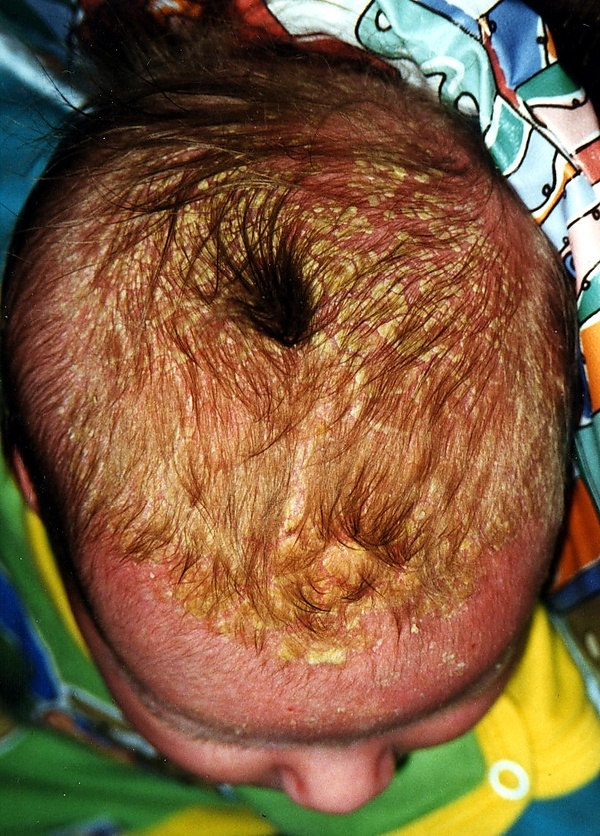
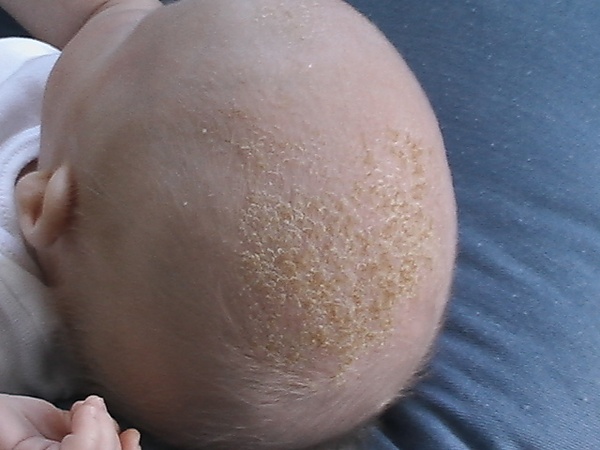
Младе́нческий себоре́йный дермати́т (англ. cradle cap), также известный как себоре́йный дермати́т новорождённых или «че́пчик младе́нца» (в просторечии — моло́чные ко́рочки) — воспалительное дерматологическое состояние раннего возраста, характеризующееся эритематозно-сквамозными изменениями кожи и образованием жирных желтоватых чешуек или корок. Заболевание развивается преимущественно в первые недели и месяцы жизни, чаще между третьей неделей и несколькими первыми месяцами после рождения. Поражения локализуются главным образом в областях с высокой активностью сальных желёз: на волосистой части головы, в центральных отделах лица, за ушами и в кожных складках. На коже головы формируются плотные чешуйчатые наслоения, традиционно обозначаемые как «молочные корки». В складках кожи элементы могут выглядеть как эритематозные пятна или бляшки с мацерацией и чешуйками. Младенческий себорейный дерматит относится к частым дерматозам грудного возраста и в большинстве случаев имеет доброкачественное, самоограничивающееся течение с постепенным самостоятельным разрешением кожных проявлений[3][4].
Общие сведения
История
Термин «себорейный дерматит» был предложен Паулем Герсоном Унной в 1897 году. Он выделил данное заболевание как самостоятельную нозологическую форму и дифференцировал его от других экзематозных дерматозов кожи. В работах Унны заболевание также обозначалось как Morbus Unna. Учёный представил детальное описание гистопатологических изменений при себорейном дерматите, что способствовало формированию представлений о морфологической основе заболевания[5].
Изучалась роль дефицита незаменимых жирных кислот, поскольку кожные изменения при их недостатке внешне напоминают проявления младенческого себорейного дерматита. Однако последующие исследования не подтвердили наличие дефицита жирных кислот у таких пациентов. В исследованиях Толлесона (Tolleson) и соавторов были выявлены изменения профиля незаменимых жирных кислот в сыворотке крови у детей с младенческим себорейным дерматитом; нормализация этого профиля коррелировала с клиническим разрешением кожных проявлений[6]. Отмечено, что нормализация состава жирных кислот происходит параллельно клиническому разрешению кожных проявлений, что позволило предположить связь этих изменений с метаболизмом липидов и активностью кожной микрофлоры[4].
Классификация
По клиническому течению младенческий себорейный дерматит подразделяют на лёгкую, среднетяжёлую и тяжёлую формы[7][8]:
- лёгкая форма — общее состояние ребёнка не нарушено, отмечаются ограниченные эритематозные бляшки с мелким шелушением в складках кожи и на волосистой части головы, возможны единичные жирные желтоватые корки с блеском, незначительный зуд;
- среднетяжёлая форма — высыпания распространяются на кожу волосистой части головы, лица, складок, а также могут распространяться на туловище и конечности, формируются пятнисто-папулёзные бляшки с отрубевидным шелушением, возможно умеренное нарушение общего состояния;
- тяжёлая форма — характеризуется обширным поражением кожи с выраженной гиперемией, инфильтрацией, мацерацией и трещинами в складках, формированием плотных жирных корок на волосистой части головы; часто сопровождается нарушением общего состояния ребёнка, одним из наиболее тяжёлых вариантов течения является десквамативная эритродермия Лейнера — Муссу.
Этиология
Причины развития младенческого себорейного дерматита окончательно не установлены. Заболевание рассматривается как мультифакторное состояние, формирующееся при сочетании врождённых особенностей кожи ребёнка и внешних воздействий. Ключевое значение имеют особенности функционирования сальных желёз в раннем возрасте. В первые месяцы жизни их активность повышена вследствие влияния фетоплацентарных гормонов и андрогенов, включая дегидроэпиандростерон-сульфат[9]. Усиленная продукция кожного сала создаёт условия для нарушения десквамации эпидермиса и формирования характерных кожных изменений[3][8].
Определённую роль играет колонизация кожи липофильными дрожжеподобными грибами рода Malassezia spp., количество которых у пациентов с себорейным дерматитом увеличено по сравнению со здоровыми лицами. Однако одного повышения их численности недостаточно для развития заболевания, поскольку клинические проявления реализуются при наличии предрасполагающих факторов. К таким факторам относят генетические особенности секреции кожного сала, состояния эпидермального барьера и иммунной реактивности. Установлена связь между развитием младенческого себорейного дерматита и семейной предрасположенностью к заболеванию. Дополнительное значение имеют нарушения ухода за кожей ребёнка, воздействие лекарственных препаратов, нейроэндокринные влияния, иммунные расстройства, а также изменения микробиома кожи, включая бактериальную флору[8][7].
Патогенез
Патогенез младенческого себорейного дерматита окончательно не установлен и включает несколько взаимосвязанных механизмов. Ключевым звеном считается повышенная активность сальных желёз, обусловленная влиянием материнских гормонов и надпочечниковых андрогенов ребёнка. Избыточная продукция кожного сала приводит к нарушению нормального отшелушивания корнеоцитов и их фиксации на поверхности кожи, что способствует образованию жирных чешуек и корок. Гидролиз кожного сала микроорганизмами, прежде всего грибами рода Malassezia, сопровождается образованием жирных кислот и других метаболитов, способных вызывать раздражение кожи и активацию врождённого иммунного ответа. Эти процессы сопровождаются воспалительной реакцией и формированием эритематозно-сквамозных высыпаний[3][8].
Значимую роль играет незрелость кожного барьера у детей первых месяцев жизни, включая слабую дифференцировку эпидермиса, особенности кислотно-щелочного состояния кожи, недостаточную продукцию антимикробных пептидов и несовершенство клеточного иммунитета. Это способствует колонизации кожи микроорганизмами и поддержанию воспаления. Дополнительное значение имеет нейрогуморальная дисрегуляция, влияющая на процессы салоотделения и местные иммунные реакции. Участие ферментных нарушений и особенностей метаболизма жирных кислот также рассматривается как фактор, усиливающий кожные проявления. В совокупности эти процессы приводят к развитию характерных клинических изменений кожи с избыточным салоотделением, нарушением десквамации и локальной воспалительной реакцией[8].
Эпидемиология
Младенческий себорейный дерматит является распространённым дерматозом раннего возраста. Заболевание возникает преимущественно в период от 3 недель до 12 месяцев жизни и может проявляться уже в первые недели после рождения. Наибольшая распространённость заболевания отмечается в первые три месяца жизни. В этот период частота выявления достигает около 70 %, после чего постепенно снижается по мере взросления ребёнка. У детей младше одного месяца признаки заболевания выявляются реже, что связано с постепенной активацией сальных желёз после рождения. Большинство случаев характеризуются лёгким течением и к 12 месяцам у многих детей происходит спонтанное разрешение процесса[10]. Себорейный дерматит встречается во всех этнических группах и регионах мира. Существенных половых различий в распространённости не отмечается: показатели у мальчиков и девочек сопоставимы[3]. Частота заболевания у детей первого года жизни варьирует, поскольку лёгкие формы могут не приводить к обращению за медицинской помощью[4][9].
Диагностика
Клинические проявления младенческого себорейного дерматита варьируют от минимальных изменений кожи до распространённых воспалительных высыпаний. В большинстве случаев заболевание начинается с поражения волосистой части головы, где формируются жирные желтоватые чешуйки или корки, легко размягчающиеся после увлажнения и удаления. Такие изменения обычно не сопровождаются выраженной воспалительной реакцией и не оказывают существенного влияния на самочувствие ребёнка[3][11].
Наиболее характерной формой заболевания является так называемый «чепчик младенца» — накопление жирных чешуек в теменной и лобной областях головы. Чешуйки могут сливаться между собой, формируя плотные коркообразные наслоения различной толщины, иногда покрывающие значительную часть волосистой части головы. Помимо кожи головы, высыпания часто распространяются на участки с высокой активностью сальных желёз и кожные складки. Часто поражаются лоб, брови, межбровная область, носогубные складки, щёки, заушные области, складки шеи, подмышечные и паховые складки, область подгузника, пупочная зона и кожа туловища. Возможна одновременная локализация высыпаний в нескольких анатомических зонах[9][7].
Вне волосистой части головы элементы чаще представлены эритематозными пятнами или слегка инфильтрированными бляшками, покрытыми желтоватыми чешуйками или чешуйко-корками. В складках кожи очаги могут выглядеть более гладкими, сопровождаться мацерацией, мокнутием или образованием трещин. На коже туловища элементы часто имеют неправильные или овальные очертания, по периферии могут появляться дополнительные элементы, которые иногда сливаются. Зуд обычно отсутствует или выражен минимально, и общее состояние ребёнка, как правило, не нарушается. В редких случаях заболевание может приобретать более распространённый характер с формированием генерализованных высыпаний вплоть до эритродермии, что требует углублённого обследования для исключения сопутствующих состояний и иммунных нарушений[3][7].
Лабораторные методы при младенческом себорейном дерматите применяют ограниченно и используют преимущественно при диагностических затруднениях. Основным морфологическим методом является гистологическое исследование биопсийного материала кожи, которое выполняют для морфологической верификации диагноза и исключения других дерматозов. В очагах поражения выявляют поверхностный периваскулярный и перифолликулярный воспалительный инфильтрат, представленный лимфоцитами и гистиоцитами, признаки спонгиоза, гиперкератоз, ортокератоз и паракератоз с формированием фолликулярных пробок. В устьях фолликулов могут определяться скопления нейтрофилов. При использовании специальных красителей возможна визуализация дрожжеподобных клеток. Морфологические изменения носят неспецифический характер[5][7].
В большинстве случаев диагностика младенческого себорейного дерматита основывается на клинической картине и не требует применения дополнительных инструментальных методов. Для дифференциальной диагностики поражений волосистой части головы может использоваться дерматоскопия. При дерматоскопическом исследовании выявляют желтоватые перифолликулярные чешуйки, множественные тонкие ветвящиеся сосуды, сосуды в виде одиночных петель, а также белесоватые бесструктурные участки, прерываемых сетчатым пигментным рисунком[5][7].
Дифференциальная диагностика
Дифференциальную диагностику младенческого себорейного дерматита следует проводить со следующими заболеваниями[3][4][5]:
- атопический дерматит;
- импетиго;
- стригущий лишай волосистой части головы;
- пелёночный дерматит;
- псориаз;
- гистиоцитоз из клеток Лангерганса;
- интертригинозная стрептодермия;
- множественная недостаточность карбоксилаз;
- болезнь Дарье;
- хронический лихеноидный кератоз;
- дефицит биотинидазы;
- дефицит рибофлавина;
- опрелости[8];
- потница[8];
- грибковые инфекции[11];
- ирритантный контактный дерматит[12].
Осложнения
Осложнения наблюдаются редко. Возможна вторичная бактериальная инфекция, как правило связанная с травматизацией кожи при расчёсывании и мацерации поражённых участков. В исключительных случаях возможна тяжёлая генерализованная форма себорейного дерматита младенцев (десквамативная эритродермия Лейнера — Муссу), при которой очаги склонны к слиянию, формируется распространённая эритема и выраженное шелушение. Состояние может сопровождаться системными проявлениями, включая диарею, рвоту и анемию[3][11].
Лечение
Подход к лечению младенческого себорейного дерматита преимущественно консервативный, поскольку заболевание в большинстве случаев имеет доброкачественное и самоограничивающееся течение. Основой терапии неосложнённых форм является правильный уход за кожей ребёнка. Рекомендуются регулярное очищение кожи и применение смягчающих средств. При наличии чешуек и корок на волосистой части головы возможно использование минеральных или растительных масел (оливкового, персикового, репейного), которые наносят перед мытьём для размягчения чешуек с последующим осторожным удалением и промыванием мягким детским шампунем. Регулярное очищение поражённых участков способствует уменьшению выраженности шелушения и снижает вероятность рецидива. Эмоленты рассматриваются как средства, способствующие восстановлению барьерной функции эпидермиса[3][7].
При сохранении высыпаний или выраженных воспалительных проявлениях возможно применение местных противогрибковых средств. В качестве топической терапии используют кремы имидазольного ряда, включая кетоконазол, клотримазол или миконазол. В интертригинозных областях предпочтительным считается кетоконазол. В отдельных случаях возможно кратковременное применение топических глюкокортикоидов низкой активности, например гидрокортизона, особенно при выраженной эритеме или воспалении в складках кожи. Использование глюкокортикоидов ограничивается короткими курсами[3]. Дополнительно рекомендуются ежедневные купания с применением смягчающих средств вместо мыла, избегание агрессивных моющих средств и частая смена подгузников при поражении области подгузника. Фототерапия и системная терапия в младенческом возрасте применяются крайне редко[11][7].
Прогноз
Младенческий себорейный дерматит относится к доброкачественным и самокупирующимся состояниям. В большинстве случаев заболевание разрешается самостоятельно без лечения в течение нескольких недель или месяцев. Наиболее часто клинические проявления исчезают в течение 3-4 месяцев, однако у части детей процесс может сохраняться 6-9 месяцев и дольше. У большинства пациентов отмечается полное разрешение кожных проявлений без последующих дерматологических заболеваний. Если поражение сохраняется после 12-месячного возраста, диагноз подлежит пересмотру и требует исключения других заболеваний. Сохранение поражения после достижения ребёнком возраста 12 месяцев требует пересмотра диагноза и исключения других заболеваний[3][11].
Диспансерное наблюдение
Специальное диспансерное наблюдение, как правило, не требуется, поскольку заболевание носит доброкачественный и самоограничивающийся характер. Обращение к врачу целесообразно при распространённом или тяжёлом течении дерматита, отсутствии эффекта от стандартных мероприятий, диагностической неопределённости, развитии осложнений либо подозрении на сопутствующие состояния, включая иммунодефицит. Информирование родителей о доброкачественном течении заболевания и принципах ухода за кожей ребёнка рассматривается как важный элемент ведения пациента[3][11].
Профилактика
Профилактические мероприятия направлены на обеспечение правильного ухода за ребёнком и снижение раздражающего воздействия на кожу. Рекомендуется использование подгузников, не создающих окклюзии, одежды из натуральных воздухопроницаемых тканей и регулярное проведение воздушных ванн. Следует избегать применения ароматизированных моющих средств и пены для ванн. Предпочтение отдают средствам без отдушек. Моющие средства необходимо тщательно смывать сразу после очищения кожи. После купания кожу ребёнка высушивают промакивающими движениями, избегая растирания[8].