Неонатальный конъюнктивит
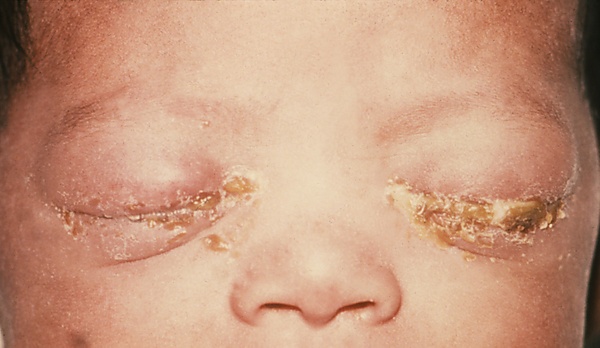
Неоната́льный конъюнктиви́т (офтальми́я новорождённых, бленноре́я новорождённых) — это любой конъюнктивит с отделяемым, возникающий в первые 28 дней жизни ребёнка[1]. Частыми возбудителями конъюнктива новорождённых являются хламидии и гонококки. Клиническая картина характеризуется гиперемией конъюнктивы, отёком век и слизисто-гнойными или гнойными выделениями из глаз[2][3]. В качестве диагностики используют микроскопическое исследование мазков, взятых с конъюнктивы век для обнаружения возбудителя[4]. Лечение неонатального конъюнктивита проводят антибиотиками местно или системно при необходимости[2] . Прогноз, как правило, благоприятный[5].
Общие сведения
| Неонатальный конъюнктивит | |
|---|---|
| МКБ-11 | 1A72.4, KA65.0 |
| МКБ-10 | Р39.1, A54.3 |
| МКБ-9 | 098.40 и 771.6 |
| DiseasesDB | 9237 |
| MedlinePlus | 001606 |
| MeSH | D009878 |
Классификация
Этиология
Бактериальный конъюнктивит:
- Chlamydia trachomatis;
- Neisseria gonorrhoeae;
- Синегнойная палочка;
- Streptococcus pneumoniae:
- Haemophilus influenzae;
- Золотистый стафилококк;
- Streptococcus viridans, и Staphylococcus epidermidis;
- Escherichia coli, Klebsiella pneumoniae, Serratia marcescens, Proteus, Enterobacter[2][5].
Вирусный конъюнктивит:
- Вирус простого герпеса 1-го и 2-го типов на долю этого вируса приходится менее 1 % случаев[2][5].
Химический конъюнктивит:
- Химический конъюнктивит обычно возникает в результате применения местных средств для профилактики бактериальных инфекций (раствор нитрата серебра токсичен для конъюнктивы, особенно в высоких концентрациях, и может вызывать стерильный конъюнктивит у новорождённых)[5].
Патогенез
Новорождённые имеют высокую предрасположенность к конъюнктивиту, что обусловлено анатомо-физиологическими особенностями и незрелостью местного иммунитета глаз. Ключевыми факторами риска являются недостаточная продукция слёзной жидкости, отсутствие в слёзной плёнке секреторного иммуноглобулина А, сниженная активность лизоцима, а также отсутствие лимфоидной ткани в конъюнктиве. Эти естественные защитные барьеры у младенца ещё не сформированы, что предрасполагает к инфицированию, которое чаще всего происходит во время прохождения через родовые пути матери, заражённой ИППП.
Эпидемиология
Неонатальный конъюнктивит является самой распространённой инфекцией в первый месяц жизни, её распространённость варьирует от 1 % до 24 %[4].
Диагностика
Хламидийный конъюнктивит развивается в течение 5-14 дней после родов. Чаще он встречается у детей после естественных родов. Конъюнктивит бывает одно- или двусторонним. Клинически проявляется выраженной гиперемией конъюнктивы, обильным слизисто-гнойным отделяемым, отёком век, отёком конъюнктивы (хемозом), образованием псевдомембран[2]. Гнойное отделяемое может быть бурым из-за наличия в нём крови. В течение 1-2 недель воспалительный процесс уменьшается. Главным отличием в клиническом течении хламидийного конъюнктивита от конъюнктивита гонококковой этиологии является более позднее начало и преимущественное поражение одного глаза. Инфекция может сопровождаться назофарингитом, отитом среднего уха и развитием хламидийной пневмонии. При отсутствии лечения конъюнктивит разрешается в течение нескольких недель и месяцев, но может приводить к рубцеванию конъюнктивы и роговицы[3].
Гонококковый конъюнктивит развивается на 2-4-й день жизни. Возможен у детей, рождённых как естественным путём, так и после кесарева сечения. Гонококковый конъюнктивит начинается остро с поражения двух глаз. Протекает с выраженной гиперемией конъюнктивы, она отёчна и легко кровоточит при прикосновении, отмечается сильный отёк век. Из-за застойных явлений веки приобретают синюшный оттенок, а к обильным гнойным выделениям присоединяется сукровичное отделяемое. Гонококки также могут вызывать поражение роговицы, начинающееся с появления плотных белых периферических инфильтратов[2]. По мере прогрессирования воспалительного процесса плотность отёка спадает, а гнойное отделяемое может сохраняться до 3-х недель. Далее наступает фаза папиллярной гипертрофии. На слизистой оболочке век появляются сосочковые разрастания, фолликулы и складки. В этот период происходит ослабление отёка и уменьшение гиперемии конъюнктивы, а также уменьшается количество гнойного отделяемого. В период выздоровления конъюнктива постепенно принимает обычный вид[3].
Для герпетического конъюнктивита характерны гиперемия век, везикулы на веках, гиперемия конъюнктивы, водянистое отделяемое или его отсутствие, кератит, реже передний увеит, системные проявления герпетической инфекции[2].
Химический конъюнктивит развивается в течение нескольких часов после местного применения лекарственных средств и характеризуется небольшим раздражением конъюнктивы, развивается на двух глазах. Отмена лекарственного препарата приводит к разрешению симптомов в течение двух дней[2][4].
- Микроскопическое исследование мазков, взятых с конъюнктивы век — при гонококковой инфекции обнаруживаются характерные грамотрицательные внутриклеточные диплококки (препарат окрашивают по Граму)[4][5]; при хламидийном конъюнктивите соскоб конъюнктивы век окрашивают по Романовскому-Гимзе. При этом в цитоплазме эпителиальных клеток обнаруживаются включения хламидий, так называемые тельца Провачека-Гальберштедтера[4]. При химическом конъюнктивите в мазках с окрашиванием по Граму определяются лейкоцитоз, эозинофилез, бактерий нет[4].
- Метод прямой иммунофлюоресценции или обнаружение антигенов методом иммуноферментного анализа — проводят при подозрении на герпетический кератоконъюнктивит у новорождённого[4][5].
- Определение ДНК Chlamydia trachomatis, Neisseria gonorrhoeae, Herpes simplex в соскобах конъюнктивы век методом полимеразной цепной реакции[4][5].
Дифференциальная диагностика
Дифференциальная диагностика конъюнктивита у новорождённых включает:
- Бактериальный кератит;
- Дакриоцистит;
- Грибковый кератит;
- Кератит, вызванный вирусом простого герпеса;
- Обструкция носослёзного канала и слезотечение;
- Орбитальный целлюлит;
- Пресептальный целлюлит;
- Первичная врождённая глаукома;
- Вторичная врождённая глаукома[6].
Осложнения
- Рубцевание конъюнктивы и роговицы;
- Образование спаек в слезоотводящей системе;
- Образование васкуляризированного бельма роговицы
- Образование псевдомембраны;
- Отёк роговицы;
- Утолщение конъюнктивы;
- Образование периферического паннуса;
- Перфорация роговицы
- Эндофтальмит
- Слепота[2]
Лечение
Местная терапия антибиотиками является основой этиотропного лечения бактериального конъюнктивита, а также применяется при подозрении на вторичную бактериальную инфекцию при конъюнктивитах другой этиологии. При хламидийной инфекции назначают эритромицин (местное применение и системное). Лечение гонококкового конъюнктивита включает местное использование антибиотиков широкого спектра действия, например, ципрофлоксацина и системную терапию антибиотиками пенициллинового ряда или цефалоспоринами. Для лечения герпетического конъюнктивита, вызванного вирусом простого герпеса, применяется ацикловир как местно, так и системно[1][2]. Лечение для химического конъюнктивита не требуется, так как заболевание обычно проходит самостоятельно в течение 2-4 дней[1].
Прогноз
Прогноз при неонатальном конъюнктивите, как правило, благоприятный. Заболевание в большинстве случаев хорошо поддаётся соответствующему лечению, особенно если диагноз поставлен на ранней стадии и терапия начата своевременно[5].
Диспансерное наблюдение
Диспансерное наблюдение индивидуально у детского офтальмолога.
Профилактика
Более эффективным и первоочередным методом профилактики неонатального конъюнктивита является скрининг и лечение беременных . Все беременные в возрасте до 25 лет, а также пациентки 25 лет и старше, имеющие один или несколько факторов риска (например, ИППП в анамнезе), должны проходить обследование на эти инфекции при постановке на учёт по беременности, а при сохранении высокого риска инфицирования ребёнка скрининг повторяют в третьем триместре. Для профилактики неонатальной герпетической инфекции применяется отдельная тактика. Беременным с рецидивирующим генитальным герпесом, начиная с 36-й недели гестации, предлагается противовирусная терапия ацикловиром. Если на момент родов у женщины присутствуют активные высыпания или продромальные симптомы в области гениталий, вызванные вирусом простого герпеса, рекомендуется проведение кесарева сечения для предотвращения заражения ребёнка[7].
Профилактика бактериальных инфекций глаз (в первую очередь, вызванных Neisseria gonorrhoeae и Chlamydia trachomatis) у новорождённых проводится в обязательном порядке непосредственно после родов. Во время первичного туалета новорождённого за нижнее веко однократно закладывается полоска тетрациклиновой глазной мази 1 %[1].
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |