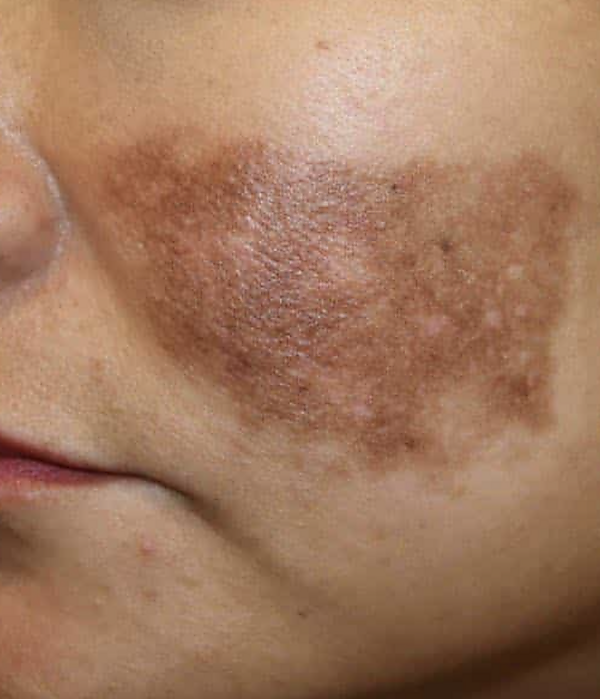
Поствоспалительная гиперпигментация
Поствоспали́тельная гиперпигмента́ция — приобретённое вторичное нарушение пигментации кожи, возникающее в результате воспалительного процесса и характеризующееся избыточной выработкой меланина на фоне повышенной чувствительности меланоцитов. Наибольшему риску развития заболевания подвержены лица с III—VI фототипами кожи по Фитцпатрику. Чем темнее исходный цвет кожи, тем более выраженной и стойкой может быть пигментация. Наиболее часто поствоспалительная гиперпигментация наблюдается у пациентов, страдающих акне, экземой, псориазом, а также после травматизации кожи, включая косметологические и дерматологические процедуры[1][2].
Эпидемиология
Поствоспалительная гиперпигментация наиболее часто встречается у лиц с III—VI фототипами кожи по Фитцпатрику. Это связано с более высокой базальной продукцией меланина и повышенной реактивностью меланоцитов у этих пациентов. Гендерной и возрастной зависимости не выявлено. У людей с более тёмным оттенком кожи гиперпигментация, как правило, более выражена и длительно сохраняется. Частота развития поствоспалительной гиперпигментации у таких пациентов после перенесённого акне достигает 65 %[1][3].
Классификация
В зависимости от результатов гистологического исследования и осмотра под лампой Вуда выделют следующие формы поствоспалительной гиперпигментации[1]:
- Эпидермальная форма;
- Дермальная форма;
- Смешанная форма.
Этиология
Поствоспалительная гиперпигментация может развиваться как следствие различных воспалительных, аутоиммунных, инфекционных, травматических, а также физических и химических повреждений кожи[3].
- Воспалительные дерматозы: красный плоский лишай, псориаз, атопический дерматит, экзема, вульгарные акне, простой контактный дерматит, аллергический контактный дерматит, фототоксический дерматит, многоформная экссудативная эритема, синдром Стивенса — Джонсона, розовый лишай[1][4].
- Аутоиммунные и системные заболевания: системная красная волчанка, системная и локализованная склеродермия, атрофодермия Пазини — Пьерини, буллёзный эпидермолиз, герпетиформный дерматит, дерматомиозит, саркоидоз[2].
- Инфекционные дерматозы: сифилис, пиодермии, педикулёз, микозы, онихоцеркоз, вирус простого герпеса, вирусные экзантемы, импетиго, разноцветный лишай, дерматофития, опоясывающий лишай[3].
- Физические и химические воздействия: лазерная терапия, фототерапия, криотерапия, дермабразия, химические пилинги, воздействие неионизирующего излучения, микронидлинг[5].
- Механические повреждения кожи: трение, термические ожоги, укусы насекомых, расчёсы, травмы[1].
Патогенез
Патогенез поствоспалительной гиперпигментации представляет собой многоступенчатый процесс, основанный на активации меланоцитов в ответ на воспалительное или травматическое повреждение кожи. Основным механизмом является усиление продукции меланина под воздействием провоспалительных медиаторов, механических факторов и оксидативного стресса[1][6].
При развитии воспалительной реакции иммунокомпетентные клетки и и кератиноциты выделяют цитокины, включая интерлейкин—1, фактор некроза опухоли—альфа, интерлейкин—6, а также простагландины и лейкотриены. Они усиливают активность меланоцитов и индуцируют экспрессию тирозиназы и связанных с ней белков, участвующих в синтезе меланина. В результате наблюдается повышение продукции и усиленная передача меланина в кератиноциты. Дополнительным фактором, способствующим гиперпигментации, является оксидативный стресс, связанный с накоплением активных форм кислорода. Он увеличивает активность тирозиназы и может усиливать клеточные повреждения, поддерживая воспалительную реакцию и меланогенез[1][6].
При повреждении базальной мембраны меланин проникает в сосочковый слой дермы, где захватывается макрофагами. Данный механизм лежит в основе формирования дермальной формы поствоспалительной гиперпигментации, которая отличается большей стойкостью и выраженностью по сравнению с эпидермальной формой[5].
Клиническая картина
При поствоспалительной гиперпигментации отмечаются диффузно или локально расположенные пятна, варьирующиеся по форме и размеру. Границы очагов могут быть как чёткими, так и размытыми, что зависит от характера предшествующего воспалительного процесса и индивидуальных особенностей кожи. Пигментные изменения локализуются в местах перенесённого воспаления или травмы, чаще на участках кожи, подверженных воздействию ультрафиолетового излучения. Наиболее часто поражаются кожа лица, шеи, спины, плеч и конечностей[1][3].
Размеры очагов гиперпигментации варьируют от нескольких миллиметров до нескольких сантиметров. Окраска поражённых участков, как правило, неравномерна: эпидермальная форма представлена коричневым, жёлто-коричневым или тёмно-коричневым цветом, дермальная — синевато-серым или тёмно-серым. Пигментация может сохраняться длительное время, однако по мере разрешения воспалительного процесса имеет тенденцию к постепенному ослаблению. При продолжающемся воспалении в зоне поражения могут наблюдаться эритематозные папулы, узелки или бляшки[1][3][6].
Дермальная форма отличается большей устойчивостью пигментации, которая при отсутствии адекватной терапии может сохраняться в течение длительного времени[7].
Диагностика
Для уточнения глубины залегания пигмента рекомендуется проведение осмотра с помощью люминисцентной лампы Вуда. При эпидермальном типе гиперпигментации участки окрашиваются в чётко очерченные, яркие и контрастные зоны под ультрафиолетовым излучением. В случае дермального расположения пигмента изменения под лампой Вуда, как правило, не визуализируются или практически не отличаются от окружающей кожи, что связано с более глубоким залеганием меланина и отсутствием его флуоресценции[1].
При дерматоскопии эпидермальная форма проявляется в виде участков диффузной или сетчатой пигментации от светло-коричневого до тёмно-коричневого цвета с чёткими или слегка размытыми контурами. Дермальная форма характеризуется синевато-серой или голубовато-серой окраской, обусловленной глубокой локализацией меланина, визуализируются неструктурированные участки пигментации с наличием точечных или гранулярных включений, соответствующих скоплениям меланофагов в дерме. При смешанной форме могут одновременно выявляться как коричневые, так и серо-синие участки пигментации, что отражает комбинированное поражение эпидермиса и дермы[8][9].
Для проведения дифференциальной диагностики рекомендуется патолого-анатомическое исследование биопсийного материала. Эпидермальная форма поствоспалительной гиперпигментации характеризуется накоплением меланина в базальном и супрабазальном слоях эпидермиса при сохранении нормального количества меланоцитов, которые демонстрируют повышенную функциональную активность. Дермальная форма отличается проникновением гранул меланина в дерму, где они фагоцитируются макрофагами с образованием меланофагов. При этом отмечается снижение уровня меланина в эпидермисе, несмотря на усиление активности меланоцитов. В дермальном слое кожи могут определяться периваскулярные лимфоцитарные скопления, а также выраженный воспалительный клеточный инфильтрат[1][3][6].
Для количественной оценки выраженности и распространённости поствоспалительной гиперпигментации рекомендуется использовать индекс PAHPI — интегральную шкалу, основанную на балльной оценке размера, количества и интенсивности окраски элементов[1].
Дифференциальная диагностика
- Мастоцитоз
- Пятнистая форма амилоидоза
- Стойкая дисхромическая эритема
- Хлоазма
- Экзогенный охроноз
- Чёрный акантоз
- Лентиго
- Разноцветный лишай
- Системная красная волчанка[3][10]
Лечение
Лечение поствоспалительной гиперпигментации обычно поэтапное и многокомпонентное, при обязательном ежедневном использовании фотозащитных средств.
Основным направлением местного лечения поствоспалительной гиперпигментации является применение средств, ингибирующих тирозиназу — ключевой фермент меланогенеза. Наиболее часто используются топические препараты, содержащие гидрохинон, обладающий выраженным депигментирующим действием. Он может применяться как в монорежиме, так и в составе комбинированных формул с ретиноидами, глюкокортикостероидами или азелаиновой кислотой. Ретиноиды (третиноин, адапален, тазаротен) ускоряют обновление эпидермиса, уменьшая концентрацию меланина в роговом слое и способствуя более глубокому проникновению других активных компонентов. Азелаиновая кислота обладает двойным действием: депигментирующим и противовоспалительным. В составе комплексной терапии могут использоваться топические кортикостероиды, позволяющие снизить раздражающее действие ретиноидов и гидрохинона. Однако длительность их применения не должна превышать 8 недель ввиду риска развития стероид-индуцированных изменений кожи[3][11].
Дополнительными активными веществами, применяемыми при поствоспалительной гиперпигментации, являются[12]:
- Койевая кислота — ингибирует тирозиназу за счёт хелатирования меди в её активном центре;
- Арбутин — снижает активность тирозиназы и угнетает синтез меланосом;
- Аскорбиновая кислота — обладает антиоксидантными свойствами, ингибирует превращение L-ДОФА в L-ДОФА-хинон, тормозя меланогенез;
- Ниацинамид — ингибирует транспорт меланосом от меланоцитов к кератиноцитам, тем самым снижая клиническую выраженность гиперпигментации.
Химические пилинги способствуют удалению меланинсодержащих клеток эпидермиса, выравниванию тона кожи и активации ремоделирования дермы. Наиболее часто применяются пилинги на основе[1][7]:
- Гликолевой кислоты — альфа-гидроксикислота, индуцирующая эпидермолиз, дисперсию меланина в базальном слое и стимуляцию синтеза коллагена в дерме.
- Салициловой кислоты — бета-гидроксикислота, обладающая выраженными кератолитическими и противовоспалительными свойствами.
- Трихлоруксусной кислоты —органическая кислота, обеспечивающая коагуляционный некроз белков эпидермиса. В низких концентрациях применяется для поверхностных пилингов с контролируемым действием.
- Раствор Джесснера — комбинированный пилинг, содержащий резорцин, салициловую и молочную кислоты.
- Лекарственный ультрафонофорез с препаратами, подавляющими синтез меланина (например, арбутин, ниацинамид, транексамовая кислота, аскорбиновая кислота), обеспечивает их глубокое проникновение за счёт ультразвуковой кавитации;
- Наносекундный лазер (1064 нм) используется при дермальной локализации меланина, селективно разрушает пигмент без повреждения окружающих тканей;
- Наносекундный лазер с удвоенной частотой (532 нм) показан при эпидермальных формах поствоспалительной гиперпигментации в связи с высокой селективностью к меланину в поверхностных слоях;
- Рубиновый лазер (694 нм) показан при очаговой гиперпигментации, особенно у пациентов со светлой кожей;
- Неаблятивный фракционный эрбиевый лазер (1540 нм) стимулирует синтез коллагена, улучшает текстуру кожи, способствует постепенному осветлению гиперпигментированных участков;
- Широкополосный импульсный свет (500—1200 нм) позволяет воздействовать на сосудистые и пигментные компоненты одновременно, используется при смешанной и эпидермальной форме поствоспалительной гиперпигментации.
Профилактика
Ежедневное применение фотозащитных средств с широким спектром действия (SPF не менее 30 и PA++++), независимо от времени года и погодных условий, является обязательным компонентом профилактики поствоспалительной гиперпигментации. Ультрафиолетовое и видимое излучение могут усиливать выраженность гиперпигментации и вызывать её рецидивы, особенно на фоне использования топических средств, повышающих фоточувствительность кожи. Применение дерматокосметических средств, содержащих SPF 30 в сочетании с активными компонентами, такими как тиамидол, салициловая кислота и ликохалкон А, способствует не только профилактике, но и значительному снижению интенсивности гиперпигментации. Рекомендуется также ограничивать пребывание на открытом солнце, особенно в периоды его максимальной активности, и использовать дополнительные меры защиты: одежду с длинными рукавами, широкополые шляпы и солнцезащитные очки[2][13].