Стойкая дисхромическая эритема
Сто́йкая дисхроми́ческая эрите́ма (пе́пельный дермато́з) — редкое хроническое пигментное заболевание кожи, характеризующееся появлением пепельно-серых или синевато-коричневых пятен без выраженных субъективных ощущений. Пигментированные элементы преимущественно локализуются на туловище, шее и проксимальных отделах конечностей. Заболевание чаще выявляется у лиц с тёмным фототипом кожи. Поражения кожи развиваются постепенно и склонны к медленному прогрессированию. Этиология заболевания остаётся неустановленной, однако предполагается участие иммунных, токсических и инфекционных факторов[1][2][3].
История
Стойкая дисхромическая эритема была впервые описана в 1957 году сальвадорским дерматовенерологом Освальдо Рамиресом, наблюдавшим пациентов с характерными пепельно-серыми пятнами на коже туловища и конечностей. В 1961 году венесуэльский дерматовенеролог Хосе Конвит совместно с коллегами дал более подробное клинико-морфологическое описание заболевания и предложил использовать термин «стойкая дисхромическая эритема»[3][4].
Этиология
Точная причина развития стойкой дисхромической эритемы не установлена. Предполагается мультифакторная природа заболевания с участием как внешних, так и внутренних факторов. К предполагаемым этиологическим факторам относят[5]:
- приём медикаментозных средств, включая аминогликозиды, противосудорожные препараты, нестероидные противовоспалительные средства, ингибиторы рецепторов эпидермального фактора роста, иммуномодуляторы и химиотерапевтические препараты[6];
- контакт с фотосенсибилизирующими веществами, красителями, металлами (никелем и кобальтом), а также косметическими средствами с раздражающим действием[5][7];
- инфекционные агенты, в том числе паразитарные инвазии, вирусные инфекции (особенно ВИЧ, вирусные гепатиты), в ряде случаев — микобактериальные инфекции[5];
- аутоиммунные заболевания и состояния, сопровождающиеся иммунной дисрегуляцией[1];
- хронический стресс и психоэмоциональные перегрузки[1];
- эндокринные заболевания, включая заболевания щитовидной железы и надпочечников[8];
- воздействие ультрафиолетового излучения[6];
- расовая и географическая предрасположенность[5];
- женский пол[5].
Патогенез
Механизм развития стойкой дисхромической эритемы связан с хроническим слабовыраженным воспалением в области дермоэпидермального соединения. Воспалительный процесс приводит к повреждению клеток базального слоя эпидермиса и разрушению меланоцитов, что сопровождается выходом меланина в дерму. Высвободившийся пигмент фагоцитируется дермальными макрофагами, в результате чего формируются характерные серо-коричневые или пепельные очаги гиперпигментации. Основную роль в патогенезе играют иммунологические механизмы, запускаемые внешними или внутренними триггерами. Персистирующее воспаление способствует длительной активации иммунных клеток, хроническому повреждению эпидермальных структур и стойкому нарушению распределения пигмента. Эти процессы обусловливают хроническое рецидивирующее течение заболевания и устойчивость гиперпигментации к терапии[4][6].
Эпидемиология
Стойкая дисхромическая эритема относится к редким хроническим дерматозам. Точные данные о её распространённости в популяции отсутствуют. Наибольшее число зарегистрированных случаев приходится на страны Латинской Америки, в частности Сальвадор, Центральной Америки, а также Индию и другие регионы Азии. Описаны отдельные случаи в Европе. Чаще поражаются лица с III—V фототипами кожи по Фицпатрику. Заболевание может развиваться в любом возрасте, однако чаще выявляется у молодых взрослых. Стойкая дисхромическая эритема встречается у представителей обоих полов, но женщины болеют чаще[2][3].
Клиническая картина
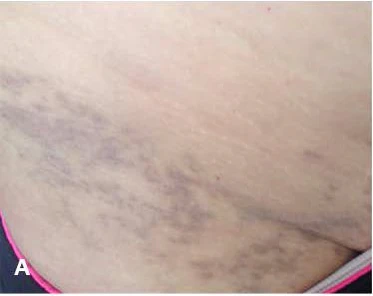
Стойкая дисхромическая эритема характеризуется появлением пигментированных пятен на коже туловища, шеи, плечевого пояса и проксимальных отделов конечностей. Поражения развиваются постепенно, без выраженных субъективных ощущений. Элементы имеют пепельно-серый, синевато-коричневый или серо-коричневый оттенок. Интенсивность цвета может варьировать в зависимости от глубины залегания меланина в дерме и индивидуальных особенностей кожи пациента[2][8].
Пятна обычно округлой или овальной формы с чёткими, но не резкими границами. Их диаметр варьирует от нескольких миллиметров до нескольких сантиметров. На ранних этапах заболевания возможно наличие слабовыраженной эритематозной каймы по периферии очагов, свидетельствующей о наличии воспалительного компонента. Со временем эритематозный венчик исчезает, оставляя после себя стойкую гиперпигментацию. Иногда элементы сливаются между собой, образуя обширные участки пигментации. Локализация очагов чаще симметричная, но может быть и асимметричной. Поверхность пятен гладкая, без шелушения, инфильтрации и атрофии. Кожа при пальпации мягкая, без уплотнений. В некоторых случаях больные отмечают лёгкий зуд. Со временем интенсивность пигментации может снижаться, но в большинстве случаев гиперпигментация сохраняется длительно. Полное восстановление физиологического цвета кожи практически не наблюдается[2][9].
Диагностика
Диагностика стойкой дисхромической эритемы основывается преимущественно на клиническом осмотре врачом-дерматовенерологом. При диагностических затруднениях возможно использование дерматоскопии. Характерными признаками являются диффузно расположенные коричневые или серые точки и глобулы, располагающиеся линейно или циркулярно, с нерегулярным рисунком. Гистологическое исследование биопсийного материала кожи проводится в редких случаях. Выявляются признаки слабовыраженного воспаления с лимфоцитарной инфильтрацией в области дермоэпидермального соединения, вакуольная дегенерация клеток базального слоя, а также скопление меланофагов в дерме[4][10].
Дифференциальная диагностика
Стойкую дисхромическую эритему необходимо отличать от других дерматозов, сопровождающихся гиперпигментацией кожи, таких как[5][7][9]:
- поствоспалительная гиперпигментация;
- пигментная форма красного плоского лишая;
- фиксированная эритема;
- пигментная крапивница;
- синдром Блоха—Сульцбергера;
- мелкобляшечный парапсориаз;
- розовый лишай Жибера;
- контактный дерматит;
- кожные проявления хронической реакции трансплантат-против-хозяина;
- болезнь Аддисона;
- пойкилодермия;
- отрубевидный лишай;
- хлоазма;
- туберкулоидная форма лепры;
- пинта;
- мастоцитоз;
- пятнистый амилоидоз;
- очаговая склеродермия;
- гемохроматоз.
Осложнения
Стойкая дисхромическая эритема не сопровождается системными нарушениями. Основными возможными осложнениями являются выраженные косметические дефекты, приводящие к психологическому дискомфорту и снижению качества жизни. У части пациентов наблюдается устойчивость пигментации к проводимой терапии. В редких случаях возможно усиление гиперпигментации под воздействием ультрафиолетового излучения или местных раздражающих факторов. Также отмечается развитие кожной атрофии, возникающей при длительном применении топических глюкокортикостероидов[1][11].
Лечение
Терапия стойкой дисхромической эритемы направлена на уменьшение выраженности гиперпигментации и ограничение её дальнейшего распространения. Для подавления хронического воспаления используются топические глюкокортикостероиды низкой или средней степени активности. При необходимости длительного применения предпочтение отдаётся ингибиторам кальциневрина. Для коррекции пигментных нарушений возможно применение препаратов, подавляющих активность тирозиназы, включая гидрохинон. Он снижает синтез меланина в меланоцитах и способствует осветлению поражённых участков кожи. Топические ретиноиды стимулируют обновление эпидермиса, способствуют отшелушиванию гиперпигментированных кератиноцитов и повышают проницаемость кожи для других депигментирующих средств. Азелаиновая и койевая кислоты обладают умеренной тирозиназной ингибирующей активностью и оказывают противовоспалительный эффект. В случаях устойчивой гиперпигментации, не поддающейся местной терапии, могут применяться методы аппаратного лечения. Наибольшей эффективностью характеризуется неодимовый лазер с длинным импульсом, селективно разрушающий меланин в дерме[4][12].
Прогноз
Стойкая дисхромическая эритема имеет хроническое, доброкачественное течение. Патология не сопровождается соматическими осложнениями и не влияет на продолжительность жизни. Несмотря на отсутствие физического дискомфорта, выраженные косметические изменения могут оказывать влияние на психоэмоциональное состояние пациента. Самостоятельное разрешение пигментации наблюдается крайне редко. Рецидивы возможны даже после длительной ремиссии[5][8].
Профилактика
Специфическая профилактика стойкой дисхромической эритемы отсутствует. В рамках неспецифических мер рекомендуется избегать воздействия потенциально провоцирующих факторов, включая фотосенсибилизирующие лекарственные препараты, косметические средства с раздражающим действием и длительное пребывание под прямым солнечным излучением. Пациентам с установленным диагнозом показано динамическое наблюдение у дерматовенеролога. При подозрении на медикаментозно обусловленную природу заболевания рекомендуется консультация врача-терапевта или профильного специалиста с последующей коррекцией терапии[4][6].
Примечание
- ↑ 1 2 3 4 James, William D. Andrews' Diseases of the Skin: clinical Dermatology / James, William D., Berger, Timothy G.. — Saunders Elsevier, 2006. — ISBN 978-0-7216-2921-6.
- ↑ 1 2 3 4 Гребенюк В. Н., Гришко Т. Н., Баконина Н. В. Эритема дисхромическая стойкая. — Москва: Клиническая дерматология и венерология, 2014. — Т. 3. — С. 18—20. — ISBN 978-5-16-014563-1.
- ↑ 1 2 3 Галныкина С. А., Козлова М. В. Стойкая дисхромическая эритема (клинический случай) // Дерматовенерология. Косметология. Сексопатология. — 2010.
- ↑ 1 2 3 4 5 N. Leung, M. Oliveira, M.A. Selim, L. McKinley-Grant, E. Lesesky. Erythema dyschromicum perstans: A case report and systematic review of histologic presentation and treatment // International Journal of Women's Dermatology. — 2018-12. — Т. 4, вып. 4. — С. 216–222. — ISSN 2352-6475. — doi:10.1016/j.ijwd.2018.08.003.
- ↑ 1 2 3 4 5 6 7 Robert A Schwartz, Santiago A Centurion. Erythema Dyschromicum Perstans // Medscape. — 2023. — 5 апреля.
- ↑ 1 2 3 4 Лоуэлл А. Голдсмит, Стивен И. Кац, Барбара А. Джилкрест, Эми С. Паллер, Дэвид Дж. Леффель, Клаус Вольф. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — С. 547—548. — 1143 с. — ISBN 978-5-91839-060-3.
- ↑ 1 2 Erythema dyschromicum perstans (ashy dermatosis) (амер. англ.). DermNet®. Дата обращения: 29 июня 2025.
- ↑ 1 2 3 Эритема дисхромическая стойкая. meduniver.com. Дата обращения: 29 июня 2025.
- ↑ 1 2 Прошутинская Д. В., Маковецкая О. С., Нефедова М. А. Пепельный дерматоз у ребёнка // Вестник дерматологии и венерологии. — 2019-05-30. — Т. 95, вып. 1. — С. 41–45. — ISSN 0042-4609 2313-6294, 0042-4609. — doi:10.25208/0042-4609-2019-95-1-41-45.
- ↑ Пепельный дерматоз (эритема дисхромическая стойкая). dermatology-online.ru. Дата обращения: 29 июня 2025.
- ↑ Sung Eun Chang, Hyun Woo Kim, Jae Min Shin, Ji Hyun Lee, Jung Im Na, Mi Ryung Roh, Jong Hee Lee, Ga Young Lee, Joo Yeon Ko. Clinical and histological aspect of erythema dyschromicum perstans in Korea: A review of 68 cases // The Journal of Dermatology. — 2015-06-29. — Т. 42, вып. 11. — С. 1053–1057. — ISSN 1346-8138 0385-2407, 1346-8138. — doi:10.1111/1346-8138.13002.
- ↑ Jon A. Wolfshohl, Elizabeth R.C. Geddes, Ashlyn B. Stout, Paul M. Friedman. Improvement of erythema dyschromicum perstans using a combination of the 1,550‐nm erbium‐doped fractionated laser and topical tacrolimus ointment // Lasers in Surgery and Medicine. — 2016-08-23. — Т. 49, вып. 1. — С. 60–62. — ISSN 1096-9101 0196-8092, 1096-9101. — doi:10.1002/lsm.22567.
Литература
- Гребенюк В. Н., Гришко Т. Н., Баконина Н. В. Эритема дисхромическая стойкая // Клиническая дерматология и венерология. — Москва, 2014. — Т. 3. — С. 18—20. — ISSN 978-5-16-014563-1.
- Галныкина С. А., Козлова М. В. Стойкая дисхромическая эритема (клинический случай) // Дерматовенерология. Косметология. Сексопатология. — 2010.
- Прошутинская Д. В., Маковецкая О. С., Нефедова М. А. Пепельный дерматоз у ребёнка // Вестник дерматологии и венерологии. — 2019. — 30 мая (т. 95, вып. 1). — ISSN 0042-4609 2313-6294, 0042-4609.
- Patrick Combemale, Monique Faisant, Bernard Guennoc, Michel Dupin, Jean‐Denis Heyraud. Erythema Dyschromicum Perstans: Report of a New Case and Critical Review of the Literature // The Journal of Dermatology. — 1998. — Т. 25, вып. 11. — С. 747–753. — ISSN 1346-8138 0385-2407, 1346-8138.
- Robert A Schwartz, Santiago A Centurion. Erythema Dyschromicum Perstans // Medscape. — 2023. — 5 апреля.
- N. Leung, M. Oliveira, M.A. Selim, L. McKinley-Grant, E. Lesesky. Erythema dyschromicum perstans: A case report and systematic review of histologic presentation and treatment // International Journal of Women's Dermatology. — 2018. — Декабрь (т. 4, вып. 4). — С. 216–222. — ISSN 2352-6475.
- Nina K. Antonov, Irwin Braverman, Antonio Subtil, Charles L. Halasz. Erythema dyschromicum perstans showing resolution in an adult // JAAD Case Reports. — 2015. — Июль (т. 1). — С. 185–187. — ISSN 2352-5126.
- Takafumi Numata, Kazutoshi Harada, Ryoji Tsuboi, Yoshihiko Mitsuhashi. Erythema Dyschromicum Perstans: Identical to Ashy Dermatosis or Not // Case Reports in Dermatology. — 2015. — Т. 7, вып. 2. — С. 146–150. — ISSN 1662-6567.
- Jon A. Wolfshohl, Elizabeth R.C. Geddes, Ashlyn B. Stout, Paul M. Friedman. Improvement of erythema dyschromicum perstans using a combination of the 1,550‐nm erbium‐doped fractionated laser and topical tacrolimus ointment // Lasers in Surgery and Medicine. — 2016. — 23 августа (т. 49, вып. 1). — С. 60–62. — ISSN 1096-9101 0196-8092, 1096-9101.