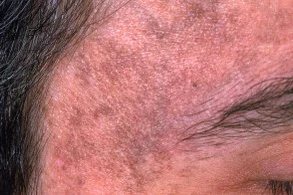
Меланоз Риля
Мелано́з Ри́ля (токси́ческая меланодерми́я, пигме́нтный космети́ческий конта́ктный дермати́т) — приобретённый хронический дерматоз, характеризующийся появлением стойкой серо-коричневой гиперпигментации на коже лица, шеи и других открытых участков тела. Развитие заболевания чаще всего связано с длительным контактным воздействием химических веществ, содержащихся в косметических средствах и парфюмерии. Несмотря на доброкачественный характер и отсутствие системных осложнений, меланоз Риля представляет собой выраженный косметический дефект, ухудшающий качество жизни пациентов. Заболевание чаще наблюдается у женщин среднего возраста с тёмными фототипами кожи[1][2].
История
Меланоз Риля впервые был описан в 1917 году австрийским дерматовенерологом Густавом Рилем, профессором Лейпцигского университета. Он наблюдал характерную буро-серую пигментацию с огрубением кожи в области лба, висков и скул у солдат времён Первой мировой войны. Изначально заболевание рассматривалось как результат нарушений питания и воздействия токсических веществ, включая продукты взрывчатых соединений, используемых в военное время[3][4]. Тогда было предложено название «военный меланоз». В 1973 году японский исследователь Накаяма с коллегами зафиксировали аналогичную клиническую картину у пациентов, что позволило предположить связь между развитием заболевания и воздействием химических веществ, применяемых в косметике[2][5].
Этиология
Точные причины развития меланоза Риля до конца не установлены. Чаще всего заболевание ассоциируется с хроническим контактным воздействием раздражающих и сенсибилизирующих веществ, в том числе косметических и парфюмерных средств, красителей, а также ароматизаторов, консервантов, стиральных порошков и других бытовых аллергенов. Высокий риск развития заболевания отмечается у лиц, профессиональная деятельность которых связана с контактом с нефтепродуктами, каменноугольными смолами, бензолом, толуолом, минеральными маслами, автолом и другими производными углеводородов. Также описаны случаи меланоза Риля у прядильщиков, имеющих длительный контакт с техническими маслами и минеральными веществами. Значительную роль играет повышенная чувствительность кожи к воздействию солнечных лучей, усиливающаяся при применении фотосенсибилизирующих лекарственных препаратов. Среди лекарств, способных повышать фоточувствительность, выделяются тетрациклины, амиодарон, пероральные контрацептивы (комбинированные эстроген-гестагенные препараты), фенотиазины (хлорпромазин) и ряд других средств[2][3][6].
В качестве дополнительных факторов риска описаны также использование некачественных продуктов питания и парфюмерии сомнительного происхождения[3].
Патогенез
В основе меланоза Риля лежит хроническая воспалительная реакция кожи, возникающая вследствие повторяющегося воздействия раздражающих или сенсибилизирующих агентов. Ведущая роль в развитии воспаления принадлежит реакции гиперчувствительности замедленного типа. В зонах нанесения косметических средств развивается персистирующее воспаление, сопровождающееся повреждением базальных кератиноцитов и деструкцией базальной мембраны. Это нарушает процессы синтеза и распределения меланина. Гранулы меланина, высвобождаясь, попадают в поверхностные слои дермы и поглощаются меланофагами[1][2].
Важное значение имеет повышенная чувствительность к солнечному излучению, которая усиливает патологическую реакцию и способствует развитию стойкой гиперпигментации. Под действием ультрафиолетового облучения происходит активация сигнальных путей, включая CCN1-белок дермальных фибробластов, интегрины, а также киназы MAPK и ERK, что усиливает меланогенез[2][6].
Провоцирующими факторами, усиливающими воспалительные и пигментные изменения, служат хронический стресс, психоэмоциональное перенапряжение, эндокринные нарушения, авитаминозы, а также нарушения функции желудочно-кишечного тракта. Они могут повышать восприимчивость кожи к повреждающим факторам, снижать её регенераторную способность и поддерживать хронический воспалительный процесс[3][6].
У части пациентов с меланозом Риля выявляются признаки иммунной дисрегуляции, включая наличие антител к цитоплазматическому антигену SS-A и ассоциацию с аутоиммунными заболеваниями — системной красной волчанкой, синдромом Шегрена и другими аутоиммунными состояниями. Эти механизмы способствуют хронизации воспаления и нарушению обмена меланина[2][6].
Эпидемиология
Меланоз Риля является редким заболеванием, преимущественно встречающимся у женщин в возрасте 30-50 лет. Наибольшее распространение наблюдается среди лиц с III—V фототипами кожи по классификации Фицпатрика, у пациентов с I—II фототипами заболевание практически не диагностируется. Преобладание патологии в репродуктивном возрасте позволяет предположить роль гормональных факторов в патогенезе. Наиболее часто меланоз развивается у женщин, регулярно использующих косметические средства для кожи лица и шеи, включая краски для волос и хну. В молодом возрасте случаи меланоза Риля выявляются значительно реже[2][3].
Диагностика
Меланоз Риля развивается постепенно и проходит в своём развитии несколько стадий: эритематозную, пигментную, гиперкератотическую и пойкилодермическую. На раннем этапе дерматоз проявляется зудящей эритемой, отёком и ощущением жжения в зонах открытых участков кожи — чаще всего на лице, шее, в области декольте. Эти изменения обычно возникают после инсоляции и могут предшествовать появлению стойкой гиперпигментации[2][3].
Пигментация, как правило, начинается с появления отдельных пятен, которые со временем сливаются, формируя сетчатый рисунок. Цвет кожных изменений варьирует от коричневого и серовато-бурого до синеватого, причём оттенки зависят от фототипа кожи, длительности заболевания и характера провоцирующего фактора. В области гиперпигментации нередко выявляются папулы, шелушение, элементы фолликулярного гиперкератоза, телеангиэктазии, участки депигментации и, при длительном течении, признаки атрофии кожи. В тяжёлых случаях возможно появление гиперпигментации не только на лице и шее, но и на туловище, верхних конечностях, подмышечных впадинах, животе. У некоторых пациентов возможно окрашивание слизистой оболочки щёк и желтушность склер[2][3].
В некоторых случаях наблюдаются системные симптомы: головная боль, снижение аппетита, потеря массы тела, общая слабость, брадикардия[3].
Гистологическое исследование биопсийного материала кожи выявляет резко выраженный фолликулярный гиперкератоз с корзиночным строением рогового слоя, гипергранулёз, коллоидные тельца, дегенерацию базальных кератиноцитов, атрофию шиповатого слоя. В сосочковом и субсосочковом слоях дермы наблюдаются диффузные или периваскулярные лимфогистиоцитарные инфильтраты, повышенное отложение меланина как внутри меланофагов, так и вне их, что обусловлено с «недержанием» пигмента клетками базального слоя[3][5].
Дерматоскопия позволяет визуализировать характерные признаки: диффузная эритема, телеангиэктазии, множественные коричневые и серые точки, псевдосетчатый рисунок, перифолликулярная беловатая гало-зона. Выделяют четыре степени выраженности дерматоскопических изменений — от единичных коричневых точек до выраженной чёрно-коричневой пигментации с разрушением сетчатого рисунка[2][5].
При конфокальной микроскопии выявляются меланофаги звёздчатой формы, вакуолизация базальных кератиноцитов, расширенные сосуды, гиперкератоз волосяных фолликулов, а также воспалительные инфильтраты, преимущественно из моноцитов[2].
Накожные исследования реакции на аллергены применяются для выявления агентов, вызывающих хроническое воспаление[2].
Дифференциальная диагностика
- Эритема дисхромическая стойкая;
- Пигментная форма красного плоского лишая;
- Пойкилодермия Сиватта;
- Эритромеланоз фолликулярный лица и шеи;
- Пигментный перибуккальный эритроз Брока;
- Линия Фуска;
- Хлоазма;
- Экзогенный охроноз;
- Поствоспалительная гиперпигментация;
- Лекарственно-индуцированная гиперпигментация;
- Невус Ота;
- Невус Хори;
- Болезнь Аддисона;
- Аллергический контактный дерматит;
- Идиопатическая эруптивная макулярная пигментация.
Осложнения
Меланоз Риля не сопровождается системными нарушениями, однако может существенно снижать качество жизни пациента. Основные осложнения связаны с выраженным косметическим дефектом, который становится причиной эмоционального дискомфорта, тревожности, депрессивных расстройств и социальной дезадаптации[2].
Лечение
Терапия меланоза Риля направлена на устранение провоцирующего фактора, купирование воспаления и коррекцию гиперпигментации. Основным этапом лечения является полное исключение контакта с потенциальными аллергенами, а также строгое соблюдение фотозащиты. Рекомендуется избегать пребывания на открытом солнце, особенно в часы пикового ультрафиолетового излучения, регулярно использовать солнцезащитные средства с высоким солнцезащитным фактором[3][7].
Системное лечение включает применение транексамовой кислоты, которая снижает активность меланоцитов за счёт ингибирования системы плазмин-плазминоген. Глицирризиновая кислота оказывает противовоспалительное и иммуномодулирующее действие, уменьшает выраженность зуда, эритемы и отёка. Микофенолата мофетил применяется как иммуномодулятор, подавляющий пуриновый обмен и уменьшающий синтез меланина. При наличии выраженного зуда могут применяться антигистаминные препараты[2][8].
Местная терапия основана на применении ретиноидов, кортикостероидов слабой и средней активности, азелаиновой, койевой, гликолевой кислоты, гидрохинона. Эти средства способствуют осветлению пигментации, подавлению воспаления и ускорению обновления эпидермиса[2][7].
Химические пилинги на основе гликолевой, салициловой и азелаиновой кислот обеспечивают контролируемое повреждение эпидермиса, способствуя ремоделированию поверхностных слоёв кожи. Неодимовый лазер на иттрий-алюминиевом гранате используется для разрушения внутридермального меланина[2][8].
В тяжёлых и рецидивирующих случаях возможно применение малых доз системных кортикостероидов и хингамина[3].
Прогноз
Меланоз Риля не представляет угрозы для жизни, однако может оказывать значительное влияние на психоэмоциональное состояние пациента. Несмотря на тенденцию к постепенному осветлению гиперпигментации после исключения провоцирующего фактора, пигментные изменения кожи нередко сохраняются в течение длительного времени — от нескольких месяцев до нескольких лет. Устойчивая пигментация и рецидивы заболевания возможны, особенно при продолжающемся контакте с причинно-значимым аллергеном[2][7].
Профилактика
Поскольку развитие меланоза Риля ассоциируется с воздействием фотосенсибилизирующих веществ и аллергенов, основой профилактики служит исключение контакта с потенциально провоцирующими агентами. Рекомендуется избегать использования косметических и парфюмерных средств, содержащих ароматизаторы, консерванты, красители и другие компоненты с возможной сенсибилизирующей или фототоксической активностью[6].
Примечания
Литература
- Лоуэлл А. Голдсмит, Стивен И. Кац, Барбара А. Джилкрест, Эми С. Паллер, Дэвид Дж. Леффель, Клаус Вольф. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — С. 909—913. — 1143 с. — ISBN 978-5-91839-060-3.