Наследственный симметричный дисхроматоз
Насле́дственный симметри́чный дисхромато́з (НСД, симметри́чный дисхромато́з коне́чностей, ретикуля́рная акропигмента́ция Дохи, се́тчатая акропигмента́ция Дохи, симметри́чная акропигмента́ция Дохи — Комая) — редкий генодерматоз, характеризующийся наличием гиперпигментированных и гипопигментированных пятен, расположенных преимущественно на дорсальных сторонах конечностей[1][2]. В большинстве случаев тип наследования — аутосомно-доминантный с высокой пенетрантностью[3]. В основе заболевания лежит мутация гена ADAR1[4]. Диагноз устанавливается на основании клинической картины[3]. Специфических методов лечения не разработано[2].
Что важно знать
История
Этиология
НСД является генетическим заболеванием. В подавляющем большинстве случаев тип наследования — аутосомно-доминантный с высокой пенетрантностью. Для развития болезни достаточно одной копии мутантного гена, унаследованной от одного из родителей. Также существуют единичные сообщения о случаях заболевания с аутосомно-рецессивным типом наследования[3].
Заболевание вызывается мутациями в гене ADAR1 (ген двухцепочечной РНК-специфической аденозиндезаминазы 1), который расположен на 1-й хромосоме в локусе 1q21.1—21.2. Ген ADAR1 кодирует одноимённый фермент, катализирующий превращение аденозина в инозин в двухцепочечной РНК (дцРНК)[4].
Выявлено более 100 различных мутаций в гене ADAR1, включая миссенс-мутации, мутации со сдвигом рамки считывания, нонсенс-мутации и мутации в сайтах сплайсинга. Большинство этих мутаций локализованы в каталитическом домене дезаминазы и в доменах, связывающих дцРНК, что указывает на критическую важность этих участков для функции фермента[4].
Патогенез
Патогенез НСД изучен не полностью, однако ключевым механизмом считается гаплонедостаточность гена ADAR1. Это состояние, при котором одной нормальной копии гена недостаточно для обеспечения нормальной функции, и мутантный аллель приводит к снижению общей активности фермента.
Белок ADAR1 катализирует процесс редактирования РНК: замена аденозина на инозин в субстратах дцРНК. Инозин распознаётся клеточными системами как гуанозин, что может приводить к изменению последовательности РНК и, как следствие, к изменению свойств кодируемых белков. Белок участвует в нескольких важных физиологических процессах[1][4]:
- врождённый противовирусный иммунитет: ADAR1, особенно его индуцируемая интерфероном изоформа p150, играет роль модулятора иммунного ответа, предотвращая чрезмерную активацию интерфероновых путей в ответ на эндогенные и экзогенные дцРНК;
- инактивация вируса (например, вируса кори, вирус иммунодефицита человека и вируса гепатита C);
- изменение свойств рецептора нейротрансмиттера для L-глутамата (GluR) и серотонина (5-HT2cR).
Считается, что характерные для НСД гипо- и гиперпигментированные пятна являются результатом нарушения функции меланоцитов[4].
- Образование гипопигментированных пятен: под воздействием стрессовых факторов (вирусная инфекция или ультрафиолетовое излучение) в меланоцитах, несущих мутацию ADAR1 и имеющих сниженную ферментативную активность, запускается апоптоз.
- Образование гиперпигментированных пятен: оставшиеся жизнеспособные меланоциты (например, из области выпуклости волосяного фолликула) мигрируют в эпидермис и пролиферируют, формируя очаги гиперпигментации. Однако точные механизмы, почему эти пятна становятся темнее нормальной кожи и почему сыпь имеет специфическую локализацию, остаются невыясненными.
При гистологическом исследовании выявляют сниженное количество меланоцитов в гипопигментированных областях по сравнению со здоровой кожей[1].
Эпидемиология
НСД является редким генетическим заболеванием. Наиболее часто оно регистрируется среди населения стран Восточной Азии — Япония и Китай. Распространённость в Японии составляет примерно 1 случай на 67 000 человек. Несмотря на наибольшую распространённость в Азии, случаи заболевания были зарегистрированы по всему миру у представителей разных этнических групп, включая Европу, Латинскую Америку, Таиланд, Индию и др. Заболевание с одинаковой частотой встречается у мужчин и женщин. По мнению отдельных исследователей, среди лиц европеоидной расы заболевание в основном выявляют у рыжеволосых людей[2][3].
Диагностика
Диагноз устанавливается на основании характерной клинической картины[3].
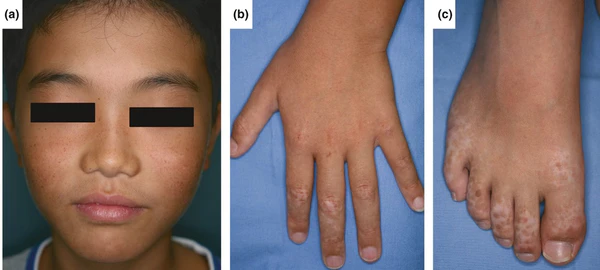
НСД характеризуется одновременным наличием гиперпигментированных и гипопигментированных пятен. В начале появляются гипопигментированные пятна на тыльной поверхности конечностей (кистей и стоп). Затем появляются участки гиперпигментации точечного, сетчатого, реже линейного, рисунка. На лице часто наблюдаются единичные высыпания по типу веснушек. Как правило, высыпания не распространяются на туловище[3].
Первые проявления заболевания возникают в младенчестве или раннем детском возрасте. Болезнь медленно прогрессирует, возможно вовлечение в процесс боковых поверхностей шеи и надключичных зон. После полового созревания распространение высыпаний часто полностью прекращается, а сформировавшиеся пятна сохраняются на протяжении всей жизни. Субъективные ощущения обычно отсутствуют[3].
Высыпания на коже могут сочетаться с неврологическими нарушениями, умственной отсталостью, расширением сосудов сетчатки, врождённой патологией сердечно-сосудистой системы и множественными гемангиомами[3].
У пациентов с НСД повышен риск развития эпителиальных и меланоцитарных новообразований кожи[3].
Симптомы могут временно усугубляться под воздействием солнечного света, особенно в летний период[2].
- Электронно-микроскопическое исследование — в меланоцитах наблюдается дегенеративная вакуолизация, указывающая на апоптоз[1].
- Молекулярно-генетическое исследование — выявлений мутаций в гене ADAR1[1].
- Гистологическое исследование поражённых участков кожи[1].
Не применяется.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниям:
- наследственный универсальный дисхроматоз,
- ретикулярная акропигментация Китамуры,
- болезнь Доулинга — Дегоса[1],
- пигментная ксеродерма,
- синдром Айкарди — Гутьер[2],
- сетчатая пигментная дерматопатия Хаусса — Оберста — Лена[7].
Осложнения
Прогноз
Прогноз благоприятный. Продолжительность жизни при НСД нормальная[2].
Лечение
Диспансерное наблюдение
Индивидуально.
Профилактика
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |