Пиебалдизм
Пиебалди́зм (пьебалди́зм, части́чный альбини́зм) — редкое наследственное заболевание, сопровождающееся нарушением пигментации вследствие дефектов миграции и дифференцировки меланоцитов в процессе эмбрионального развития. Наследуется по аутосомно-доминантному типу и не ассоциирован с системными нарушениями. В большинстве случаев заболевание обусловлено мутациями в гене KIT, кодирующем рецептор тирозинкиназы, участвующий в регуляции развития клеток нервного гребня. Клинически пиебалдизм проявляется очаговой лейкодермой (наиболее часто в области лба и передней поверхности туловища) и полиозом — локализованным обесцвечиванием волос. Заболевание манифестирует при рождении или в раннем детстве и отличается стабильным, непрогрессирующим течением[2][3][4].
Общие сведения
История
Пиебалдизм впервые был описан в 1885 году британским неврологом Байроном Брамвеллом, наблюдавшим пациента с врождённой очаговой депигментацией кожи и характерным белым участком волос в лобной области. Раннее подобные случаи также фиксировались, но не классифицировались как самостоятельное заболевание. В 1930—1950 годах на основании клинических наблюдений было установлено, что пиебалдизм наследуется по аутосомно-доминантному типу и не сопровождается системными нарушениями. В 1991 году Л. Б. Гибель и Р. А. Спритц установили роль мутаций в гене KIT[5][6].
Классификация
Клинически пиебалдизм подразделяется на три степени тяжести в зависимости от распространённости депигментированных участков[7][8][9]:
- Лёгкая форма — ограниченные участки депигментации, чаще всего в области лба и одного участка на туловище, при этом полиоз может отсутствовать;
- Умеренная форма — несколько участков лейкодермы, включая туловище, конечности и лицо, чаще наблюдается типичный белый локон;
- Тяжёлая форма — обширная депигментация с вовлечением лба, лица, туловища, плеч и проксимальных отделов конечностей, выраженный полиоз.
По генетическому варианту (генотип-фенотип корреляция) пиебалдизм включает следующие формы[3][10]:
- Мутации в домене тирозинкиназы гена KIT;
- Мутации в других участках KIT;
- Редкие случаи мутации в гене SNAI2.
Этиология
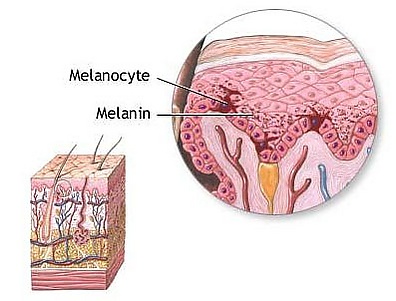
Пиебалдизм развивается вследствие мутаций в генах, контролирующих миграцию и дифференцировку меланоцитов. В большинстве случаев заболевание наследуется по аутосомно-доминантному типу с неполной пенетрантностью и вариабельной экспрессией. Наиболее часто выявляются мутации в протоонкогене KIT, локализованном на длинном плече 4-й хромосомы. Этот ген кодирует рецептор тирозинкиназы, участвующий в сигнальных путях, обеспечивающих пролиферацию, выживание и миграцию меланобластов во время эмбрионального развития. Нарушение функции гена KIT вследствие мутаций приводит к нарушению развития меланоцитов в отдельных участках кожи и волос. Описано более 45 различных мутаций в KIT, включая миссенс-мутации, делеции и инсерции. Реже пиебалдизм связан с мутациями в гене SNAI2 (SLUG), кодирующем транскрипционный фактор семейства Snail. Белок SLUG играет важную роль в развитии нейроэктодермальных производных, включая меланоциты. Предполагается, что снижение экспрессии SLUG нарушает формирование и выживание меланоцитов в определённых зонах кожи и волосяного покрова. Пиебалдизм может быть как наследственным, так и возникать в результате спорадических мутаций[4][8][11].
Патогенез
Ключевым звеном патогенеза является нарушение сигнального пути, опосредованного взаимодействием лиганда KIT с рецептором тирозинкиназы KIT, экспрессируемым на поверхности меланобластов и меланоцитов. В нормальных условиях активация этого рецептора обеспечивает пролиферацию, выживание и миграцию меланобластов от нервного гребня к вентральной поверхности тела вдоль дерматомиотомов в процессе эмбриогенеза. Мутации гена KIT нарушают данный процесс, что приводит к апоптозу или задержке миграции меланобластов. Характерная для пиебалдизма центральная лейкодерма (чаще в области лба, передней поверхности туловища, конечностей) и полиоз (локальное обесцвечивание волос) обусловлены отсутствием меланоцитов в эпидермисе этих участков. Мозаичное распределение депигментированных и нормально пигментированных участков отражает очаговое нарушение миграции клеток, а выраженность клинических проявлений может зависеть от локализации и типа мутации[4][10][9].
Также в патогенезе могут участвовать мутации гена SNAI2, кодирующего транскрипционный репрессор SLUG, который регулирует экспрессию KIT и E—кадгерина, влияя на межклеточные взаимодействия и гомеостаз меланобластов. Недостаточность белка SLUG нарушает регуляцию миграции и дифференцировки меланоцитов в отдельных зонах эмбриона[8][11][9].
Эпидемиология
Пиебалдизм является редким наследственным заболеванием с распространённостью около 1 случая на 20 000 новорождённых. Заболевание встречается с одинаковой частотой у мужчин и женщин и не имеет расовой или этнической предрасположенности[11][9].
Клиническая картина
Пиебалдизм характеризуется наличием врождённых участков депигментации кожи и волос. У 80—90 % пациентов наблюдается характерный белый локон (полиоз) в центральной лобной области. Заболевание не сопровождается выпадением волос и влияет исключительно на их пигментацию[7][9][12].
Лейкодерма чаще всего локализуется в центральной части лба, может распространяться на брови и ресницы, как непрерывно с лобным участком, так и фрагментарно. Депигментированные участки также могут располагаться на подбородке, передней поверхности туловища, проксимальных отделах конечностей. Кисти и стопы, как правило, не поражаются. Пятна имеют различные форму и размер, расположены обычно симметрично. Часто по периферии депигментированных участков формируется узкая гиперпигментированная полоска, также возможно наличие «островков» нормальной или усиленной пигментации внутри зон лейкодермы. Выраженности клинических симптомов может варьировать от ограниченных очагов до обширной депигментации с типичным лобным полиозом. В редких случаях могут присутствовать пятна цвета «кофе с молоком» и веснушки на сгибательных поверхностях. Эти проявления требуют дифференциальной диагностики с другими наследственными дерматозами. Системные проявления при пиебалдизме отсутствуют[3][7][13].
Диагностика
Диагностика пиебалдизма основывается на клинической картине и подтверждается с помощью лабораторных и инструментальных методов[4].
- Молекулярно-генетическое исследование периферической крови на мутации в генах KIT и SNAI2 методом полимеразной цепной реакции (ПЦР) — это исследование применяется при сомнительной клинической картине для подтверждения диагноза и уточнения генетического варианта заболевания
- Гистологическое исследование биопсийного материала кожи — выявляет полное отсутствие меланоцитов в базальном слое эпидермиса и волосяных фолликулах. В зонах гиперпигментации по периферии очагов депигментации количество меланоцитов остаётся нормальным. В отличие от витилиго, в дерме отсутствует воспалительная инфильтрация.
- Дерматоскопию — позволяет визуализировать равномерное отсутствие пигмента, а также «островки» гиперпигментации, искажённая меланоцитарная сеть с уменьшенной интенсивностью пигментации, отсутствие перифолликулярного пигмента. Метод используется для дифференциальной диагностики с витилиго и другими гипомеланозами.
- Исследование кожи в свете лампы Вуда — очаги пиебалдизма не флюоресцируют в свете лампы Вуда, в отличие от витилиго.
Дифференциальная диагностика
- Витилиго
- Синдром Ваарденбурга
- Ахромический невус
- Химическая лейкодерма
- Фрамбезия
- Онхоцеркоз
- Гипомеланоз Ито
- Синдром Алессандрини
- Альбинизм
- Синдром Титца
- Анемичный невус
- Делеции 4q12-q21
- Туберозный склероз[9][12][16]
Осложнения
Пиебалдизм, как правило, протекает доброкачественно и не сопровождается соматическими или системными нарушениями. Основные осложнения обусловлены преимущественно психосоциальными последствиями заболевания. У некоторых пациентов, особенно в подростковом возрасте, депигментированные участки кожи и волос становятся причиной психологического дискомфорта, снижения самооценки, социальной тревожности и нарушений адаптации. Так же депигментированные участки кожи, лишённые меланина, более уязвимы к воздействию ультрафиолетового излучения, что повышает риск солнечных ожогов. Отсутствие меланина в поражённых участках кожи может увеличивать риск развития кожных новообразований, включая рак кожи[7][9][17].
Лечение
Пиебалдизм не требует специфической терапии, но при наличии выраженных косметических дефектов и связанного с ними психосоциального дискомфорта могут применяться методы хирургической и эстетической коррекции. Используется дермабразия участков депигментации с последующим нанесением суспензии, обогащённой меланоцитами. Может проводиться трансплантация меланоцитов путём переноса эпидермального слоя с пигментированной кожи на депигментированный участок, а также пересадка послойных кожных лоскутов. В некоторых случаях для достижения устойчивого эффекта используется сочетание нескольких методов в комбинации с фототерапией, направленной на стимуляцию активности меланоцитов в зоне вмешательства. Могут применяться косметические средства для лица и волос, маскирующие зоны лейкодермы и полиоза[7][18][19].
Прогноз
Прогноз при пиебалдизме, как правило, благоприятный. Заболевание не сопровождается системными нарушениями, не оказывает влияние на продолжительность жизни и обычно не прогрессирует с течением времени. Депигментированные участки кожи и участки полиоза сохраняются на протяжении всей жизни. В исключительных случаях возможно незначительное увеличение площади лейкодермы[3][7][8].
Профилактика
Специфических методов первичной профилактики не существует. В семьях с отягощённым анамнезом по пиебалдизму рекомендуется проведение медико-генетического консультирования при планировании беременности. Вторичная профилактика направлена на предотвращение возможных осложнений, связанных с отсутствием меланина в очагах. Рекомендуется строгое соблюдение фотозащиты: регулярное использование солнцезащитных средств с высоким солнцезащитным фактором, ношение одежды, закрывающей депигментированные участки, избегание длительного пребывания под солнечными лучами. Пациентам необходимо регулярно проводить самообследование кожи для раннего выявления новообразований[7][9][17].
Примечание
Литература
- Лоуэлл А. Голдсмит, Стивен И. Кац, Барбара А. Джилкрест, Эми С. Паллер, Дэвид Дж. Леффель, Клаус Вольф. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — С. 877. — 1143 с. — ISBN 978-5-91839-060-3.
- Paller A. S., Mancini A. J. Hurwitz Clinical Pediatric Dermatology. — London: Elsevier, 2016. — С. 245—278. — 627 с. — ISBN 978-0-323-24475-6.