Поствоспалительная гипопигментация
Поствоспали́тельная гипопигмента́ция (поствоспали́тельный гипомелано́з) — приобретённое нарушение пигментации кожи, характеризующееся очаговым снижением или полным исчезновением меланина в зонах раннее существовавшего воспалительного процесса. Является неспецифическим последствием широкого круга дерматологических состояний, включая экзему, псориаз, крапивницу, ожоги, дерматиты различной этиологии, а также последствия дерматологических процедур. Механизм развития связан с нарушением функции меланоцитов, их разрушением или блокадой синтеза меланина под воздействием медиаторов воспаления. В большинстве случаев гипопигментация носит обратимый характер[1][2].
Классификация
Поствоспалительная гипопигментация классифицируется по глубине поражения на следующие формы[1][3]:
- поверхностная (эпидермальная) — развивается при поражении поверхностных слоёв кожи, когда функция меланоцитов временно угнетается под действием медиаторов воспаления. При этом пигмент сохраняется в базальном слое, но его нарушается его синтез или передача к кератиноцитам;
- глубокая (дермоэпидермальная) — обусловлена частичным или полным разрушением меланоцитов, вследствие чего восстановление пигментации существенно затруднено либо невозможно.
По распространённости выделяют следующие варианты поствоспалительной гипопигментации[2][4]:
- ограниченная форма — одиночный очаг, локализующийся в зоне предшествующего воспаления;
- диссеминированная форма — множественные очаги гипопигментации, расположенные на различных участках кожи.
Этиология
Поствоспалительная гипопигментация представляет собой вторичное состояние кожи, развивающееся вследствие различных воспалительных, травматических или ятрогенных воздействий. Наиболее частыми этиологическими причинами выступают хронические дерматозы, такие как атопический дерматит, красный плоский лишай, крапивница, псориаз, экзема и розацеа. Эти заболевания сопровождаются воспалительной инфильтрацией и нарушением функционирования меланоцитов, что приводит к снижению пигментации после регрессии основного патологического очага. Линейный лишай часто вызывает временную гипопигментацию, особенно у детей с тёмным фототипом кожи. У некоторых пациентов воспалительная фаза может протекать малозаметно, и гипопигментация остаётся единственным клиническим проявлением[2][5].
Частым провоцирующим фактором гипопигментации являются ятрогенные вмешательства. К ним относят дерматологические процедуры, включая лазерную абляцию, криотерапию, срединные и глубокие химические пилинги, дермабразию и агрессивную местную фармакотерапию. Выраженное нарушение целостности кожного покрова в результате термических или химических ожогов также может приводить к стойкой потере пигмента[2][6].
Патогенез
Поствоспалительная гипопигментация развивается в результате комплекса нарушений в системе меланогенеза, возникающих на фоне воспалительной или травматической реакции кожи. Ключевым звеном патогенеза является угнетение функциональной активности меланоцитов, которое может носить как временный, так и стойкий характер. Под воздействием провоспалительных цитокинов, таких как интерлейкин-1, интерферон-гамма, фактор некроза опухоли-альфа, нарушается синтез меланина, ингибируется активность тирозиназы — основного фермента меланогенеза, замедляется созревание меланосом и нарушается их транспорт к кератиноцитам. Эти процессы приводят к снижению содержания меланина в эпидермисе и формированию гипопигментированных участков[2][7].
Хроническое воспаление может индуцировать апоптоз меланоцитов или их вытеснение из базального слоя эпидермиса, нарушая равновесие между меланосомами и клетками-мишенями. При повреждении базальной мембраны и дермоэпидермального соединения (например, вследствие ожогов, дермабразии или агрессивной местной терапии) регенерация меланоцитарного пула становится невозможной, что способствует развитию стойкой депигментации[2][7].
Эпидемиология
Поствоспалительная гипопигментация является распространённым нарушением пигментации кожи. Заболевание может развиваться у представителей всех расовых и этнических групп, независимо от возраста и пола. У лиц с тёмным фототипом кожи гипопигментированные участки визуально более заметны, что обусловлено выраженным контрастом с нормальной пигментацией окружающих тканей[2][3].
Клиническая картина
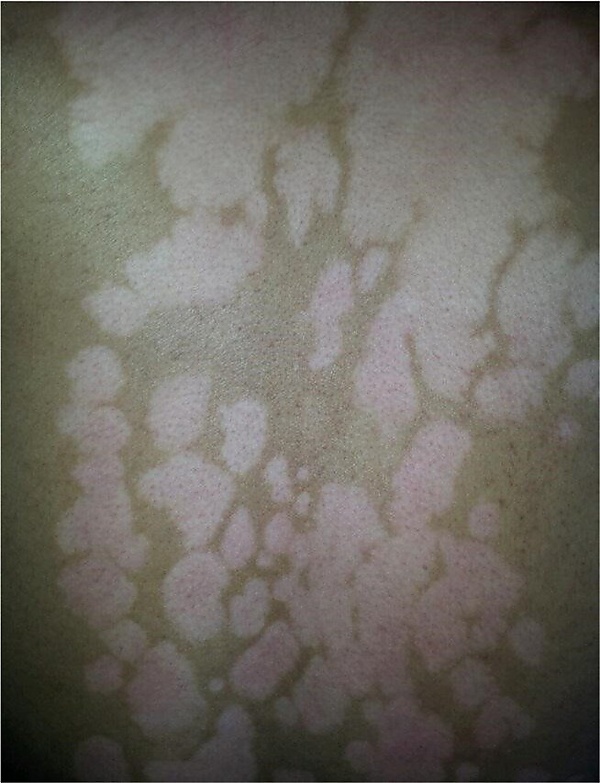
Очаги гипопигментации могут иметь округлую, овальную или линейную форму и варьировать по размеру от нескольких миллиметров до нескольких сантиметров. Границы поражения могут быть чёткими или слегка размытыми. Цвет гипопигментированных участков светлее окружающей кожи, степень осветления зависит от глубины и выраженности поражения меланоцитов. У пациентов с тёмным фототипом кожи гипопигментация более заметна за счёт выраженного контраста. Поверхность кожи в зоне гипопигментации обычно гладкая, без признаков инфильтрации, шелушения или лихенификации. Кожный рисунок, поры и рельеф сохраняются. Субъективные ощущения, такие как зуд, жжение, боль или парестезии, как правило, отсутствуют. Локализация может быть любой, но особенно часто изменения отмечаются на лице, туловище, конечностях и местах, подвергавшихся лечению. Гипопигментация развивается спустя 1—3 недели после регресса первичного очага и может сохраняться от нескольких месяцев до нескольких лет[2][8].
Диагностика
Диагностика поствоспалительной гипопигментации основывается на клиническом осмотре, анамнезе и применении неинвазивных методов визуализации, таких как дерматоскопия и исследование в лучах лампы Вуда. Эти методы позволяют уточнить характер и глубину гипопигментированных очагов, а также дифференцировать их от других нарушений пигментации[2][3].
При дерматоскопическом исследовании в зоне гипопигментации наблюдаются равномерное осветление кожного рисунка без полного исчезновения пигмента, сохранение или незначительное истончение пигментной сети, возможное наличие остаточного коричневого или серо-коричневого окрашивания, особенно по периферии очага[3][9].
При освещении в лучах лампы Вуда в очагах поствоспалительной гипопигментации определяется неяркое голубовато-белое свечение. Границы очагов обычно нечёткие. Это отличает их от витилиго, при котором наблюдается яркое молочно-белое свечение с чёткими краями. При поверхностной форме гипопигментации флуоресценция более выражена, чем при глубокой[3][10].
При клинических сомнениях возможно проведение гистологического исследования биопсийного материала кожи, которое выявляет нормальное или сниженное количество меланоцитов, слабо окрашенные меланосомы и поверхностную лимфогистиоцитарную инфильтрацию[3].
Дифференциальная диагностика
- витилиго;
- отрубевидный лишай;
- белый лишай;
- лепра;
- саркоидоз;
- гипопигментированные поражения при экстрамаммарной болезни Педжета;
- идиопатический каплевидный гипомеланоз;
- прогрессирующий макулярный гипомеланоз;
- стероид-индуцированную гипопигментацию;
- частичный альбинизм.
Лечение
В ряде случаев поствоспалительная гипопигментация носит обратимый характер и регрессирует самостоятельно в течение нескольких месяцев после устранения основного воспалительного процесса. Первоначальным этапом терапии является выявление или устранение основного заболевания. При наличии ятрогенного фактора необходимо прекратить его воздействие и избегать повторной травматизации кожи. Стимулировать репигментацию при наличии функционирующих меланоцитов может умеренное ультрафиолетовое облучение, которое способствует активации меланогенеза. Однако чрезмерное воздействие ультрафиолета может усилить контраст между гипопигментированными и здоровыми участками кожи за счёт загара окружающих тканей. В качестве местной терапии применяются топические глюкокортикостероиды средней активности, ингибиторы кальциневрина. Эти препараты используются ограниченными курсами с учётом риска побочных эффектов. Фотохимиотерапия с применением псоралена в сочетании с ультрафиолетовым излучением типа A может быть эффективной в ряде случаев, особенно при обширных и стойких очагах. Для стимуляции пигментации также может использоваться эксимерный лазер с длиной волны 308 нм. При полной утрате меланоцитов и отсутствии эффекта от консервативной терапии рассматриваются хирургические методы лечения, такие как трансплантация эпидермальных клеток, содержащих меланоциты[3][6].
Прогноз
В большинстве случаев поствоспалительная гипопигментация имеет благоприятный прогноз. При поверхностных формах пигментация обычно восстанавливается самостоятельно в течение нескольких недель или месяцев после купирования основного воспалительного процесса. У пациентов с тёмным фототипом кожи восстановление может занимать больше времени, а косметические изменения восприниматься более выраженными[3][11].
Глубокие поражения, сопровождающиеся разрушением меланоцитов, характеризуются стойкими или необратимыми изменениями пигментации. В таких случаях возможно лишь частичное восстановление цвета кожи или сохранение очагов на длительное время[3][12].
Ранняя коррекция основного дерматологического заболевания, минимизация травматизации кожи и предотвращение повторных воспалений способствуют более благоприятному исходу[3][12].
Примечание
Литература
- Medha Rao, Katherine Young, Ladonya Jackson-Cowan, Arianne Kourosh, Nicholas Theodosakis. Post-Inflammatory Hypopigmentation: Review of the Etiology, Clinical Manifestations, and Treatment Options // Journal of Clinical Medicine. — 2023-02-03. — Т. 12. — С. 1243. — ISSN 2077-0383.
- Pamela N. Madu, Nicole Syder, Nada Elbuluk. Postinflammatory hypopigmentation: a comprehensive review of treatments // Journal of Dermatological Treatment. — 2020-07-20. — Т. 33. — С. 704–708. — ISSN 1471-1753 0954-6634, 1471-1753.
- Ramon Ruiz-Maldonado, Maria de la Luz Orozco-Covarrubias. Postinflammatory hypopigmentation and hyperpigmentation // Seminars in Cutaneous Medicine and Surgery. — 1997-03. — Т. 16. — С. 36–43. — ISSN 1085-5629.
- Chuhan Fu, Jing Chen, Jianyun Lu, Lu Yi, Xiaoliang Tong, Liyang Kang, Shiyao Pei, Yujie Ouyang, Ling Jiang, Yufang Ding, Xiaojiao Zhao, Si Li, Yan Yang, Jinhua Huang, Qinghai Zeng. Roles of inflammation factors in melanogenesis (Review) // Molecular Medicine Reports. — 2020-01-17. — Т. 21. — ISSN 1791-3004 1791-2997, 1791-3004.
- Kristen E. Holland, Paula J. Soung. Acquired Rashes in the Older Child // Nelson Pediatric Symptom-Based Diagnosis. — 2018. — С. 866–896. — ISSN 978-0-323-39956-2.
- Dermoscopy of disorders of hypopigmentation : Pigment International // Department of Dermatology, Venereology and Leprosy, Government Medical College Srinagar, Jammu and Kashmir, India,, India.
- Mi Ryung Roh, Sang Ho Oh. Acquired hypopigmentation disorders, other than vitiligo // UpToDate. — 2025. — Апрель.