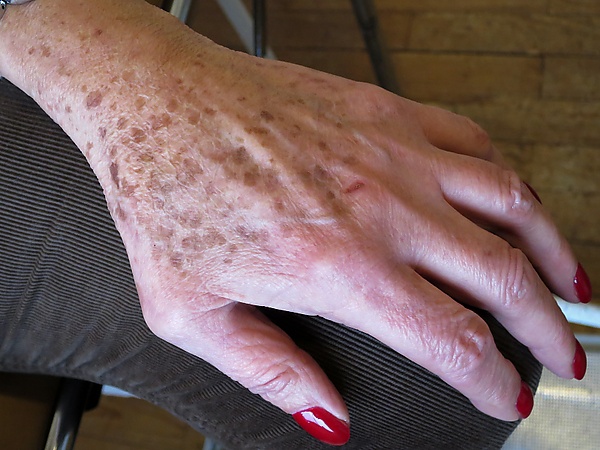
Лентиго
Ленти́го — это доброкачественное пигментное образование кожи, характеризующееся чётко очерченными пятнами коричневого или тёмно-коричневого цвета, обусловленными локальной гиперплазией меланоцитов. Отличительной чертой является линейный рост меланоцитов вдоль базальной мембраны эпидермиса, без образования многослойных структур, типичных для меланоцитарных невусов. Лентиго может развиваться на фоне хронического ультрафиолетового повреждения кожи (солнечное лентиго), возрастных изменений (сенильное лентиго), а также наблюдаться в составе ряда наследственных синдромов, таких как синдром LEOPARD или синдром Пейтца — Егерса[1][2][3].
История
Лентиго впервые было описано в 1865 году немецким дерматологом Фердинандом фон Геброй, который выделил его как самостоятельную форму пигментного поражения кожи и дифференцировал от веснушек и меланоцитарных невусов[4]. В конце XIX века Пауль Герсон Унна уточнил характерные гистологические признаки лентиго — линейное расположение меланоцитов вдоль базальной мембраны эпидермиса[5]. В 1921 году Ян Пейтц впервые описал наследственный синдром, сопровождающийся множественными лентиго и полипами желудочно-кишечного тракта, который позднее, в 1949 году, был дополнен и классифицирован Гарольдом Егерсом (синдром Пейтца — Егерса). В 1969 году Роберт Горлин и коллеги идентифицировали синдром LEOPARD, характеризующийся множественными лентиго в сочетании с системными аномалиями. В конце XX — начале XXI века были установлены молекулярно-генетические механизмы ряда лентигинозных синдромов[6][7].
Классификация
Лентиго классифицируется по клиническим и этиологическим признакам на следующие формы[3][8]:
- Простое лентиго — единичные или множественные пигментные пятна, не связанные с воздействием солнечного излучения, возникающие преимущественно в молодом возрасте;
- Солнечное лентиго (сенильное лентиго)— развивается на фоне хронического ультрафиолетового повреждения кожи, преимущественно у лиц пожилого возраста;
- Лентиго губ;
- Лентиго ногтевого ложа;
- Лентиго, возникающие после терапии псораленом в сочетании с ультрафиолетовым излучением спектра A (ПУВА-лентиго);
- Наследственные синдромальные формы — лентиго, входящее в состав таких синдромов, как синдром Пейтца — Егерса, комплекс Карнея, центрофациальный дизрафический лентигиноз и синдром LEOPARD.
Этиология
Причины развития лентиго зависят от его клинической формы. Солнечное лентиго развивается вследствие хронического воздействия ультрафиолетового излучения, которое приводит к повреждению клеток базального слоя эпидермиса и стимулирует локальное накопление меланина. Наиболее значимыми факторами риска считаются длительное пребывание на солнце без адекватной фотозащиты, частые солнечные ожоги в анамнезе, использование соляриев, а также светлый фототип кожи, предрасполагающий к фотоповреждению. Простое лентиго не связано с ультрафиолетовым воздействием, предполагается роль индивидуальных особенностей пигментной системы кожи и генетической предрасположенности[3][9].
Наследственные формы лентиго обусловлены мутациями в определённых генах и наследуются по аутосомно‑доминантному типу. При синдроме Пейтца — Егерса выявляются мутации в гене STK11, локализованном на хромосоме 19p13.3, а при LEOPARD‑синдроме — мутации в гене PTPN11, кодирующем белок‑тирозинфосфатазу SHP‑2[10][11].
Патогенез
Патогенетическая основа лентиго заключается в локальной гиперплазии меланоцитов, преимущественно расположенных вдоль базальной мембраны эпидермиса, при сохранении их упорядоченного линейного распределения и без признаков кластеризации. Такие изменения сопровождаются усиленной продукцией меланина и фокальной гиперпигментацией, видимой клинически в виде чётко очерченных пятен. При солнечном лентиго ключевым механизмом является кумулятивное воздействие длинноволнового и средневолнового ультрафиолетового излучения. Оно приводит к повреждению дезоксирибонуклеиновой кислоты (ДНК) эпидермальных клеток, в том числе меланоцитов, с накоплением соматических мутаций, активацией MAPK-пути и других пролиферативных сигнальных каскадов. Также происходит усиление экспрессии факторов роста, которые стимулируют пролиферацию меланоцитов и активность тирозиназы — ключевого фермента меланогенеза. В строме под очагами лентиго часто обнаруживаются признаки актинического эластоза, способствующие хронизации процесса[12][13].
Наследственные формы лентиго обусловлены мутациями в генах, регулирующих пролиферацию, апоптоз и метаболизм клеток. В результате в коже формируется стабильный очаг повышенной меланоцитарной активности, сопровождающийся увеличением плотности меланоцитов и усилением меланогенеза[10][14].
Эпидемиология
Распространённость лентиго зависит от его типа. Простое лентиго является самой частой формой и встречается преимущественно у молодых людей без расовой или половой предрасположенности[15]. Солнечное лентиго чаще развиваются у людей со светлой кожей. Они выявляются примерно у 90 % людей старше 60 лет и примерно у 20 % — в возрасте до 35 лет при условии интенсивного воздействия ультрафиолета. Наследственные синдромальные формы лентиго относятся к редким заболеваниям с распространённостью около 1 случая на 25 000—200 000 новорождённых[9][10].
Диагностика
Лентиго характеризуется наличием чётко очерченных, округлых или овальных пятен коричневого или тёмно-коричневого цвета размером от нескольких миллиметров до нескольких сантиметров. Поверхность кожи над этими элементами гладкая, без инфильтрации, шелушения или атрофии. При пальпации очаги безболезненны. Простое лентиго обычно представлено единичными элементами, локализующимися на туловище, конечностях, реже на слизистых оболочках, с гладким или зазубренным краем. Эти очаги стабильны по размеру, не увеличиваются со временем и склонны к спонтанному регрессу[3][9].
Солнечное лентиго возникает преимущественно на открытых участках тела (лицо, предплечья, тыльных поверхностях кистей, плечах). Количество пятен варьирует от нескольких штук до десятков. Сенильное лентиго встречается у лиц старше пятидесяти лет, проявляется множественными пятнами более крупного размера, нередко разной формы и оттенка, часто сочетается с признаками фотостарения кожи — морщинами, телеангиэктазиями, актиническим эластозом и гиперкератозами. Для ПУВА-лентиго характерно появление многочисленных мелких пятен на участках кожи, подвергавшихся длительной фотохимиотерапии[3][16].
При наследственных лентигинозных синдромах пигментные пятна множественные и имеют характерную локализацию. Они чаще всего появляются в периоральной области, на губах, слизистой оболочке полости рта, дистальных фалангах пальцев, возможны очаги на конъюнктиве и склерах. Пятна обычно мелкие, появляются в раннем детском возрасте и служат дерматологическим маркёром системных нарушений[3][17].
- Гистологическое исследование биопсийного материала кожи — выявляется умеренное утолщение эпидермиса (акантоз), удлинение эпидермальных отростков, увеличение числа меланоцитов, выстроенных равномерно вдоль базальной мембраны без формирования скоплений. В базальных кератиноцитах содержится повышенное количество меланина, в дерме — меланофаги.
- Молекулярно-генетическое исследование — проводится при подозрении на наследственные лентигинозные синдромы. Исследование ДНК позволяет выявить патогенные варианты в генах STK11, PTPN11, RAF1, BRAF.
- Дерматоскопия — визуализируются равномерное распределение коричневого пигмента, чёткие границы, регулярная меланоцитарная сеть. Признаков атипии, характерных для меланомы, не выявляется.
- Исследование кожи в свете лампы Вуда — пятна становятся более контрастными, но не флюоресцируют.
Дифференциальная диагностика
- Меланоцитарные невусы;
- Веснушки;
- Хлоазма;
- Поствоспалительная гиперпигментация;
- Плоский себорейный кератоз;
- Пигментный прогрессирующий актинический кератоз;
- Злокачественные новообразования кожи (злокачественное лентиго, поверхностно-распространяющаяся меланома).
Осложнения
Лентиго, как правило, протекает доброкачественно, но в редких случаях множественные очаги лентиго, преимущественно на фоне хронического фотоповреждения кожи, могут трансформироваться в злокачественное лентиго с последующим переходом в лентиго-меланому. В рамках наследственных лентигинозных синдромов возможны системные осложнения: при синдроме Пейтца — Егерса отмечают кишечные кровотечения, инвагинации кишечника и повышенный риск злокачественных опухолей желудочно-кишечного тракта, при LEOPARD-синдроме — гипертрофическую кардиомиопатию и нарушения ритма сердца, при комплексе Карни — развитие миксом сердца и кожи, а также эндокринные неоплазии с риском тромбоэмболических осложнений[3][21].
Лечение
Специфического лечения лентиго не существует. Применяются различные методы, направленные на устранение или уменьшение выраженности пигментных пятен. Выбор терапии определяется количеством и размерами очагов, их локализацией, типом кожи пациента и ожидаемым косметическим результатом[17].
Местная терапия основывается на длительном применении кремов и растворов с отбеливающими компонентами — гидрохиноном, азелаиновой кислотой, арбутином, койевой кислотой. Эти вещества ингибируют синтез меланина, способствуя постепенному осветлению пигментированных участков. Также применяются ретиноиды, например третиноин, которые способствуют обновлению эпидермиса, и препараты с антиоксидантами и противовоспалительными компонентами, направленные на снижение активности меланоцитов[22][23].
Для устранения пятен могут использоваться химические пилинги средней глубины с использованием трихлоруксусной, гликолевой или салициловой кислоты. Эти препараты вызывают контролируемое повреждение верхних слоёв эпидермиса, стимулируют его регенерацию и и удаление поверхностного меланина. Метод достаточно эффективен, но требует осторожности у пациентов с чувствительной или тёмной кожей из‑за риска поствоспалительной гиперпигментации или гипопигментации[17][24].
Криотерапия основана на кратковременном воздействии экстремально низкой температуры жидкого азота, что приводит к разрушению и отторжению пигментированных клеток кожи. После регенерации формируется эпидермис с меньшей выраженностью пигментации. Одним из наиболее результативных методов считается лазерная терапия. Используются различные типы лазеров (александритовый, рубиновый, неодимовый лазер на иттрий-алюминиевом гранате), работающие по принципу селективного фототермолиза. Энергия лазера поглощается меланином, разрушая пигментированные клетки с минимальным повреждением окружающих тканей[3][9].
Прогноз
Прогноз при лентиго, как правило, благоприятный, так как заболевание в большинстве случаев не влияет на продолжительность жизни и редко склонно к злокачественной трансформации. Пигментные пятна обычно сохраняются на протяжении всей жизни, не проявляя тенденции к самостоятельному исчезновению без лечебного вмешательства. В случаях солнечного и сенильного лентиго отмечается постепенное увеличение количества и размеров пятен с возрастом, что связано с кумулятивным воздействием ультрафиолетового излучения и возрастными изменениями кожи. При наследственных формах лентиго прогноз определяется не только кожными проявлениями, но и тяжестью сопутствующих системных нарушений[3][16].
Диспансерное наблюдение
Пациенты требуют регулярного диспансерного наблюдения у дерматовенеролога, кардиолога, гастроэнтеролога и генетика в связи с повышенным риском осложнений[3][16].
Профилактика
Основная профилактика лентиго заключается в защите кожи от ультрафиолетового излучения. Рекомендуется регулярное использование солнцезащитных средств с высоким фактором защиты (SPF 30 и выше), которые следует наносить на кожу за 15-30 минут до выхода на улицу и обновлять каждые 2 часа при длительном пребывании на солнце. Важно избегать длительного нахождения на открытом солнце, особенно в часы максимальной активности ультрафиолетового излучения, носить одежду, закрывающую открытые участки кожи, головные уборы и солнцезащитные очки, а также исключить посещения солярия[3][9].
Для семей с наследственными формами лентиго рекомендовано проведение медико-генетического консультирования перед планированием беременности и регулярное профилактическое наблюдение с целью раннего выявления сопутствующих системных патологий. Пациентам необходимо регулярно осматривать кожу на предмет появления новых пигментных образований и своевременно обращаться к дерматологу[10][18].
Примечания
Литература
- Лоуэлл А. Голдсмит, Стивен И. Кац, Барбара А. Джилкрест, Эми С. Паллер, Дэвид Дж. Леффель, Клаус Вольф. Дерматология Фицпатрика в клинической практике / под общ. ред. Н. Н. Потекаева, А. Н. Львова, пер. с англ. А. В. Миченко, В. А. Вороненко, Л. А. Галкина, К. Н. Германова, Д. С. Петелин. — Москва: Издательство Панфилова, 2015. — 1143 с. — ISBN 978-5-91839-060-3.
- Goorochurn R., Viennet C., Granger C., Fanian F., Varin‐Blank N., Le Roy C., Humbert P. Biological processes in solar lentigo: insights brought by experimental models // Experimental Dermatology. — 2016. — Март (т. 25, вып. 3). — С. 174–177. — ISSN 1600-0625 0906-6705, 1600-0625.
- Motegi S., Yokoyama Y., Ogino S., Yamada K., Uchiyama A., Perera B., Takeuchi Y., Ohnishi H., Ishikawa O. Pathogenesis of Multiple Lentigines in LEOPARD Syndrome with PTPN11 Gene Mutation // Acta Dermato Venereologica. — 2015. — Т. 95, вып. 8. — С. 978–984. — ISSN 0001-5555.