Болезнь Шамберга
Боле́знь Ша́мберга (прогресси́рующий пигме́нтный дермато́з Ша́мберга, прогресси́рующая пигме́нтная пу́рпура Ша́мберга) — хроническое рецидивирующее кожное заболевание, относящееся к группе пигментно-пурпурозных дерматозов. Клинически проявляется стойкой бронзово-бурой или ржаво-коричневой пигментацией кожи, возникающей в результате выхода эритроцитов из капилляров в окружающие ткани и последующего отложения гемосидерина в дерме. Заболевание обусловлено иммуновоспалительными механизмами, микроваскулитом и повышенной проницаемостью сосудистой стенки. Чаще всего поражается кожа нижних конечностей, преимущественно у мужчин. В ряде случаев наблюдается умеренный зуд. Заболевание имеет доброкачественное течение, не представляет угрозы для жизни, однако может вызывать выраженный косметический дискомфорт[1][2][3].
Общие сведения
История
Болезнь Шамберга была впервые описана американским дерматологом Дж. Ф. Шамбергом в 1901 году, наблюдавшим у 15-летнего мальчика стойкую ржаво-коричневую пигментацию кожи нижних конечностей, сочетающуюся с петехиальными элементами. Позднее было установлено, что характерный цвет кожных высыпаний обусловлен отложением гемосидерина вследствие выхода эритроцитов из сосудов в дерму. Эти наблюдения позволили отнести болезнь Шамберга к группе хронических пигментно-пурпурозных дерматозов. В дальнейшем, на основании клинических и морфологических данных, была подтверждена связь заболевания с локальным воспалением капилляров и повышенной проницаемостью сосудистой стенки[4][5].
Классификация
В зависимости от распространённости кожного процесса болезнь Шамберга может проявляться в следующих формах[1][6]:
- локализованная — высыпания ограничены одной анатомической областью, чаще голенями или стопами;
- диссеминированная — очаги пигментации и петехий распространяются на бёдра, туловище, верхние конечности и другие участки кожи.
По характеру течения заболевание подразделяется на[7][8]:
- острое течение — с единичным эпизодом высыпаний, нередко с самостоятельной регрессией;
- хроническое течение — с периодическими обострениями, длительным сохранением пигментированных очагов и склонностью к рецидивам.
Этиология
Этиология болезни Шамберга окончательно не установлена. Предполагается, что в развитии заболевания ведущую роль играют иммунные и сосудистые механизмы, а также воздействие внешних триггерных факторов. Ключевым звеном патогенеза считается повышение проницаемости капилляров, приводящее к выходу эритроцитов в дерму и последующему отложению гемосидерина[4][9].
К провоцирующим факторам относятся[9][10]:
- хроническая венозная недостаточность, варикозное расширение вен нижних конечностей и застойные явления, особенно у пожилых пациентов;
- длительное статическое положение тела, трение одежды или обуви;
- физические воздействия (переохлаждение, перегрев, интенсивные физические нагрузки);
- медикаментозные препараты, способные вызывать пурпурозные реакции, включая ацетилсалициловую кислоту, нестероидные противовоспалительные средства, ниацин, фуросемид, тиамин, пиридоксин;
- вирусные и бактериальные инфекции;
- аутоиммунные расстройства.
Патогенез
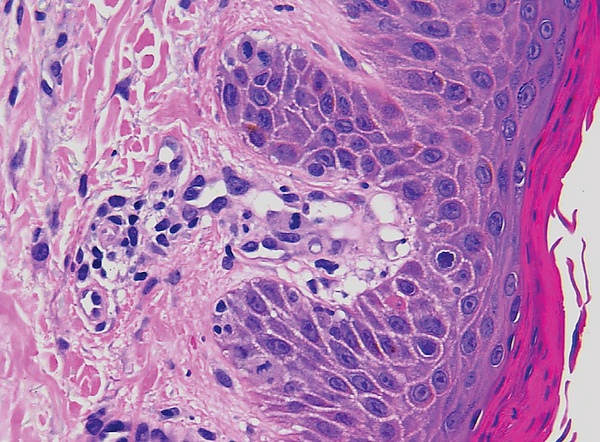
Патогенез болезни Шамберга обусловлен хроническим повреждением микроциркуляторного русла, преимущественно капилляров сосочкового слоя дермы. Основным звеном является повышение проницаемости сосудистой стенки, приводящее к выходу форменных элементов крови, прежде всего эритроцитов, в периваскулярное пространство. Это сопровождается слабовыраженным периваскулярным воспалением, представленным преимущественно лимфоцитарной инфильтрацией, без признаков некротизирующего васкулита или деструкции сосудов. Попавшие в дерму эритроциты подвергаются гемолизу с высвобождением гемоглобина, из которого выделяется железо. Железо депонируется в тканях в виде пигмента гемосидерина, придающего поражённым участкам кожи характерную буровато-коричневую или «ржавую» окраску. Гемосидерин преимущественно локализуется в макрофагах, окружающих сосуды сосочкового слоя дермы. Дополнительным патогенетическим механизмом считается локальная активация кожного иммунного ответа с участием Т-лимфоцитов и высвобождением провоспалительных цитокинов, способствующих нарушению сосудистой проницаемости и хронизации процесса[9][10].
Эпидемиология
Болезнь Шамберга является наиболее распространённой формой пигментных пурпурозных дерматозов, на её долю приходится до 50—60 % всех случаев. Общая распространённость пигментных пурпурозных дерматозов в популяции оценивается примерно в 0,18 %. Заболевание может развиваться у лиц любого возраста и расовой принадлежности, однако чаще всего выявляется у мужчин в возрасте от 20 до 50 лет. Соотношение мужчин и женщин варьирует от 3,8:1 до 5:1, что указывает на наличие выраженной половой предрасположенности[9][11].
Клиническая картина
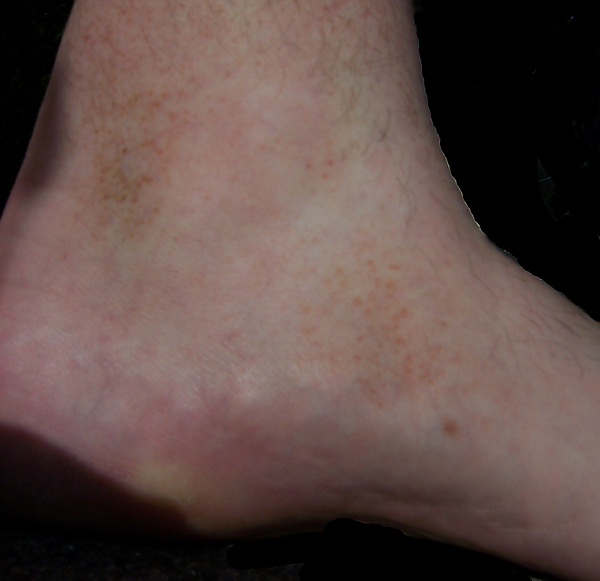
Болезнь Шамберга проявляется хроническими кожными высыпаниями, преимущественно локализованными на нижних конечностях — голенях и стопах. В отдельных случаях поражаются также бёдра, туловище, верхние конечности и шея. Начало заболевания постепенное и может остаться незамеченным. Первоначально появляются множественные мелкие пятна диаметром от 1 до 5 мм. Элементы имеют округлую, овальную или неправильную форму, располагаются изолированно либо сливаются в более крупные очаги диаметром до нескольких сантиметров[8][10].
Цвет высыпаний варьирует от ярко-красного до тёмно-бурого или ржаво-коричневого. По мере развития элементы приобретают бурый или бронзовый оттенок, который может сохраняться длительное время. Границы очагов, как правило, чёткие, но могут быть слегка размытыми. Новые петехиальные элементы нередко появляются на фоне старой пигментации, что придаёт высыпаниям многослойный характер. Поверхность кожи над очагами гладкая, без признаков инфильтрации, лихенификации или шелушения. Кожный рисунок и рельеф сохраняются. Субъективные ощущения, как правило, отсутствуют. В отдельных случаях пациенты могут жаловаться на умеренный зуд, особенно при длительном течении заболевания или его обострениях. Болезненность, жжение и другие неприятные ощущения не характерны[10][12].
Высыпания сохраняются на коже от нескольких месяцев до нескольких лет. В динамике возможно как частичное спонтанное регрессирование элементов, так и появление новых очагов. Заболевание имеет хроническое течение с рецидивами, но не сопровождается поражением внутренних органов или нарушением общего состояния[7][10].
Диагностика
Диагностика болезни Шамберга основывается на клинической картине, данных анамнеза, результатах дерматоскопии и, при необходимости, гистологического исследования. Целью обследования является подтверждение диагноза, исключение других дерматозов с пурпурозным или пигментным компонентом, а также оценка общего состояния пациента[9][10].
Дерматоскопия позволяет выявить характерные признаки: медно-красную диффузную пигментацию, красные глобулы и точки, соответствующие петехиям и экстравазации эритроцитов, бурые точки и глобулы, отражающие отложение гемосидерина, а также сетчатый сосудистый рисунок и линейные сосуды в зоне высыпаний[9][13].
Осмотр кожи в лучах лампы Вуда помогает исключить гипопигментированные и депигментированные дерматозы. При болезни Шамберга флуоресценция не выявляется[1][14].
Проба Гесса проводится для оценки капиллярной ломкости. Манжета тонометра накачивается до уровня между систолическим и диастолическим давлением и удерживается в течение 5 минут. Обнаружение более 15 петехий в области диаметром 5 см на предплечье свидетельствует о повышенной ломкости сосудистой стенки[9].
Гистологическое исследование биопсийного материала кожи показано при атипичном течении заболевания или сомнительной клинической картине. При этом выявляются периваскулярная лимфоцитарная инфильтрация с преобладанием Т-клеток, экстравазация эритроцитов, отложение гемосидерина в макрофагах сосочкового слоя дермы при отсутствии признаков некроза сосудистой стенки[9][10].
Лабораторные исследования назначаются с целью исключения других причин пурпуры и общего анализа состояния пациента. К ним относятся[9][12]:
- Общий клинический анализ крови — позволяет исключить тромбоцитопению или инфекционный процесс.
- Коагулограмма — оценка состояния системы гемостаза и исключения нарушений свёртывания крови.
- Определение времени кровотечения (проба Дьюка) — для оценки функции тромбоцитов и первичного гемостаза.
- Определение антинуклеарных антител — скрининг на системные аутоиммунные заболевания.
Дифференциальная диагностика
В дифференциальную диагностику болезни Шамберга включают следующие дерматологические и системные состояния[2][9]:
- кольцевидная телеангиэктатическая пурпура Майокки;
- лихеноидный, пурпурозный и пигментный дерматит Гужеро — Блюма;
- экзематоидная пурпура Дукаса — Капетанакиса;
- застойный дерматит;
- контактный дерматит;
- ангиодерматит пигментный и пурпурозный Фавра — Ше;
- саркома Капоши;
- Т-клеточная лимфома кожи;
- монетовидная экзема;
- цинга;
- медикаментозная пурпура;
- сенильная пурпура.
Осложнения
Болезнь Шамберга, как правило, имеет доброкачественное течение и не представляет угрозы для жизни. Однако в отдельных случаях возможны осложнения, обусловленные как самим заболеванием, так и сопутствующими факторами[9][12]:
- хроническое течение и распространение высыпаний;
- психоэмоциональный дискомфорт;
- присоединение вторичной инфекции;
- развитие Т-клеточной лимфомы кожи;
- побочные эффекты терапии глюкокортикостероидами.
Лечение
Терапия болезни Шамберга направлена на купирование симптомов и снижение выраженности высыпаний. При наличии зуда или признаков воспаления применяются топические глюкокортикостероиды слабой или средней активности, а также ингибиторы кальциневрина. Эти препараты назначаются с осторожностью и ограниченными курсами, особенно при поражении обширных участков кожи[9][10].
При неэффективности местного лечения или при диссеминированных формах заболевания могут применяться системные препараты. Пентоксифиллин оказывает ангиопротективное, противовоспалительное и иммуномодулирующее действие, снижает проницаемость сосудистой стенки и подавляет высвобождение медиаторов воспаления[9][15].
Фототерапия — узкополосная ультрафиолетовая терапия спектра B и псорален-ультрафиолетовая терапия типа A — эффективна при резистентности к другим методам лечения. В отдельных случаях используется интенсивная импульсная световая терапия, которая селективно воздействует на гемосидерин и гемоглобин в дерме. Дополнительными средствами являются антиоксиданты и ангиопротекторы, в частности аскорбиновая кислота и биофлавоноиды, способствующие снижению капиллярной проницаемости[2][9].
Поддерживающее лечение включает регулярный уход за кожей, её увлажнение, избегание механических повреждений и ношение компрессионного трикотажа[10].
Прогноз
Болезнь Шамберга характеризуется хроническим, преимущественно стабильным и медленно прогрессирующим течением. При отсутствии выраженного зуда и системных проявлений общее состояние пациентов остаётся удовлетворительным. В большинстве случаев сохраняется стойкая пигментация кожи, которая может усиливаться при рецидивах. Полная репигментация кожи отмечается редко. Несмотря на доброкачественное течение, заболевание склонно к рецидивированию, особенно при сопутствующей венозной недостаточности или других формах сосудистой патологии нижних конечностей. Прогноз в отношении жизни и трудоспособности благоприятный. Однако стойкие косметические изменения, особенно при диссеминированной форме, могут вызывать выраженный психологический дискомфорт и снижать качество жизни пациентов[9][12].
Профилактика
Специфическая профилактика болезни Шамберга не разработана. Возможно проведение неспецифических мероприятий, направленных на снижение риска возникновения и рецидивов заболевания. Регулярная умеренная физическая активность способствует улучшению микроциркуляции и укреплению сосудистой стенки. Рекомендуется избегать длительного стояния, особенно у пациентов с хронической венозной недостаточностью нижних конечностей. Пациентам следует исключить контакт с потенциальными сенсибилизирующими веществами, особенно при склонности к аллергическим реакциям, контролировать артериальное давление и другие сосудистые факторы риска. Ограничение употребления алкоголя и отказ от курения также способствуют улучшению микроциркуляции[6][9].
Примечание
Литература
- Справочник практического врача. Под. ред. Воробьёва А. И. «Медицина», 1981.
- Ekaterina A. Arkatova, Olga A. Sidorenko, Elizaveta E. Sidorenko, Ivan A. Materikin. Experience of successful use of intense pulsed light in the treatment of Shamberg patients // Russian Journal of Skin and Venereal Diseases. — 2023-12-12. — Т. 26. — С. 635–644. — ISSN 1560-9588 2412-9097, 1560-9588.
- Налётов Андрей Васильевич, Масюта Дмитрий Иванович, Чалая Любовь Феликсовна, Лянник Виктория Александровна, Якимчук Наталья Викторовна, Мацынина Наталья Ивановна, Михеева Александра Александровна. Случай болезни шамберга у ребёнка с атопическим дерматитом // Медицина: теория и практика. — 2019.
- Воронина Е. В., Харчев А. В., Абрамзон М. И., Соколова Н. Е., Жукова Л. Ю. Пурпура Шамберга у детей: варианты течения и терапии // Вопросы современной педиатрии. — 2006.
- Pranita Mohanty, Anima Hota, Kaushambi Chakraborty, Debahuti Mohapatra. Schamberg's disease; a forgotten dermatoses: A case report with review // Journal of Dr. NTR University of Health Sciences. — 2019. — Т. 8. — С. 59. — ISSN 2277-8632.
- Anna Mataczyńska, Michał Paprocki, Mateusz Dobosz, Klaudia Arciszewska, Aleksandra Padkowska, Jakub Maciej Pieniążek, Justyna Skibińska, Anna Szpernalowska. Schamberg's Disease: A Comprehensive Review // Quality in Sport. — 2024-09-24. — Т. 23. — ISSN 2450-3118.
- Dai Hyun Kim, Soo Hong Seo, Hyo Hyun Ahn, Young Chul Kye, Jae Eun Choi. Characteristics and Clinical Manifestations of Pigmented Purpuric Dermatosis // Annals of Dermatology. — 2015. — Т. 27. — С. 404. — ISSN 2005-3894 1013-9087, 2005-3894.
- Jose L. Zaldivar Fujigaki, Fatima Anjum. Schamberg Disease // StatPearls. — 2023-08-08.
- Sharquie K. E., Hussein Z. A. Schamberg’s disease: The clinical and histopathological findings in favour of stasis vasculitis // Journal of Pakistan Association of Dermatologists. — 2022. — Т. 32. — С. 478—484. — ISSN 2413-7650.
- Diana Ly-Liu, Ellen O´Riordan, Juan Pablo Meza-Budani, Domingo Ly-Pen. Schamberg Disease // International Journal of Medical Science. — 2022-08-30. — Т. 9. — С. 1–4. — ISSN 2393-9117.