Опухоль фолликулярной воронки
О́пухоль фолликуля́рной воро́нки (инверти́рующий фолликуля́рный керато́з, фолликуля́рная керато́ма, фолликуля́рная поро́ма, инфундибуло́ма, акротрихо́ма, аканто́ма, свя́занная с волосяно́й воро́нкой) — редкая доброкачественная опухоль, связанная с воронкой волосяного фолликула[2]. Относится к группе дерматозов, характеризующихся нарушениями ороговения в устьях фолликула[3]. Впервые опухоль фолликулярной воронки была описана в 1954 году Э. Б. Хельвигом. Клинически заболевание обычно проявляется в виде одиночного, медленно растущего, бессимптомного новообразования, чаще локализующегося на лице. Диагноз устанавливается на основании клинической картины и результатах гистологического исследования. Лечение хирургическое[2][3].
История
Опухоль фолликулярной воронки была впервые описана Э. Б. Хельвигом в 1954 году[3].
Этиология
Этиология опухоли фолликулярной воронки окончательно не установлена. Одни авторы рассматривают заболевание как самостоятельную доброкачественную опухоль, происходящую из эпителия инфундибулярной части волосяного фолликула, другие относят к вариантам себорейного кератоза. Развитие опухоли может быть связано с хронической травмой или актиническим повреждением кожи[3][4].
Патогенез
В основе патогенеза лежит пролиферация эпителия интраэпидермальной части волосяного фолликула. Процесс сопровождается нарушением ороговения в устьях фолликула[3].
Вместе с тем некоторыми авторами предполагается, что ключевую роль в морфогенезе играет не столько активное деление клеток, сколько процессы «старения» и нарушения дифференцировки. Клеточное «старение», вероятно связанное с активацией генов-супрессоров, сопровождается необратимой задержкой деления и может служить защитным механизмом, предотвращающим малигнизацию опухоли[5].
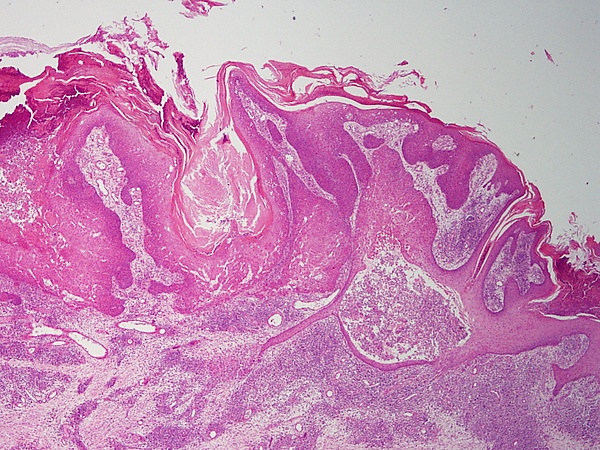
Гистологически опухоль состоит из кератиноцитов (базалоидоподобных и плоскоэпителиальных клеток) различной степени дифференцировки, образующих эпителиальные тяжи с признаками очаговой и диффузной кератинизации. В большинстве случаев эпителиальные тяжи сливаются между собой в крупные комплексы. Во всех случаях отмечается связь пролифератов с эпидермисом и/или эпителием воронки волосяного фолликула. Экзофитный компонент выражен слабо, рост преимущественно внутридермально[3][5].
Характерной гистологической особенностью опухоли фолликулярной воронки является мелкоочаговая кератинизация в виде «завихрений». Это обычно небольшие овальные или округлые скопления концентрически сгруппированных эпителиоцитов, которые уплощаются по направлению к центру и содержат кератин. Помимо очаговой, может наблюдаться диффузная кератинизация, проявляющаяся гиперкератозом и паракератозом, а также воронкообразным погружением кератиновых масс в виде пробок. Могут встречаться единичные мелкие роговые кисты[3][6].
Опухолевые клетки, как правило, мономорфны, без выраженной цитологической атипии; митотические фигуры редки. Иногда отмечается фокальная реактивная атипия ядер. Цитоплазма кератиноцитов часто содержит гликоген. В отдельных случаях описывается периферическое палисадообразное расположение ядер. Вокруг основания опухоли может выявляться сеть эластических волокон, что считается характерным признаком и помогает в дифференциальной диагностике с другими доброкачественными фолликулярными опухолями[7].
В строме дермы вокруг эпителиальных комплексов нередко определяется воспалительный инфильтрат, представленный лимфоцитами, гистиоцитами и примесью плазматических клеток. Дополнительно могут выявляться неправильно сформированные волосяные стержни, слизистые участки с губчатой структурой, очаговая пигментация меланином и другие вторичные морфологические изменения, обусловливающие вариабельность гистологической картины[3].
Выделяют несколько гистологических вариантов опухоли фолликулярной воронки — папилломатозный, кератоакантомный, солидный и кистозный, а также их сочетания[3].
Эпидемиология
Опухоль фолликулярной воронки составляет примерно 1—1, 4 % всех эпителиальных новообразований кожи. Некоторые авторы отмечают преобладание заболевания среди мужчин среднего и пожилого возраста, другие — более частое выявление у женщин. Чаще всего новообразование диагностируется у взрослых в возрасте 23—60 лет, реже — у молодых или пожилых пациентов[3].
Диагностика
Диагноз устанавливается на основании клинической картины и результатах гистологического исследования[2].
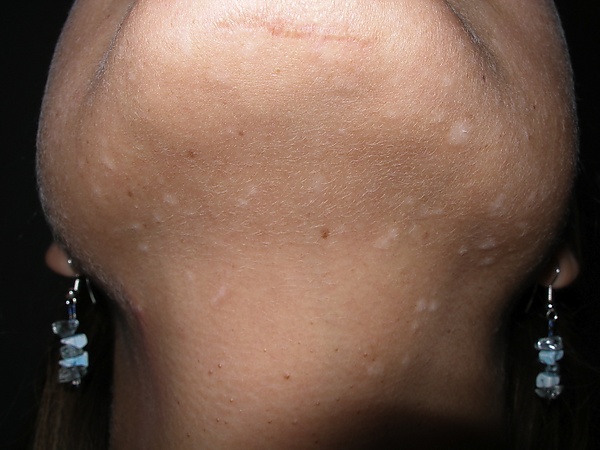
Клинические проявления заболевания вариабельны, однако в большинстве случаев оно характеризуется появлением папулы или узла плотной консистенции диаметром от 0,3 до 1,5 см. Поверхность новообразования может быть гладкой или слегка ороговевшей или кератотической; в ряде случаев в центральной части отмечается углубление с плотно фиксированной чешуйкой, а по периферии — эритематозная воспалительная кайма. Окраска варьируется от телесной и серовато-розовой до гипо- или гиперпигментированной[3][4].
Наиболее часто новообразование локализуется на коже лица (щёки, верхняя губа), реже — на волосистой части головы, шее и верхней части туловища. В отдельных случаях возможны атипичные локализации, включая кожу промежности и наружных половых органов; при хронической травматизации в этих зонах новообразование может приобретать папиллярную поверхность и склонность к кровоточивости[3][7].
Множественные новообразования встречаются редко и преимущественно описаны у пациентов молодого возраста; в таких случаях они могут проявляться в виде пятен, папул или вдавленных образований, напоминающих рубцы, число которых варьируется от нескольких десятков до более чем ста. Как правило, поражения у одного пациента мономорфны[7].
Рост новообразования обычно медленный, субъективные симптомы отсутствуют. В редких случаях опухоль фолликулярной воронки может изъязвляться, напоминая клинически язвенный базальноклеточный рак кожи[3].
- Гистологическое исследование поражённых участков кожи[3].
- Дерматоскопия — в центральной части опухоли может выявляться очаг кератоза, окружённый радиально расположенными сосудами по типу шпилек для волос. Реже может выявляться желтовато-белый, аморфный центр опухоли, окружённый по периферии сосудами и единичными молочно-красного цвета глобулами[5].
Дифференциальная диагностика
Дифференциальную диагностику опухоли фолликулярной воронки следует проводить со следующими заболеваниями:
- базальноклеточный рак кожи;
- кератопапиллома[2];
- трихолеммома;
- базалоидная фолликулярная гамартома[4];
- себорейный кератоз;
- актинический кератоз;
- кератоакантома;
- трихобазалиома;
- эккринная порома;
- обыкновенные бородавки;
- бородавчатая дискератома;
- нодулярный плоскоклеточный рак кожи[3].
Лечение
Лечение опухоли фолликулярной воронки заключается в радикальном удалении опухоли путём хирургического иссечения, электроэксцизии, криодеструкции и лазеродеструкции[2].
Прогноз
Прогноз благоприятный.
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Специфических мер профилактики не разработано.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |