Гранулёма лица
Гранулёма лица́ (лат. granuloma faciale; эозинофи́льная гранулёма лица́, эозинофи́льная гранулёма ко́жи, доброка́чественная гранулёма лица́, гранулёма лица́ с эозинофили́ей) — редкий хронический дерматоз, характеризующийся развитием одиночных или множественных папул, бляшек и узлов, преимущественно локализующихся на коже лица. Заболевание относится к доброкачественным воспалительным поражениям кожи и не склонно к системному распространению или злокачественной трансформации. Гранулёма лица встречается у лиц обоих полов и различных возрастных групп, однако наиболее часто выявляется у мужчин среднего возраста. Клиническое течение медленное и длительное, с постепенным увеличением элементов и склонностью к рецидивированию. Заболевание проявляется плотными, чётко очерченными очагами красно-коричневого или буровато-фиолетового цвета с гладкой поверхностью, выраженным фолликулярным рисунком и телеангиэктазиями. Несмотря на отсутствие субъективных ощущений у большинства пациентов, косметический дефект часто становится причиной обращения за медицинской помощью[1][2].
История
История изучения гранулёмы лица начинается в середине XX века. Впервые заболевание было описано в 1951 году К. Пфлегером и С. Тарпейнером. В 1952 году Х. Пинкус выделил гранулёму лица в самостоятельную нозологическую форму, что позволило рассматривать её как отдельное клинико-морфологическое заболевание кожи[1].
Этиология
Этиология гранулёмы лица окончательно не установлена. Заболевание рассматривается как редкий дерматоз неясной природы, развитие которого связывают с воздействием ряда внешних и иммунологических факторов. Обсуждается роль инсоляции, поскольку очаги поражения чаще локализуются на открытых участках кожи и могут темнеть под воздействием ультрафиолетового излучения[3]. Предполагается участие травмы кожи, аллергических реакций и иммунных нарушений. Отмечается возможная связь заболевания с реакциями гиперчувствительности, в том числе иммунокомплексного типа. В качестве потенциальных провоцирующих факторов также рассматриваются инфекционные агенты и физические воздействия, включая лучевую терапию и хроническое раздражение кожи[4]. Несмотря на наличие сосудистых изменений, гранулёма лица не относится к системным васкулитам и не сопровождается поражением внутренних органов[1][5].
Патогенез
Гранулёма лица рассматривается как форма локализованного воспалительного поражения кожи, связанного с иммунноопосредованным повреждением мелких сосудов дермы. Предполагается, что ведущую роль в развитии заболевания играет иммунокомплексный механизм, сходный с феноменом Артюса, при котором мишенью становятся поверхностные сосуды и периваскулярная ткань[5].
В очагах поражения выявляется выраженный воспалительный инфильтрат с преобладанием эозинофилов, лимфоцитов, гистиоцитов и плазматических клеток. Характерным является развитие лейкоцитокластического васкулита, сопровождающегося повреждением сосудистой стенки и экстравазацией эритроцитов, что приводит к отложению гемосидерина в дерме. Некротизирующий васкулит при этом развивается редко, что отличает гранулёму лица от системных форм васкулитов[1][5].
Иммуногистохимические исследования свидетельствуют о преобладании CD4+Т-лимфоцитов в составе воспалительного инфильтрата. Предполагается участие интерферона-гамма, индуцирующего экспрессию молекул адгезии и способствующего миграции воспалительных клеток. При этом базальные кератиноциты, как правило, не экспрессируют ICAM-1, что ограничивает распространение воспалительного процесса в эпидермис и приводит к формированию характерной зоны Гренца. Существенную роль в патогенезе играют эозинофилы. Их миграция в кожу обусловлена действием хемокинов и медиаторов воспаления, включая эотаксин, интерлейкин-5, фактор активации тромбоцитов и компоненты комплемента. Эозинофилы обладают способностью выделять цитотоксические гранулы, активные формы кислорода и провоспалительные цитокины, поддерживая хроническое воспаление. В отдельных случаях в очагах выявляются кристаллы Шарко — Лейдена, отражающие дегрануляцию и распад эозинофилов[4][6].
Дополнительным подтверждением иммунного механизма заболевания служит выявление периваскулярных отложений иммуноглобулинов IgG, IgA, IgM и компонентов комплемента, что указывает на участие классического пути активации комплемента. Также описано увеличение количества IgG4-позитивных плазматических клеток, однако их патогенетическое значение остаётся неясным[4][6].
Эпидемиология
Точные показатели распространённости и заболеваемости гранулёмы лица не установлены. Заболевание относится к редким дерматозам. Гранулёма лица выявляется преимущественно у лиц среднего возраста. Средний возраст манифестации составляет около 50—55 лет, при этом описаны случаи заболевания в более широком возрастном диапазоне — от молодого до пожилого возраста. Заболевание значительно чаще встречается у мужчин, чем у женщин, с соотношением примерно 1,5—2:1. Наиболее часто гранулёма лица диагностируется у лиц европеоидной расы, однако может встречаться у пациентов любого этнического происхождения. Заболевание крайне редко наблюдается в детском возрасте[3][7].
Диагностика
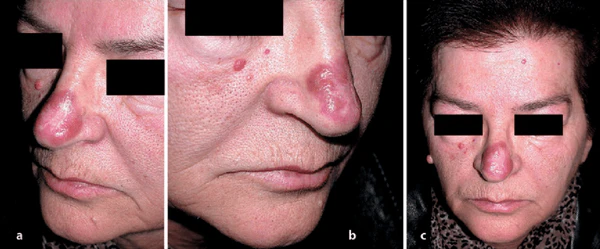
Клиническая картина гранулёмы лица характеризуется появлением одиночных или множественных папул, узлов либо слабоинфильтрированных бляшек красно-коричневого, буровато-красного, синюшного или багрового оттенка. Элементы, как правило, имеют чёткие границы, округлую или неправильную форму и слегка возвышаются над уровнем кожи. Поверхность очагов гладкая, блестящая, с сохранённым фолликулярным рисунком, нередко с выраженными телеангиэктазиями и расширенными фолликулярными устьями, что придаёт коже «пористый» вид[3]. Размеры элементов варьируют от нескольких миллиметров до нескольких сантиметров. Консистенция мягкая или умеренно плотная, пальпация безболезненна. В большинстве случаев субъективные ощущения отсутствуют, однако некоторые пациенты отмечают жжение, зуд или чувство покалывания в области поражения[1][2].
Высыпания локализуются преимущественно на коже лица, чаще в области носа, щёк, лба, подбородка и ушных раковин. Реже описывается поражение волосистой части головы, туловища и конечностей. В единичных случаях возможно вовлечение слизистой оболочки полости рта и верхних дыхательных путей. При поражениях кожи вне области лица заболевание рассматривается как экстрафациальная форма гранулёмы лица[1][2].
Течение заболевания хроническое и медленно прогрессирующее. Очаги сохраняются в течение длительного времени, склонны к увеличению в размерах и появлению новых элементов. Самопроизвольное разрешение наблюдается крайне редко. Заболевание носит доброкачественный характер, не сопровождается системными проявлениями и не приводит к поражению внутренних органов[3][8].
Лабораторная диагностика при гранулёме лица проводится преимущественно с целью подтверждения диагноза, исключения системных заболеваний и проведения дифференциальной диагностики. Специфических лабораторных показателей, характерных исключительно для гранулёмы лица, не существует. Клинический анализ крови, как правило, не выявляет выраженных отклонений. В отдельных случаях может определяться умеренная эозинофилия, что отражает участие эозинофильного компонента в воспалительном инфильтрате[5].
Ключевым лабораторным методом подтверждения диагноза является гистологическое исследование биопсийного материала кожи. В препаратах выявляется плотный полиморфноклеточный воспалительный инфильтрат, располагающийся преимущественно в верхних отделах дермы. Характерной морфологической особенностью является наличие зоны неизменённого коллагена между эпидермисом и воспалительным инфильтратом, так называемой зоны Гренца. Инфильтрат представлен лимфоцитами, гистиоцитами, плазматическими клетками, эозинофилами и нейтрофилами[2]. Часто обнаруживаются признаки лейкоцитокластического васкулита, экстравазация эритроцитов и отложения гемосидерина[3]. В более поздних стадиях заболевания выявляются признаки фиброза дермы и пролиферации фибробластов. Электронно-микроскопическое исследование может выявлять выраженный эозинофильный инфильтрат с кристаллами Шарко — Лейдена и многочисленными гистиоцитами, наполненными лизосомальными везикулами[1].
Дерматоскопическое исследование является важным неинвазивным методом оценки. Для гранулёмы лица характерно выявление линейных и ветвящихся сосудов, выраженных фолликулярных отверстий, белесоватых или желтовато-коричневых участков, а также фона в виде желтовато-бурого или красновато-коричневого окрашивания. Нередко определяются коричневые точки и глобулы, соответствующие отложениям гемосидерина. Применение контактной дерматоскопии с иммерсионной жидкостью способствует более чёткой визуализации указанных признаков. Отражательная конфокальная микроскопия позволяет выявлять структуры в дерме, соответствующие плотному воспалительному инфильтрату, а также участки, связанные с отложениями гемосидерина и сосудистыми изменениями[9].
Ультразвуковое исследование кожи высокого разрешения выявляет гипоэхогенные, неоднородные, плохо отграниченные участки в дерме и гиподерме с признаками усиленной васкуляризации. Часто определяется субэпидермальная гипоэхогенная полоса, соответствующая зоне Гренца. При допплеровском картировании может регистрироваться усиленный кровоток в зоне поражения[10].
Окончательное подтверждение диагноза основывается на совокупности клинических данных, дерматоскопической картины и результатов гистологического исследования, которое является основным методом верификации гранулёмы лица[5].
Дифференциальная диагностика
Дифференциальную диагностику гранулёмы лица необходимо проводить со следующими заболеваниями[2][3][5]:
- эритема возвышающаяся стойкая;
- саркоидоз;
- дискоидная красная волчанка;
- полиморфный фотодерматоз;
- лимфоцитарная инфильтрация Джесснера — Канофа;
- доброкачественная лимфоплазия кожи[1];
- кожная лимфома;
- грибовидный микоз;
- реакция на укус насекомого;
- фиксированная лекарственная эритема;
- гранулёматозная розацеа;
- микобактериальные инфекции;
- базальноклеточный рак кожи;
- фиксированная токсикодермия;
- кольцевидная гранулёма;
- ювенильная ксантогранулёма;
- мастоцитома;
- лангергансоклеточный гистиоцитоз;
- IgG4-ассоциированное заболевание[11];
- сифилис[12];
- туберкулёз кожи[12];
- саркома[12].
Осложнения
Осложнения гранулёмы лица носят преимущественно местный характер. Наиболее частым последствием является стойкий косметический дефект, особенно при локализации очагов в области носа, щёк и лба. При длительном течении возможно формирование телеангиэктазий, участков атрофии кожи, поствоспалительной гиперпигментации и рубцовых изменений. Повторные лечебные вмешательства, включая инъекционные методы, криодеструкцию и лазерное воздействие, могут приводить к истончению кожи, нарушению её пигментации и формированию атрофических изменений. В редких случаях при изъязвлении элементов возможно вторичное инфицирование. Системных осложнений, вовлечения внутренних органов и злокачественной трансформации не отмечается[5].
Лечение
Лечение гранулёмы лица включает медикаментозные, хирургические и физиотерапевтические методы и направлено на уменьшение выраженности воспалительных изменений, стабилизацию процесса и коррекцию косметического дефекта. Заболевание характеризуется хроническим течением и часто устойчивостью к терапии, что обусловливает необходимость индивидуального подбора лечебной тактики[2].
В клинической практике применяются системные лекарственные средства, среди которых описаны глюкокортикоиды, дапсон, колхицин, изониазид, противомалярийные препараты, клофазимин и тестостерон. Наиболее часто в качестве системной терапии используются глюкокортикоиды и дапсон. Дапсон обладает противовоспалительным действием, которое связывают с подавлением активности нейтрофилов и снижением выраженности воспалительной реакции. Эффективность системной терапии варьирует, при этом после её отмены часто наблюдаются рецидивы заболевания[2][5].
Для наружного лечения применяются топические глюкокортикоиды и ингибиторы кальциневрина. Наиболее широко используется такролимус в форме мази, который рассматривается как один из препаратов первой линии. Его применение способствует уменьшению воспалительной инфильтрации и выраженности сосудистых изменений. Терапевтический эффект развивается постепенно и может требовать длительного курса. В отдельных случаях описано применение топического дапсона в виде 5 % геля с положительным клиническим эффектом[2][5].
Применяются внутриочаговые инъекции глюкокортикоидов, в частности триамцинолона, как в виде монотерапии, так и в сочетании с другими методами. Отмечена возможность комбинирования инъекционной терапии с криодеструкцией для повышения эффективности лечения. Физические и хирургические методы используются преимущественно при резистентных формах заболевания. Описано применение криотерапии, хирургического иссечения, фототерапии, а также лазерных методик. Среди лазерных методов лечения используются диодный, аргоновый и углекислотный лазеры. Положительные результаты отмечены также при применении импульсного лазера на красителях, а также калий-титанил-фосфатного лазера. Эффективность лазерного лечения зависит от глубины поражения и морфологических особенностей очага, при этом требуется проведение нескольких сеансов. Хирургическое иссечение применяется ограниченно, преимущественно при локализованных формах, в связи с риском рецидива и формирования рубцовых изменений[2][5].
Описаны отдельные случаи применения фотохимиотерапии и дермабразии. Однако ни один из существующих методов не обеспечивает стойкой ремиссии, а заболевание часто рецидивирует после прекращения лечения[3][5].
Прогноз
Гранулёма лица характеризуется доброкачественным, но хроническим течением. Заболевание развивается медленно, элементы сохраняются на протяжении длительного времени и часто имеют склонность к рецидивированию. Самопроизвольное разрешение наблюдается редко. Чаще отмечается персистирующее течение с периодами относительной стабилизации и последующего прогрессирования. После прекращения терапии, особенно при использовании поверхностных методов лечения, рецидивы развиваются у значительной части пациентов. Несмотря на упорный характер течения, заболевание не сопровождается системными проявлениями, не связано с поражением внутренних органов и не склонно к злокачественной трансформации. Прогноз для жизни благоприятный, однако выраженность косметического дефекта и склонность к рецидивам часто требуют длительного наблюдения и повторных курсов лечения[1].
Диспансерное наблюдение
Пациенты с гранулёмой лица подлежат диспансерному наблюдению у дерматовенеролога. Частота осмотров определяется характером течения заболевания, активностью процесса и проводимой терапией. Диспансерное наблюдение направлено на оценку динамики кожных проявлений, своевременное выявление рецидивов и контроль возможных нежелательных эффектов лечения. При атипичном течении заболевания, резистентности к проводимой терапии или появлении сомнительных клинических признаков показано повторное патолого-анатомическое исследование для исключения других дерматозов. Ведение пациентов носит длительный характер и требует индивидуального подбора тактики лечения с учётом выраженности косметического дефекта и влияния заболевания на качество жизни[5].
Профилактика
Специфические меры профилактики гранулёмы лица не разработаны, поскольку этиология заболевания до конца не установлена. Существенное значение имеет информирование пациента о хроническом характере процесса и склонности заболевания к рецидивированию. Рекомендуется избегать травматизации кожи, избыточного ультрафиолетового облучения, а также самостоятельного применения наружных средств без назначения врача. Пациентам следует разъяснять необходимость соблюдения назначенного лечения и отказа от бесконтрольного применения топических глюкокортикоидов, способных усугублять сосудистые изменения и вызывать атрофию кожи. При наличии выраженного косметического дефекта возможно использование косметических средств[5].