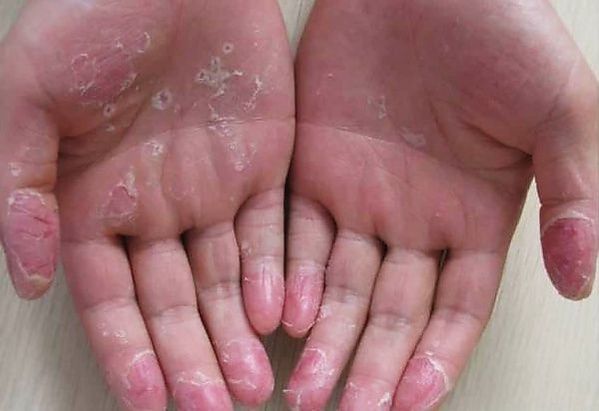
Эксфолиативный кератолиз
Эксфолиати́вный керато́лиз (фока́льная ладо́нная десквама́ция, сухо́й пласти́нчатый дисгидро́з, рецидиви́рующая ладо́нная десквама́ция, лат. keratolysis exfoliativa, dyshidrosis lamellosa sicca) — дерматоз, характеризующийся шелушением кожи ладоней, ладонных поверхностей пальцев и, реже, подошв. На поражённых участках кожи могут образовываться поверхностные пузырьки, заполненные воздухом, без признаков воспаления, которые быстро разрываются и приводят к отслаиванию эпидермиса. Заболевание чаще встречается у детей и подростков. Диагноз ставится на основании анамнеза и клинической картины. Эксфолиативный кератолиз часто самостоятельно купируется через 1—3 недели и не требует специфических методов лечения[1].
История
Эксфолиативный кератолиз был впервые описан в 1903 г. в диссертации Огюста Антонио-Леона Карайона «Desquamation estivale en aires des mains», название которой переводится как «летнее шелушение в области рук»[1].
Этиология
Точная причина эксфолиативного кератолиза неизвестна[2]. Заболевание рассматривается как многофакторное состояние, развитие которого связано с воздействием различных провоцирующих факторов[3][4]:
- механическое трение и частый контакт кожи с водов;
- воздействие антибактериального мыла, моющих средств, растворителей и других химических веществ, способных нарушать барьерную функцию кожи;
- недостаточная гигиена рук и ног;
- повышенное потоотделение, особенно в условиях жаркого климата;
- воздействие солёной воды;
- сухость кожи;
- стресс, который может способствовать возникновению или усугублению симптомов;
- аллергические реакции на пищевые продукты;
- загрязнение воздуха и другие внешние факторы.
Описаны семейные случаи эксфолиативного кератолиза[3].
Патогенез
Эксфолиативный кератолиз характеризуется поверхностным нарушением процессов ороговения кожи[3].
В норме кератиноциты рогового слоя соединены между собой с помощью корнеодесмосом — белковых структур, обеспечивающих прочность и целостность эпидермиса. В ходе физиологического процесса десквамации корнеодесмосомы постепенно разрушаются, что приводит к равномерному отшелушиванию клеток и поддержанию постоянной толщины рогового слоя. При эксфолиативном кератолизе предполагается преждевременное разрушение корнеодесмосом, в результате чего нарушается сцепление корнеоцитов и возникает поверхностное шелушение кожи. Исследования показали, что заболевание может быть связано с дисбалансом активности ферментов, участвующих в регуляции десквамации, особенно на коже ладоней[3].
Рассматривается возможная роль нарушений в системе десквамационных протеаз и ингибиторов, включая ингибитор секреторной лейкоцитарной протеазы, альфа-2-макроглобулин-1, сульфат холестерина и ионы цинка. Однако точный механизм развития эксфолиативного кератолиза остаётся неустановленным и требует дальнейших исследований[3].
При эксфолиативном кератолизе выявляется расщепление и частичная деградация корнеодесмосом в роговом слое эпидермиса[2].
Эпидемиология
Эксфолиативный кератолиз чаще встречается у детей и подростков, реже — у взрослых. Заболевание чаще всего встречается в летние месяцы[1].
Диагностика
Диагноз ставится на основании анамнеза и клинической картины.
Эксфолиативный кератолиз, как правило, имеет хроническое рецидивирующее течение с чередованием периодов обострения и ремиссии. Заболевание преимущественно поражает ладони, ладонные поверхности пальцев, кончики пальцев и подошвы, реже распространяется на боковые поверхности пальцев[1]. Высыпания всегда располагаются симметрично[3].
Начальным проявлением чаще всего является появление одного или нескольких поверхностных невоспалительных пузырьков диаметром от 2 до 10 мм, заполненных воздухом и не содержащих жидкости[1]. В ряде случаев заболевание может начинаться непосредственно с очагового шелушения кожи без предшествующего образования пузырей[3]. Субъективные ощущения обычно отсутствуют, однако иногда отмечаются лёгкий зуд, жжение или болезненность перед появлением элементов[4].
Тонкая покрышка пузырьков быстро разрывается, после чего формируются поверхностные сухие эрозии или участки слущивания эпидермиса розовато-красного цвета. По периферии очагов образуются отслаивающиеся чешуйки, которые постепенно распространяются и могут сливаться между собой, формируя крупные округлые, сетчатые или кольцевидные очаги шелушения, нередко напоминающие кружева. В некоторых случаях процесс выявляется только на кончиках пальцев, но иногда среднепластинчатое шелушение наблюдается практически по всей поверхности ладоней и подошв, изредка выходя и на боковые поверхности пальцев[1][3].
Обнажённые участки кожи утрачивают защитную барьерную функцию, становятся сухими, покрываются мелкими морщинками и трещинами. На кончиках пальцев иногда формируются глубокие болезненные трещины; кожа может становиться плотной и менее чувствительной, а процесс заживления в таких случаях занимает от одной до трёх недель[3].
Заболевание чаще обостряется в тёплое время года и нередко ассоциируется с повышенным потоотделением ладоней. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа[3].
- Микроскопическое исследование соскоба кожи с гидроксидом калия для исключения грибковой инфекции[2].
- Гистологическое исследование поражённых участков кожи[2].
- Электронная микроскопия — выявляются наполненные воздухом пузыри в виде расщепления в пределах рогового слоя эпидермиса, паракератоз с истончением зернистого слоя; при этом признаки воспалительного процесса не выявляются[1].
- Аппликационный тест — применяется для исключения аллергической природы заболевания[2].
Не применяются.
Дифференциальная диагностика
Дифференциальная диагностика эксфолиативного кератолиза проводится со следующими заболеваниями:
- дисгидротическая экзема;
- синдром акрального шелушения кожи;
- ладонно-подошвенный псориаз;
- зимняя кератолитическая эритема;
- аллергический дерматит;
- контактный дерматит;
- локализованный простой буллёзный эпидермолиз;
- болезнь Оудтсхорна;
- шелушение кожи ладоней и подошв вследствие приёма лекарственных препаратов[1];
- ограниченный ладонно-подошвенный гипокератоз;
- ладонно-подошвенная кератодермия[3];
- дерматомикоз ладоней и подошв[5].
Осложнения
Из-за нарушения целостности кожного покрова возможно присоединение вторичной бактериальной инфекции[3].
Возможно развитие осложнений при лечении эксфолиативного кератолиза ПУВА-терапией: покраснение кожи вплоть образования пузырей, зуд, головная боль, головокружение, учащённое сердцебиение и слабость[3].
Лечение
Эксфолиативный кератолиз является, как правило, самоограничивающимся заболеванием, и у большинства пациентов проходит самостоятельно в течение 1—3 недель. Специфической терапии не требуется[3].
Лечение заболевания направлено на устранение симптомов и усугубляющих факторов. И может включать[3]:
- применение кератолитических и увлажняющих средств, например, кремов с мочевиной, молочной кислотой, лактатом аммония или салициловой кислотой;
- при тяжёлых случаях возможно применение ПУВА-терапии.
Рекомендуется избегать механического и химического раздражения рук[3].
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином[3].
Прогноз
Прогноз при эксфолиативном кератолизе благоприятный. Симптомы заболевания могут пройти самостоятельно через 1—3 недели или после прекращения контакта с провоцирующим фактором. Однако через несколько недель возможен рецидив заболевания[3].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Для снижения риска развития эксфолиативного кератолиза рекомендуется[3]:
- избегать воздействия веществ и факторов, способствующих шелушению кожи, включая растворители, антибактериальное мыло, а также раздражающие ткани;
- соблюдать гигиену рук и ног с частой стрижкой ногтей, что помогает предотвратить вторичное инфицирование;
- использовать защитные перчатки при работе с химическими веществами или другими раздражителями;
- регулярно увлажнять кожу рук, предпочтительно средствами с мочевиной, молочной кислотой или силиконовыми компонентами, для поддержания барьерной функции кожи и предотвращения сухости.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |