Бородавчатая дискератома
Борода́вчатая дискерато́ма (изоли́рованный фолликуля́рный дискерато́з, дискератоти́ческий ста́рческий керато́з, акросиринго́ма, дискерато́ма сегреги́рующая) — редко встречающаяся доброкачественная гиперкератотическая бородавчатая опухоль[1]. Клинически проявляется одиночной, бессимптомной папулой или узелком телесного или красно-коричневого цвета с пупковидным вдавлением и гиперкератозом в центре. Чаще всего поражается волосистая часть головы, лицо и шея[2]. Иногда могут наблюдаться множественные очаги поражения. Диагноз устанавливается на основании клинической картины и данных гистологического исследования. Лечение бородавчатой дискератомы — хирургическое удаление образования[1].
История
Впервые бородавчатую дискератому описал в 1939 году Г. Монтгомери. В 1953 году аналогическое образование описал Л. В. Акерман и расценил его как сосочковую сирингоцистаденому. В 1954 году А. К. Аллен и Е. Б. Хельвиг сообщили об аналогичной опухоли, которую расценили как изолированный фолликулярный дискератоз. В 1956 году Ф. Дж. Шимански доказал, что изолированный фолликулярный дискератоз является самостоятельным новообразованием и отличается от болезни Дарье и сосочковой сирингоцистоаденомы. В 1957 году Ф. Дж. Шимански предложил назвать эту опухоль бородавчатой дискератомой[1].
Этиология
Этиология бородавчатой дискератомы окончательно не установлена. Заболевание рассматривается как спорадическое, не связанное с наследственными синдромами. Большинство авторов относят бородавчатую дискератому к опухолям придатков кожи с предполагаемым фолликулярным происхождением[3].
Несмотря на название, связь бородавчатой дискератомы с инфекцией вируса папилломы человека не доказана. Молекулярно-биологические исследования с использованием полимеразной цепной реакции не выявили ДНК вируса папилломы человека в очагах поражения. В качестве возможных предрасполагающих факторов обсуждаются ультрафиолетовое излучение, химические канцерогены, курение, аутоиммунные процессы и механическая травматизация. Поражения слизистой оболочки полости рта связывают с хронической травмой, употреблением табака и плохо подобранными зубными протезами. Описаны редкие случаи развития бородавчатой дискератомы у пациентов с терминальной стадией почечной недостаточности, а также на фоне терапии ингибиторами BRAF[3][4].
Патогенез
Патогенез бородавчатой дискератомы до конца не изучен. Заболевание рассматривается как локальная аномалия дифференцировки и межклеточной адгезии эпителия. При иммуногистохимическом анализе в опухолевых клетках выявляется экспрессия цитокератинов 7, 17, 1 и 10, что соответствует фолликулярной дифференцировке и подтверждает связь новообразования с сально-волосяным аппаратом[3].
По данным иммуногистохимических исследований, в опухолевых клетках отсутствует экспрессия SERCA2, белкового продукта гена ATP2A2, что позволяет предположить роль приобретённых мутаций гена ATP2A2 в развитии заболевания. Однако генетические исследования бородавчатой дискератомы на наличие мутаций ATP2A2 остаются ограниченными[3][5]. Ультраструктурные исследования выявляют дефекты десмосомо-тонофиламентных комплексов, приводящие к акантолизу и преждевременной кератинизации эпителиальных клеток[6].
Бородавчатая дискератома слизистой оболочки может быть связана с эктопией сальных желёз[3].
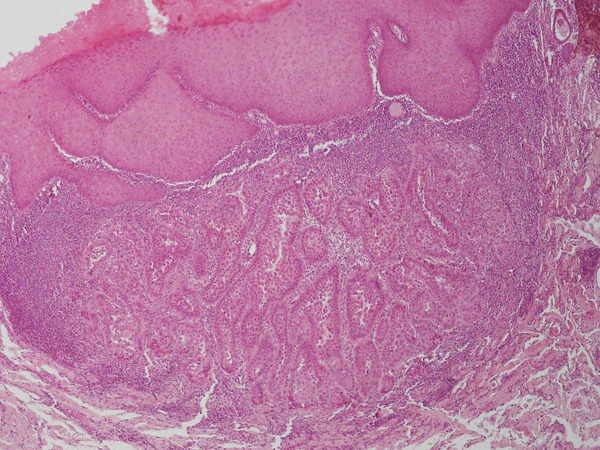
Гистологически выявляется чётко очерченное эпителиальное поражение доброкачественного характера, представленное пролиферацией плоского эпителия. В эпидермисе над опухолью отмечается дискератоз в виде небольших групп клеток, претерпевающих далеко зашедшую дистрофию и некробиоз. Клетки подвергаются акантолизу и представляются нередко в виде гомогенных, интенсивно окрашенных шаров. Подобные клетки идентичны клеткам в виде «зёрен», наблюдающимся при болезни Дарье. Под эпидермисом, образующим небольшие акантотические разрастания с выраженным гиперкератозом, располагается одна крупная или несколько мелких полостей, нередко щелевидной или неправильной формы. В просвете полостей определяется множество тонких ветвящихся сосочков, образованных рыхлой соединительнотканной стромой и выстланных одним слоем кубических эпителиальных клеток с гиперхромными ядрами. Полости с сосочками находятся в глубоких слоях дермы. В этих полостях определяется бледно окрашивающееся содержимое, в котором встречаются слущенные эпителиальные клетки с пикнотичными ядрами. В глубоких отделах опухоли обнаруживаются железистые образования или солидные комплексы, состоящие из более крупных клеток с базофильной цитоплазмой и тёмно окрашивающимися ядрами[1].
При подногтевой локализации обнаруживается кратерообразное углубление в области матрикса и ногтевого ложа с выраженным папилломатозом у основания, глубокими эпителиальными выростами, очагами акантоза, дискератоза и неровными супрабазальными расщелинами[3].
Эпидемиология
Диагностика
Диагноз устанавливается на основании клинической картины и данных гистологического исследования[1].
Бородавчатая дискератома обычно проявляется в виде одиночной, чётко отграниченной, бессимптомной папулы или узелка кожного цвета, красно-коричневого, сероватого или белесоватого оттенка с бородавчатой или гиперкератотической поверхностью. Характерным признаком является наличие центрального углубления или поры, заполненной кератотической пробкой[2][6]. Размеры поражения варьируют от нескольких миллиметров до 1—2 см, реже больше. Поверхность может быть покрыта корками, края поражения нередко выглядят гладкими и валикообразно приподнятыми[3][6].
Наиболее часто бородавчатая дискератома локализуется на волосистой части головы, лице и шее, преимущественно на участках, подверженных воздействию солнечного излучения. Реже поражаются туловище и конечности. В отдельных случаях описано вовлечение слизистых оболочек, преимущественно ороговевающих, включая твёрдое нёбо и альвеолярные отростки верхней и нижней челюстей, а также слизистые половых органов. Подногтевая форма встречается редко и клинически проявляется продольной эритронихией, иногда сопровождающейся болезненностью[3][6].
В большинстве случаев заболевание протекает бессимптомно, однако у части пациентов возможны зуд или лёгкая болезненность. Начало, как правило, постепенное, с медленным увеличением очага. Множественные поражения встречаются редко[2][3]. При локализации на волосистой части головы возможно формирование очагов алопеции[3].
- Гистологическое исследование поражённых участков кожи[3].
- Дерматоскопия — типичный дерматоскопический признак бородавчатой дискератомы: центральный гиперкератоз с периферическим чешуйчатым ободком. Также можно выявить центральную чешуйчатую корку с полиморфными сосудами и розово-белые бесструктурные области[3].
Дифференциальная диагностика
Дифференциальная диагностика бородавчатой дискератомы проводится со следующими заболеваниями:
- плоскоклеточный рак кожи;
- актинический кератоз;
- пузырчатка Гужеро — Хейли — Хейли;
- кератоакантома;
- болезнь Дарье;
- линейный эпидермальный невус;
- транзиторный акантолитический дерматоз Гровера[6];
- генитальный папулёзный акантолитический дискератоз[4];
- дисплазия вульвы;
- бовеноидный папулёз;
- остроконечные кондиломы[7].
Осложнения
После удаления бородавчатой дискератомы существует риск неполного удаления образования, формирования рубцов, инфицирования послеоперационной раны и кровотечения[5].
Лечение
Основным и наиболее эффективным методом лечения бородавчатой дискератомы является полное хирургическое удаление образования. С лечебной и диагностической целью применяются эксцизионная или пункционная биопсия, а также кюретаж и электродеструкция. В отдельных случаях применяется местная терапия, например, 0,1%-ный крем с третиноином или применение лосьона с каламином. Также может применяться лазерная коагуляция[3][6].
Прогноз
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога. В случаях, когда новообразования имеют нетипичные признаки или есть подозрение на злокачественную опухоль, может потребоваться наблюдение у врача-онколога. Если новообразование локализуется в полости рта или области гениталий, рекомендуется консультация стоматолога или гинеколога[3].
Профилактика
Специфических мер профилактики не разработано.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |