Цилиндрома
Цилиндро́ма (лат. сylindroma)— редкая доброкачественная эпителиальная опухоль придатков кожи, формирующаяся преимущественно в области волосистой части головы и лица. Клинически проявляется в виде одиночных или множественных плотных, чётко отграниченных узлов розового или телесного цвета с гладкой поверхностью. Опухоль характеризуется медленным, но прогрессирующим ростом и отсутствием спонтанного регресса. Множественная форма часто имеет наследственный характер и ассоциируется с аутосомно-доминантным кожным синдромом Брука — Шпиглера. Для неё типично постепенное увеличение числа элементов и их слияние с формированием массивных опухолевых разрастаний кожи головы. Несмотря на доброкачественное течение, цилиндромы в редких случаях способны к злокачественной трансформации. Заболевание обычно манифестирует во втором или третьем десятилетии жизни и значительно чаще выявляется у женщин[1][2].
История
Впервые цилиндрома была описана в 1842 году британским врачом Н. Анселлом. В 1899 году австрийский дерматовенеролог Э. Шпиглер представил более подробное описание данного новообразования, вследствие чего в немецкоязычной литературе за опухолью закрепилось его имя. В англоязычных источниках для обозначения множественных форм цилиндромы волосистой части головы часто используется термин «тюрбанная опухоль», отражающий характерный внешний вид опухолевых разрастаний. В России первое сообщение о множественной цилиндроме волосистой части головы было опубликовано в 1896 году С. Я. Кульневым. В дальнейшем более развёрнутые описания данного новообразования были представлены отечественными исследователями А. В. Губаревой и А. К. Апатенко[3].
Классификация
Классификация цилиндром основывается на клинических и морфологических признаках опухоли. По клиническому типу различают две основные формы[1]:
- Спорадическая цилиндрома представлена одиночным опухолевым узлом и, как правило, не связана с семейным анамнезом. Такие образования возникают изолированно и не сопровождаются развитием других опухолей придатков кожи.
- Множественная цилиндрома имеет наследственный характер и передаётся по аутосомно-доминантному типу. Данная форма рассматривается как кожное проявление синдрома Брука — Шпиглера. Для неё характерно формирование множественных опухолевых узлов с тенденцией к увеличению их числа и слиянию, преимущественно в области волосистой части головы.
С учётом преобладающего направления дифференцировки опухоли выделяют гистологические формы цилиндромы[3]:
- гидроаденоматозная форма, характеризующаяся железистой дифференцировкой;
- трихоэпителиоматозная форма с признаками пилоидной дифференцировки;
- недифференцированная форма;
- смешанная форма, сочетающая железистую и пилоидную дифференцировку.
Этиология
Этиология цилиндромы определяется клинической формой заболевания. Спорадическая цилиндрома обычно не связана с отягощённым семейным анамнезом. Причины её возникновения неизвестны, при этом роль факторов внешней среды не установлена. Множественные цилиндромы имеют наследственный характер и передаются по аутосомно-доминантному типу с вариабельной пенетрантностью и экспрессивностью. Данная форма относится к спектру кожного синдрома Брука — Шпиглера[1]. Генетической основой наследственных форм является мутация гена CYLD, локализованного в области 16q12-q13 хромосомы. Указанный ген выполняет функцию супрессора опухолевого роста. Даже при наличии идентичной мутации клинические проявления могут значительно варьировать, в том числе среди членов одной семьи[2][4].
Патогенез
Ранее происхождение цилиндромы связывали с эккринными потовыми железами на основании морфологического сходства опухолевых клеток с эккриновым эпителием. В дальнейшем были предложены альтернативные концепции, согласно которым цилиндрома развивается из эпителия апокринных желёз, протоков потовых желёз либо представляет собой неопластическую пролиферацию эпителиальных стволовых клеток. Обсуждается также возможность происхождения опухоли из структур волосяного фолликула, что подтверждается её локализацией преимущественно на участках кожи с волосяным покровом и отсутствием поражения ладоней и подошв[1][4].
На молекулярном уровне ключевую роль в развитии цилиндромы играет нарушение функции гена CYLD, кодирующего деубиквитиназу. Этот белок участвует в регуляции клеточного цикла, контроле митотического входа и функционировании сигнальных каскадов, включая пути NF-κB и JNK. Утрата функции CYLD приводит к нарушению механизмов контроля пролиферации, апоптоза и воспалительных реакций, что создаёт условия для доброкачественного опухолевого роста. Для спорадических цилиндром характерны соматические генетические изменения, включающие активацию онкогена MYB, в ряде случаев связанную с образованием гибридного гена MYB-NFIB[4]. Наследственные формы, как правило, не характеризуются наличием данной транслокации, однако также сопровождаются активацией MYB[2][5].
Эпидемиология
Цилиндрома манифестирует преимущественно во втором или третьем десятилетии жизни и значительно чаще выявляется у женщин по сравнению с мужчинами. Заболевание чаще встречается у лиц европеоидной расы. Спорадические цилиндромы, как правило, не ассоциированными с отягощённым семейным анамнезом, и чаще диагностируются у пациентов среднего и пожилого возраста. Множественные цилиндромы имеют наследственный характер, передаются по аутосомно-доминантному типу и часто являются кожным проявлением синдрома Брука — Шпиглера[1]. При наследственных формах опухоли обычно начинают формироваться в подростковом или раннем взрослом возрасте и постепенно увеличиваются в количестве и размерах на протяжении жизни[4]. В рамках синдрома Брука — Шпиглера цилиндромы часто сочетаются с другими опухолями придатков кожи, включая спираденомы и трихоэпителиомы, а также с опухолями слюнных желёз, преимущественно околоушной железы[2].
Точная распространённость цилиндром в общей популяции не установлена. Наследственный кожный синдром Брука — Шпиглера оценивается как редкое заболевание, встречающееся примерно у одного человека на 100 000 населения в отдельных регионах[4].
Диагностика
Опухоль чаще выявляется у женщин и может манифестировать в молодом возрасте, реже наблюдается у детей и подростков. Наиболее типичной локализацией является волосистая часть головы, реже поражается лицо. В единичных случаях элементы располагаются на туловище и конечностях, при этом ладони и подошвы обычно не вовлекаются. Солитарная цилиндрома обычно представлена одиночным, медленно растущим, безболезненным узлом округлой формы плотной консистенции. Поверхность образования гладкая, блестящая, окраска варьирует от телесной и розовой до красноватой или синюшной[4]. Размеры солитарных узлов чаще не превышают 1 см, однако возможны и более крупные образования. Иногда визуализируются поверхностные сосуды в виде телеангиэктазий. Волосы над опухолью, как правило, отсутствуют[2][3].
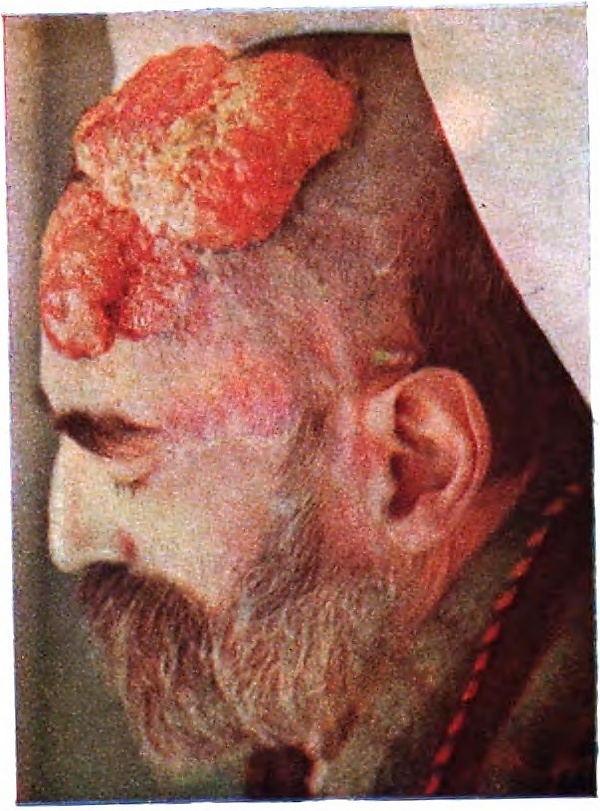
Множественная цилиндрома характеризуется формированием многочисленных шаровидных или узловатых опухолевых элементов, склонных к группированию и слиянию. Размеры узлов варьируют от нескольких миллиметров до нескольких сантиметров. Сливающиеся элементы могут образовывать крупные конгломераты, внешне напоминающие гроздья винограда, каштаны или помидоры[6]. Кожа над опухолями чаще гладкая, лишена волосяного покрова, может сохранять нормальную окраску либо приобретать розовый или синюшный оттенок[4]. Для множественных форм характерно постепенное увеличение числа и размеров элементов с возможным формированием массивных опухолевых разрастаний кожи головы, так называемый «тюрбан»[1].
Пальпаторно опухоли плотные или плотноэластические, чётко отграниченные от окружающих тканей[3]. В большинстве случаев цилиндромы протекают бессимптомно. При значительном увеличении размеров, особенно при множественных формах, возможно появление болезненности, изъязвления и кровоточивости[2].
Несмотря на доброкачественное течение, цилиндромы обладают тенденцией к медленному прогрессирующему росту и слиянию. Клиническими признаками, настораживающими в отношении злокачественной трансформации, являются ускорение роста опухоли, появление боли, изменение окраски и кровоточивость[1].
Ключевым методом лабораторной диагностики цилиндромы является гистологическое исследование биопсийного материала изменённого участка кожи. Опухоль локализуется в дерме или подкожной жировой клетчатке и не имеет связи с эпидермисом. Микроскопически выявляются множественные чётко отграниченные опухолевые узлы различной формы и величины, сформированные из островков базалоидных клеток, расположенных в характерном мозаичном, «пазловидном» порядке. Опухолевые комплексы состоят из двух популяций клеток. По периферии узлов располагаются мелкие интенсивно базофильные клетки с гиперхромными ядрами, часто формирующие палисадообразные структуры. В центральных отделах преобладают более крупные, светлоокрашенные клетки с менее плотным хроматином. В отдельных узлах могут определяться мелкие трубчатые просветы, полости или кистозные структуры[3][4].
Характерным диагностическим признаком является наличие выраженной гиалиновой оболочки, окружающей опухолевые островки и проникающей между ними. Эта оболочка морфологически соответствует утолщённой базальной мембране и состоит преимущественно из коллагена IV и VII типов и ламинина. При окраске по Шиффу гиалиновые структуры являются PAS-положительными и сохраняются после обработки диастазой[7].
Митотическая активность и цитологическая атипия для доброкачественной цилиндромы нехарактерны. При злокачественной трансформации выявляются выраженный ядерный полиморфизм, увеличение числа митозов, утрата характерной гиалиновой оболочки и инфильтративный рост[4].
Иммуногистохимическое исследование применяется в диагностически сложных случаях. Опухолевые клетки могут экспрессировать маркеры эккриново-апокринной и фолликулярной дифференцировки, включая цитокератины, EMA, CEA, S-100, альфа-гладкомышечный актин. Наличие дендритных клеток с экспрессией S-100, HLA-DR и CD1А отражает присутствие клеток Лангерганса, что отличает цилиндрому от спираденомы, для которой характерна лимфоидная инфильтрация[4].
При подозрении на наследственные формы заболевания проводится молекулярно-генетическое исследование с целью выявления мутаций гена CYLD[2]. Анализ может выполняться на материале опухоли или периферической крови с использованием полимеразной цепной реакции и секвенирования кодирующих экзонов[4].
Инструментальные методы диагностики имеют вспомогательное значение и используются преимущественно для оценки распространённости опухолевого процесса и планирования лечения. При крупных, множественных или глубоко расположенных опухолях применяются методы визуализации для определения вовлечения подлежащих тканей, включая костные структуры. Лучевые методы исследования позволяют оценить размеры опухоли, её взаимоотношение с окружающими анатомическими образованиями и степень васкуляризации, что имеет значение при подготовке к хирургическому вмешательству[2].
При дерматоскопическом исследовании цилиндромы в поляризованном режиме выявляются участки фоновой розовой окраски с древовидными телеангиэктазиями. В отдельных случаях может определяться изъязвление поверхности опухоли. При контактной дерматоскопии отмечается наличие желтоватой неоднородной зоны, соответствующей гиперкератозу, а также отдельных синих точек или глобул. Отмечается сходство дерматоскопической картины цилиндромы с базальноклеточным раком кожи, для которого также характерны древовидные телеангиэктазии и изъязвление. Различие между этими образованиями заключается в окраске точек и глобул. При цилиндроме они имеют голубой или синий цвет, тогда как при базальноклеточном раке преобладают серо-синие элементы[8].
Дифференциальная диагностика
Дифференциальную диагностику цилиндромы следует проводить со следующими заболеваниями[2][4]:
- нейрофиброматоз I типа (болезнь Реклингхаузена)[1];
- трихоэпителиома;
- эккринная спираденома;
- базальноклеточный рак кожи;
- аденоидно-кистозная карцинома;
- голубой невус;
- дерматофиброма;
- микрокистозная карцинома придатков;
- эккринная порома;
- опухоли слюнных желёз;
- трихолеммальная киста;
- липома;
- лейомиома;
- эпидермоидная киста;
- атерома кожи[6];
- узловатая дерматофибросаркома Гоффмана[6].
Осложнения
Осложнения при цилиндроме могут быть обусловлены как самим опухолевым процессом, так и последствиями лечебных вмешательств. После хирургического удаления возможны кровотечение, формирование рубцов, болевой синдром, а также необходимость повторных оперативных вмешательств. После полного иссечения опухоли рецидивы, как правило, не развиваются. В редких случаях осложнения связаны со злокачественной трансформацией цилиндромы. При этом отмечается инфильтративный рост с локальным разрушением окружающих тканей и развитием метастатического процесса. Описаны случаи трансформации цилиндромы в аденоидно-кистозный рак, а также инвазия опухоли в анатомически опасные области, включая полость носа и слёзный мешок, что существенно утяжеляет течение заболевания[2].
Лечение
Основным методом лечения цилиндром является хирургическое удаление опухоли. При солитарных образованиях предпочтение отдают полному иссечению. При небольших опухолях могут применяться деструктивные методы, включая кюретаж, электрокоагуляцию, криодеструкцию и лазерную абляцию, в том числе с использованием углекислотного лазера[1]. Лечение множественных цилиндром, особенно локализованных на волосистой части головы, представляет значительную сложность в связи с обширностью поражения и интенсивным кровоснабжением тканей[2]. В таких случаях может потребоваться этапное хирургическое удаление опухолевых узлов с последующими реконструктивными вмешательствами[4]. Микрографическая хирургия по Мосу проводится при рецидивирующих опухолях и злокачественных формах цилиндром с целью достижения полного гистологического контроля краёв резекции[5].
При крупных и множественных опухолях целесообразна предварительная оценка их васкуляризации и распространённости с использованием методов визуализации. В отдельных случаях для снижения риска интраоперационной кровопотери может рассматриваться предоперационная эмболизация питающих сосудов[2]. При неоперабельных злокачественных формах возможны дополнительные методы лечения, включая лучевую терапию, однако её применение ограничено и определяется индивидуально. Радиотерапия не рекомендуется при доброкачественных цилиндромах в связи с риском индукции дополнительных генетических повреждений[5].
Прогноз
Цилиндрома в большинстве случаев представляет собой доброкачественное новообразование с медленным, длительным течением, при котором рост опухоли может продолжаться на протяжении многих лет. Для данного процесса характерно постепенное увеличение размеров и количества элементов, при этом самопроизвольный регресс, как правило, не наблюдается. При множественных формах возможно слияние отдельных узлов с формированием обширных опухолевых разрастаний кожи волосистой части головы, известных как «тюрбанные» опухоли. Такие изменения нередко сопровождаются выраженным косметическим дефектом и могут требовать выполнения сложных реконструктивных хирургических вмешательств[3][4].
Злокачественная трансформация цилиндромы наблюдается редко и преимущественно описана у пациентов с синдромом Брука — Шпиглера. Малигнизация обычно происходит спустя значительный промежуток времени[3]. Злокачественные цилиндромы характеризуются агрессивным инфильтративным ростом, деструкцией окружающих тканей и способностью к метастазированию во внутренние органы. В подобных случаях прогноз существенно ухудшается, поскольку развитие висцеральных метастазов часто ассоциировано с неблагоприятным, вплоть до летального, исходом[2][4].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога. Необходимость динамического контроля обусловлена склонностью заболевания к формированию новых очагов, а также редкой, но клинически значимой возможностью злокачественной трансформации. При осмотрах следует обращать внимание на признаки, потенциально указывающие на малигнизацию, включая ускоренный рост, появление боли, изменение окраски и кровоточивость опухоли[2][4].
Профилактика
Учитывая возможную наследственную природу заболевания, особенно при множественных формах, важное значение имеет своевременное выявление пациентов с синдромом Брука — Шпиглера[2]. В таких случаях показано проведение генетического консультирования и, при необходимости, молекулярно-генетического тестирования. Членам семей пациентов с подтверждёнными мутациями гена CYLD разъясняется вероятность наследования заболевания, которая составляет около 50 % и может реализовываться даже при отсутствии клинических проявлений. Раннее выявление опухолевых изменений позволяет своевременно проводить лечение и предупреждать развитие тяжёлых форм заболевания и связанных с ними осложнений[4].
Примечания
- ↑ 1 2 3 4 5 6 7 8 9 Вертиева Е. Ю., Теплякова К. С. Множественная цилиндрома кожи головы // Российский журнал кожных и венерических болезней. — 2021. — Т. 24, № 4. — С. 329—334.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 Myers D. J., Sathe N. C., Fillman E. P. Cylindroma. National Library of Medicine. StatPearls (1 марта 2024). Дата обращения: 14 декабря 2025.
- ↑ 1 2 3 4 5 6 7 Ламоткин И. А. Онкодерматология: атлас : учебное пособие. — М. : Лаборатория знаний, 2017. — С. 428. — 878 с. — ISBN 978-5-00101-432-4.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 Crotty A. M. Cylindroma and Spiradenoma (англ.). Medscape. WebMD (26 сентября 2025). Дата обращения: 14 декабря 2025.
- ↑ 1 2 3 Dick M., Sharma P. Cylindroma. PathologyOutlines.com. PathologyOutlines (23 января 2023). Дата обращения: 14 декабря 2025.
- ↑ 1 2 3 Задорожный Б. А., Петров Б. Р. Справочник по дерматовенерологии. — Здоров`я, 1996. — С. 191—192. — 475 с. — ISBN 5-31100-93-6.
- ↑ Tallon B. Cylindroma pathology. DermNet. DermNet New Zealand Trust (2011). Дата обращения: 16 декабря 2025.
- ↑ Cabo H., Pedrini F., Sabban E. C. Dermoscopy of Cylindroma // Dermatology Research and Practice. — 2010. — Т. 2010, вып. 1. — ISSN 1687-6113 1687-6105, 1687-6113. — doi:10.1155/2010/285392.