Уртикарный васкулит
Уртика́рный васкули́т (лат. urticarial vasculitis; син. некроти́ческий уртикароподо́бный васкули́т) — редкое воспалительное заболевание кожи, характеризующееся появлением уртикарных элементов, сохраняющихся более 24 часов и сопровождающихся гистопатологическими признаками лейкоцитокластического васкулита. Заболевание относится к группе васкулитов мелких сосудов и проявляется преимущественным поражением посткапиллярных венул кожи. В отличие от хронической крапивницы, кожные элементы при уртикарном васкулите отличаются более длительным существованием и часто разрешаются с остаточными изменениями. Заболевание чаще встречается у женщин, преимущественно в возрасте 30—40 лет. С патогенетической точки зрения уртикарный васкулит рассматривается как иммунокомплексное заболевание, при котором происходит отложение циркулирующих иммунных комплексов в стенках сосудов с последующей активацией системы комплемента и развитием воспалительной реакции. Выделяют нормокомплементемическую и гипокомплементемическую формы заболевания, а также редкий гипокомплементемический синдром уртикарного васкулита, характеризующийся наличием антител к компоненту C1q и развитием системных проявлений. В ряде случаев заболевание связано с системной красной волчанкой, синдромом Шегрена, инфекционными процессами, приёмом лекарственных средств или онкологической патологией, однако часто этиологический фактор остаётся неустановленным.
Классификация
Уртикарный васкулит классифицируется в зависимости от состояния системы комплемента и клинических особенностей течения заболевания. Выделяют следующие клинические формы уртикарного васкулита[1][2]:
- нормокомплементемический уртикарный васкулит — характеризуется нормальной концентрацией компонентов комплемента в сыворотке крови, чаще развивается после перенесённой вирусной или бактериальной инфекции либо воздействия лекарственных препаратов;
- гипокомплементемический уртикарный васкулит — отличается снижением концентрации компонентов комплемента и более выраженной иммунной активацией, часто сопровождается выявлением аутоантител к компоненту C1q. Данная форма чаще ассоциируется с аутоиммунными заболеваниями и склонна к хроническому течению;
- синдром гипокомплементемического уртикарного васкулита — представляет собой особую форму заболевания, характеризующуюся стойкой гипокомплементемией, наличием антител к C1q и выраженными системными проявлениями. Течение, как правило, хроническое и более тяжёлое по сравнению с другими формами.
Этиология
Этиология уртикарного васкулита окончательно не установлена. В большинстве случаев заболевание носит идиопатический характер, однако в ряде случаев выявляется связь с различными внутренними и внешними факторами. К числу возможных причин относятся системные заболевания соединительной ткани, включая системную красную волчанку, синдром Шегрена, ревматоидный артрит, а также криоглобулинемия и другие иммуновоспалительные состояния. Уртикарный васкулит может развиваться на фоне инфекционных заболеваний, в том числе вирусных и бактериальных, таких как вирусные гепатиты, инфекция вируса Эпштейна — Барр, микоплазменная инфекция, туберкулёз, стрептококковая инфекция, грипп и COVID-19[2][3].
В ряде случаев заболевание связано с приёмом лекарственных средств. В качестве возможных триггеров описаны нестероидные противовоспалительные препараты, антибиотики, ингибиторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов, антидепрессанты, противоэпилептические препараты и другие медикаментозные средства. Уртикарный васкулит может также развиваться как паранеопластический синдром при гематологических и солидных новообразованиях, включая лимфопролиферативные заболевания, множественную миелому, миелодиспластический синдром и злокачественные опухоли внутренних органов. Отмечена связь заболевания с аутоиммунными и аутовоспалительными процессами, а также с нарушениями иммунной регуляции. В отдельных случаях описаны семейные формы заболевания, что указывает на возможную генетическую предрасположенность[2][3].
Патогенез
Уртикарный васкулит относится к иммунокомплексным заболеваниям и рассматривается как реакция гиперчувствительности III типа. В основе патогенеза лежит образование циркулирующих иммунных комплексов, состоящих из антигенов и антител, которые откладываются в стенках мелких сосудов кожи. Фиксация иммунных комплексов приводит к активации системы комплемента по классическому пути с образованием анафилотоксинов C3a и C5a. Эти медиаторы индуцируют дегрануляцию тучных клеток и активируют нейтрофилы, что сопровождается высвобождением цитокинов, хемокинов и протеолитических ферментов[4]. В результате развивается воспалительное повреждение сосудистой стенки с формированием лейкоцитокластического васкулита[3][5].
Важную роль в патогенезе играет активация нейтрофилов с формированием внеклеточных нейтрофильных ловушек, а также участие эозинофилов, количество которых в очагах поражения превышает таковое при обычной крапивнице. Повреждение эндотелия сопровождается повышением сосудистой проницаемости, развитием отёка и формированием уртикарных элементов, сохраняющихся более 24 часов. При гипокомплементемической форме заболевания выявляются аутоантитела к компоненту C1q, активации системы комплемента и снижению его сывороточного уровня[5]. Активация комплемента сопровождается образованием иммунных комплексов не только в коже, но в ряде случаев и во внутренних органах, преимущественно в почках и лёгких. Считается, что формирование аутоантител может быть связано с механизмами молекулярной мимикрии, в том числе при вирусных инфекциях[4].
Дополнительное значение в патогенезе имеет активация тучных клеток через FcERI-рецепторы, высвобождение гистамина, фактора некроза опухоли альфа и других медиаторов воспаления. Это усиливает сосудистую проницаемость, способствует привлечению воспалительных клеток и поддерживает хроническое течение заболевания[4][6].
Эпидемиология
Уртикарный васкулит относится к редким формам кожных васкулитов. Точная распространённость заболевания в общей популяции не установлена. Среди пациентов с хроническими уртикарными высыпаниями уртикарный васкулит выявляется в пределах от 2 до 27 % случаев[7]. Заболевание преимущественно встречается у взрослых. Чаще заболевание развивается у женщин, которые составляют до 60-80 % всех пациентов. Пик заболеваемости приходится на возраст 30-50 лет. У мужчин уртикарный васкулит наблюдается реже[2]. В детском возрасте заболевание встречается крайне редко, случаи у грудных детей описываются как исключительные. Заболеваемость уртикарным васкулитом низкая и составляет около нескольких случаев на миллион населения в год[5][8].
Диагностика
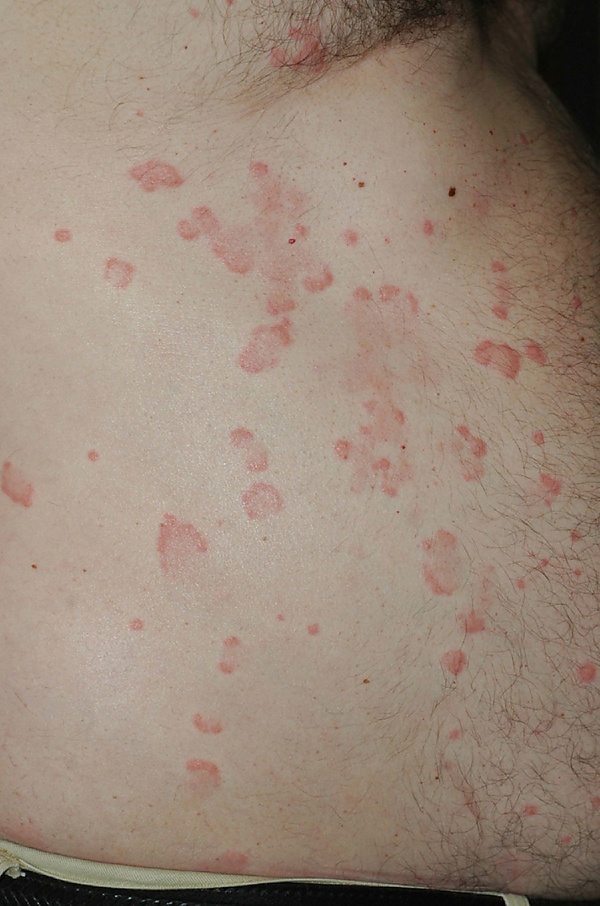
Уртикарный васкулит характеризуется развитием уртикарных элементов, внешне сходных с крапивницей, однако отличающихся рядом принципиальных клинических особенностей. Высыпания представлены плотными эритематозными или эритематозно-геморрагическими волдырями и бляшками, чаще округлой или полициклической формы, диаметром от 0,5 до 5 см. Характерной особенностью является их стойкость — элементы сохраняются на одном и том же участке кожи более 24 часов, нередко в течение нескольких суток, что отличает их от высыпаний при истинной крапивнице[2][8].
Для очагов поражения типично неполное побледнение либо его отсутствие при надавливании, а также наличие центрального тёмно-красного или буроватого оттенка. После разрешения высыпаний часто остаются участки поствоспалительной гиперпигментации или экхимозы. Зуд, как правило, выражен слабо или отсутствует. Пациенты часто отмечают жжение, болезненность или ощущение раздражения кожи. Кожные проявления могут сопровождаться системными симптомами. Наиболее часто наблюдаются артралгии и миалгии, реже — признаки истинного артрита. Возможны повышение температуры тела, общая слабость, увеличение лимфатических узлов. У части пациентов развиваются ангионевротические отёки (отёк Квинке), преимущественно в области лица и верхних дыхательных путей[3][8].
При системном течении заболевания возможно поражение внутренних органов. Со стороны дыхательной системы отмечаются кашель, одышка, развитие хронической обструктивной болезни лёгких, плеврит. Со стороны мочевыделительной системы возможно развитие гломерулонефрита, проявляющегося протеинурией и микрогематурией. Со стороны желудочно-кишечного тракта наблюдаются боли в животе, тошнота, рвота, реже — ишемические поражения кишечника. Возможны офтальмологические проявления в виде конъюнктивита, эписклерита или увеита[2][3].
Течение заболевания чаще хроническое, с чередованием периодов обострения и ремиссии. У части пациентов процесс ограничивается кожными проявлениями, , в то время как у других приобретает системный характер с вовлечением внутренних органов[2][3].
Лабораторные исследования применяются для подтверждения воспалительного характера заболевания, выявления признаков системного поражения и проведения дифференциальной диагностики. В общем анализе крови могут выявляться увеличение количества лейкоцитов, анемия воспалительного характера, повышение скорости оседания эритроцитов. Эти изменения носят неспецифический характер и отражают активность воспалительного процесса. В биохимическом анализе крови возможно повышение концентрации С-реактивного белка[4]. У части пациентов определяется снижение концентрации компонентов системы комплемента (C1q, C3, C4) в сыворотке крови, что характерно для гипокомплементемической формы уртикарного васкулита[2][8].
Иммунологическое исследование может выявлять наличие антинуклеарных антител, ревматоидного фактора, а также повышение концентрации иммуноглобулинов классов IgG и IgM в сыворотке крови. В ряде случаев определяется наличие криоглобулинов. При подозрении на системное поражение проводится оценка функции почек, включающая определение концентрации креатинина в сыворотке крови и общий анализ мочи с оценкой наличия белка, эритроцитов и цилиндров. Возможно выявление протеинурии и микрогематурии. Для исключения инфекционной природы заболевания выполняется микробиологическое исследование биологического материала (кровь, моча, мазки со слизистых оболочек) при наличии клинических показаний[3][8].
Гистологическое исследование биопсийного материала кожи является ключевым лабораторным методом диагностики. В биоптате выявляются признаки лейкоцитокластического васкулита: отёк дермы, утолщение сосудистых стенок за счёт мукоидного и фибриноидного набухания, инфильтрация нейтрофилами, наличие периваскулярных лимфогистиоцитарных инфильтратов с примесью эозинофилов, экстравазация эритроцитов, лейкоклазия с образованием «ядерной пыли». В ряде случаев отмечается диффузная инфильтрация дермы гистиоцитами и фибробластами, а также умеренное накопление меланина в базальном слое эпидермиса[5]. При иммуноморфологическом исследовании могут выявляться отложения иммуноглобулинов и компонентов комплемента в стенках сосудов дермы[4][8].
Инструментальные методы применяются для оценки кожных проявлений и выявления возможного системного поражения. Важное диагностическое значение имеет дерматоскопия. При уртикарном васкулите выявляются нерегулярно расположенные округлые или овальные пурпурные пятна и глобулы, соответствующие очагам периваскулярных кровоизлияний. В отличие от хронической спонтанной крапивницы, для которой характерна сеть линейных расширенных сосудов, при уртикарном васкулите визуализируются изменения, связанные с повреждением сосудистой стенки[9].
При наличии респираторных жалоб выполняется рентгенография органов грудной клетки и исследование функции внешнего дыхания для выявления обструктивных нарушений, плеврального выпота или интерстициальных изменений лёгочной ткани[8]. При подозрении на поражение сердечно-сосудистой системы выполняется эхокардиография для оценки состояния перикарда и выявления возможного перикардиального выпота. При наличии признаков поражения почек проводится ультразвуковое исследование почек, а при необходимости — биопсия почечной ткани. Офтальмологическое обследование показано пациентам с жалобами на снижение зрения, боль или покраснение глаз и позволяет выявить признаки увеита, эписклерита либо конъюнктивита[3][4].
Дифференциальная диагностика
Дифференциальную диагностику уртикарного васкулита следует проводить со следующими заболеваниями[2][3][10]:
- хроническая рецидивирующая крапивница;
- наследственный ангионевротический отёк;
- криопирин-ассоциированные периодические синдромы (холодовой аутовоспалительный синдром, эпизодический ангиоотёк с эозинофилией, синдром Макла — Уэллса; гранулёматозный дерматит с эозинофилией;
- синдром Шницлер;
- мигрирующая эритема;
- синдром Свита;
- болезнь Кавасаки;
- вирусные экзантемы;
- уртикарная мультиформная эритема;
- уртикарная стадия буллёзного пемфигоида;
- кожный мастоцитоз;
- пурпура Шёнлейна — Геноха;
- кожный иммунокомплексный васкулит IgM/IgG;
- аллергический контактный дерматит уртикарного типа;
- лекарственные высыпания[8];
- болезнь Стилла у взрослых;
- васкулиты мелких сосудов[8].
Осложнения
Осложнения уртикарного васкулита развиваются относительно редко и обычно связаны с системным поражением или длительным течением заболевания. Наиболее тяжёлые состояния наблюдаются при гипокомплементемической форме, характеризующейся более высокой вероятностью вовлечения внутренних органов. К потенциально угрожающим осложнениям относятся отёк гортани с риском развития дыхательной недостаточности, хроническая обструктивная болезнь лёгких, прогрессирующая дыхательная недостаточность, поражение почек с формированием почечной недостаточности, а также септические состояния. В отдельных случаях описано развитие сердечно-сосудистых осложнений, включая инфаркт миокарда. При длительном течении заболевания возможно формирование хронических воспалительных изменений, снижение качества жизни и развитие вторичных осложнений, обусловленных персистирующим системным воспалением. Летальные исходы при уртикарном васкулите встречаются редко и связаны с тяжёлыми поражениями дыхательной системы, почек, развитием сепсиса или сердечно-сосудистых осложнений[1][8].
Лечение
Терапевтическая тактика при уртикарном васкулите определяется клинической формой заболевания, выраженностью кожных и системных проявлений, наличием сопутствующей патологии и ответом на ранее проводимое лечение. Лечение носит индивидуализированный характер и направлено на купирование воспалительного процесса, контроль клинических симптомов и предупреждение поражения внутренних органов[3][11].
При лёгком течении заболевания, ограниченном кожными проявлениями, применяются симптоматические средства. Антигистаминные препараты используются для уменьшения зуда и дискомфорта, однако они не воздействуют на патогенетические механизмы заболевания и обычно неэффективны в качестве монотерапии[5]. Основу медикаментозного лечения составляют системные глюкокортикоиды, которые назначаются при умеренном и тяжёлом течении, а также при наличии системных проявлений. Дозировка подбирается индивидуально с учётом активности процесса. Глюкокортикоиды обеспечивают быстрое уменьшение кожных и внекожных симптомов, однако их длительное применение ограничено риском развития нежелательных эффектов, что требует постепенного снижения дозы и, при необходимости, перехода на стероид-сберегающую терапию[8][11].
С целью уменьшения потребности в глюкокортикоидах применяются колхицин, дапсон и гидроксихлорохин. Колхицин оказывает противовоспалительное действие, снижает миграцию нейтрофилов и демонстрирует клиническую эффективность при уртикарном васкулите. Дапсон используется преимущественно при кожных формах заболевания и действует за счёт влияния на нейтрофильное воспаление. Гидроксихлорохин назначается главным образом пациентам с сопутствующими аутоиммунными заболеваниями, в том числе при системной красной волчанке[8][11].
При недостаточном эффекте или рецидивирующем течении заболевания применяются иммуносупрессивные препараты, включая азатиоприн, микофенолата мофетил, циклоспорин и метотрексат. Эти средства показаны при системных формах заболевания, частых рецидивах или резистентности к глюкокортикоидам. Циклофосфамид используется реже в связи с выраженными побочными эффектами и используется преимущественно при тяжёлом течении. В случаях высокой активности заболевания возможно применение плазмафереза, однако его эффект носит временный характер, а после прекращения процедур симптомы часто рецидивируют[5][11].
В литературе также сообщается об успешном применении биологических препаратов, включая моноклональные антитела. В частности, описана эффективность средств, ингибирующих связывание циркулирующих иммуноглобулинов E с высокоаффинными рецепторами, экспрессируемыми на поверхности тучных клеток и базофилов (омализумаб), а также блокаторов интерлейкина-1, таких как анакинра и канакинумаб[11]. При выявлении заболевания, послужившего пусковым фактором развития уртикарного васкулита, терапия должна быть направлена на его коррекцию[5][6].
Прогноз
Уртикарный васкулит характеризуется хроническим рецидивирующим течением и вариабельной клинической динамикой. Продолжительность заболевания существенно различается у разных пациентов и в среднем составляет 3-4 года, однако в отдельных случаях может достигать 25 лет. У части больных отмечается спонтанное разрешение заболевания. Полная клиническая ремиссия в течение одного года развивается приблизительно у 40 % пациентов. В большинстве случаев уртикарный васкулит ограничивается кожными проявлениями и не сопровождается выраженными системными нарушениями. Прогноз в целом считается благоприятным, особенно при отсутствии поражения внутренних органов. Более неблагоприятное течение характерно для гипокомплементемической формы заболевания, которая чаще ассоциируется с системными проявлениями и сопутствующими заболеваниями соединительной ткани, прежде всего системной красной волчанкой. В отдельных случаях описана эволюция уртикарного васкулита в системную красную волчанку или синдром Шегрена[12]. Летальность при уртикарном васкулите низкая и связана с развитием тяжёлых осложнений[5].
Диспансерное наблюдение
Пациенты с уртикарным васкулитом нуждаются в длительном диспансерном наблюдении в связи с хроническим и непредсказуемым течением заболевания, а также возможностью развития системных осложнений. Наблюдение должно быть направлено на оценку активности кожного процесса, своевременное выявление поражения внутренних органов и контроль эффективности проводимой терапии. Особое внимание уделяется пациентам с гипокомплементемической формой заболевания, а также больным с признаками аутоиммунной патологии. При появлении новых симптомов или утяжелении течения заболевания требуется расширенное обследование с участием профильных специалистов[8][13].
Профилактика
Специфической профилактики уртикарного васкулита не существует. Профилактические мероприятия направлены на своевременное выявление и лечение заболеваний, способных выступать пусковыми факторами заболевания. Важное значение имеет ранняя диагностика и коррекция сопутствующих инфекционных, аутоиммунных и системных заболеваний. Пациентам рекомендуется избегать факторов, потенциально провоцирующих обострение патологического процесса, а также своевременно обращаться за медицинской помощью при появлении новых или нарастании уже имеющихся симптомов[13].