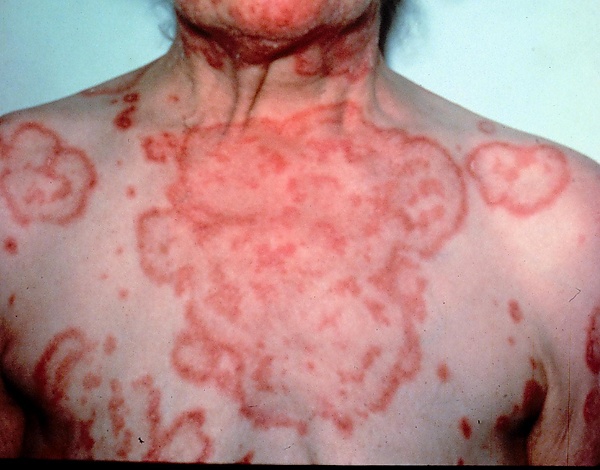
Эритема извилистая ползучая Гаммела
Эрите́ма изви́листая ползу́чая Гамме́ла (лат. erythema gyratum repens) — редкое заболевание кожи из группы фигурных эритем, характеризующееся появлением множественных кольцевидных эритематозных пятен, напоминающими срез дерева. Заболевание является облигатным паранеопластическим процессом. Чаще встречается у пациентов в возрасте 40—60 лет[1]. В 80 % случаев эритема ассоциирована со злокачественными новообразованиями (наиболее часто — рак лёгких, молочной железы, желудка, а также опухоли мозга, половых органов и множественная миелома)[1][2]. Заболевание впервые описал Гаммел Дж. А. в 1952 году[3]. Основным методом лечения при эритеме Гаммела является выявление и лечение основного злокачественного новообразования[4].
Общие сведения
| Эритема извилистая ползучая Гаммела | |
|---|---|
| МКБ-11 | EL10 |
| МКБ-10 | L53.3 |
| DiseasesDB | 4440 |
История
Впервые извилистая ползучая эритема была описана в 1952 году Гаммелом Дж. А. у пациентки, у которой позже был обнаружен рак молочной железы[3].
Этиология
Этиология эритемы Гаммела до конца не установлена. Заболевание в 80 % случаев связано со злокачественными новообразованиями, среди которых наиболее часто встречается рак лёгкого, за которым следуют рак молочной железы, пищевода, желудка, мочевого пузыря, матки или шейки матки, предстательной железы и анального канала[5][2]. Реже эритема ассоциируется с лимфомами и другими опухолями (опухоль мозга, саркома, множественная миелома[1]). В отдельных случаях эритема описана при туберкулёзе лёгких, криптогенной организующейся пневмонии, ревматоидном артрите, системной красной волчанке, синдроме CREST, красном волосяном лишае, псориазе, ихтиозе, гиперэозинофильном синдроме, гипертрофии молочной железы, хеликобактерной инфекции, а также как реакция на лекарственные препараты (лекарственная реакция на азатиоприн у пациента с аутоиммунным гепатитом I типа, интерфероны). Сообщалось о её возникновении после перенесённой инфекции COVID-19 и вакцинации[2][1].
Патогенез
Патогенез эритемы Гаммела остаётся неясным, однако считается, что ведущую роль играют иммунологические механизмы. Основная гипотеза связывает заболевание с перекрёстной реакцией между опухолевыми антигенами и антигенами кожи. В результате такого взаимодействия возможно образование новых антигенных детерминант, провоцирующих аутоиммунный ответ. Согласно другой концепции, компоненты опухолевого метаболизма изменяют состав кожных антигенов, делая их восприимчивыми к иммунному распознаванию. Также предполагается, что опухолевые антигены могут образовывать иммунные комплексы с антителами, откладывающимися в базальной мембране кожи, что сопровождается активацией комплемента[2][6]. В патогенезе обсуждается и роль клеток Лангерганса, количество которых увеличено в эпидермисе очагов поражения[4].
Также была выдвинута гипотеза, что высокий уровень глутамина в организме при опухолевом процессе может способствовать появлению характерных кольцевидных высыпаний[2][6].
При гистологическом исследовании наблюдаются акантоз, незначительно выраженный гиперкератоз, очаговый паракератоз и спонгиоз, ограниченные эпидермисом и поверхностным слоем дермы. Также может наблюдаться мононуклеарный, лимфоцитарный и гистиоцитарный периваскулярный инфильтраты в дерме[7].
В ряде случаев при прямой иммунофлуоресценции обнаруживаются отложения иммуноглобулина G, а также компонентов комплемента C3 и C4 в области базальной мембраны[7].
Эпидемиология
Извилистая ползучая эритема - редкое заболеваниее, точная распространённость которого неизвестна. В 70—80 % случаев эритема ассоциирована со злокачественными новообразованиями[4]. Заболевание преимущественно встречается у представителей европеоидной расы, чаще у мужчин, чем у женщин (соотношение 2:1)[2]. Средний возраст манифестации 40—60 лет[1]. По некоторым данным, заболевание может возникать у пациентов в возрасте от 16 до 77 лет[2]. Чаще болеют женщины, страдающие аденокарциномой молочной железы, аденокарциномой желудка, раком лёгкого, опухолью мозга, саркомой, множественной миеломой, опухолью половых органов[1].
Диагностика
Эритема Гаммела характеризуется множественными кольцевидными эритематозными пятнами на коже, напоминающими срез дерева. Очаги могут распространяться, перемещаясь с высокой скоростью — до 1 см в сутки. По краям очагов обычно наблюдается поверхностное шелушение и приподнятая кайма, что подчёркивает рисунок. Часто высыпания сопровождаются сильным зудом, который может быть изнуряющим[1][7]. Иногда на очагах формируются волдыри[7].
Первые элементы обычно возникают на коже лица, затем распространяются на туловище и проксимальные отделы конечностей, ладони и подошвы обычно остаются интактными. У части пациентов наблюдаются сопутствующие изменения кожи (приобретённый ихтиоз или ладонно-подошвенный гиперкератоз). Также может наблюдаться лимфаденопатия[1].
Эритема может появляться за несколько месяцев (в среднем за 9, диапазон — от 1 до 72 месяцев) до выявления злокачественного новообразования, реже — одновременно с ним или вскоре после постановки диагноза. Течение кожных проявлений часто параллельно динамике основного заболевания: после лечения новообразования высыпания регрессируют в течение нескольких недель[2].
- Клинический анализ крови — может выявляться эозинофилия[8].
- Биохимический анализ крови — позволяет оценить функцию печени и почек, концентрацию общего белка, ионов кальция и фосфора; используется для исключения системных нарушений, связанных с опухолью. Анализы на онкомаркеры — включают определение простат-специфического антигена у мужчин, а также другие специфические маркеры в зависимости от предполагаемой локализации опухоли. Серологические тесты — могут включать определение антинуклеарных антител для исключения аутоиммунных заболеваний с похожей симптоматикой[5][2].
- Анализ кала на скрытую кровь — используется для раннего выявления опухолей желудочно-кишечного тракта[2].
- Гистологическое исследование поражённых участков кожи[7].
- Рентгенография грудной клетки — применяется для поиска новообразований лёгких и средостения[5].
- Маммография — используется для выявления злокачественных опухолей молочных желёз[5].
- Компьютерная томография органов брюшной полости — позволяет обнаружить скрытые опухоли и метастазы[5].
- Компьютерная томография органов таза — используется для диагностики опухолей половых органов и лимфоузлов таза[5].
- Эзофагогастродуоденоскопия — даёт возможность визуально оценить слизистую пищевода, желудка и двенадцатиперстной кишки для исключения опухолей[5].
- Колоноскопия — применяется для выявления новообразований толстой кишки[5].
Дифференциальная диагностика
Включает:
- эритема кольцевидная центробежная Дарье,
- мигрирующая эритема,
- крапивница,
- уртикарная фаза буллёзного пемфигоида,
- микоз туловища,
- эритема ревматическая,
- подострая кожная красная волчанка,
- кольцевидная гранулёма,
- вторичный сифилис,
- лепра,
- саркоидоз[1],
- некролитическая мигрирующая эритема,
- стригущий лишай,
- вариабельная эритрокератодермия[5],
- псориаз,
- красный волосяной лишай,
- опоясывающий лишай,
- грибовидный микоз,
- линейный IgA-зависимый буллёзный дерматоз[4],
- маргинальная эритема,
- паранеопластический буллёзный пемфигоид Левера,
- дерматомикоз,
- многоформная эритема,
- болезнь Лайма[2].
Лечение
Прогноз
Прогноз зависит от течения и стадии основного злокачественного новообразования. В большинстве случаев кожные проявления исчезают после его успешного лечения[4].
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.