Эозинофильный целлюлит
Эозинофи́льный целлюли́т (лат. eosinophilic cellulitis; или синдро́м Уэ́ллса) — редкое хроническое рецидивирующее воспалительное заболевание кожи, характеризующееся образованием отёчных эритематозных бляшек или уртикарных элементов с выраженной эозинофильной инфильтрацией дермы и подкожной клетчатки[2][3]. Впервые описано английским дерматологом Дж. К. Уэллсом в 1971 году[3]. Патогенез связан с реакцией гиперчувствительности IV типа и избыточной продукцией интерлейкина-5, что приводит к массивной инфильтрации тканей эозинофилами и формированию характерных гистологических «фигур пламени»[3][4]. Заболевание может быть идиопатическим или провоцироваться инфекциями, укусами насекомых, приёмом лекарств[4][5]. Клинически проявляется внезапным появлением болезненных или зудящих эритематозно-отёчных очагов, часто с синюшным оттенком, которые могут приобретать кольцевидную форму и самостоятельно разрешаться в течение недель или месяцев, но склонны к рецидивам[5][6]. Диагноз подтверждается гистологическим исследованием. Лечение включает топические или системные кортикостероиды, антигистаминные препараты и, в резистентных случаях, иммуносупрессанты[5][7].
Общие сведения
История
Эозинофильный целлюлит был впервые описан в 1971 году английским дерматовенерологом Джорджем Крайтоном Уэллсом как рецидивирующий гранулёматозный дерматит с эозинофилией. В первоначальном описании заболевание рассматривалось как воспалительный дерматоз с выраженной эозинофильной инфильтрацией кожи и склонностью к рецидивирующему течению. В 1979 году Уэллс совместно с Н. П. Смитом предложил термин «эозинофильный целлюлит», который был принят для обозначения данного состояния. В том же году С. Л. Шпигель и Р. К. Винкельманн ввели эпоним «синдром Уэллса», получивший широкое распространение в клинической практике и научной литературе[3][8].
Классификация
В клинической практике выделяют несколько форм эозинофильного целлюлита, отражающих разнообразие морфологических проявлений заболевания. Описано семь основных клинических форм[8]:
- бляшечная форма;
- уртикарная форма;
- папуловезикулёзная форма;
- буллёзная форма;
- папулонодулярная форма;
- форма по типу кольцевидной гранулёмы;
- форма, напоминающая фиксированную токсидермию.
Этиология
Этиология эозинофильного целлюлита окончательно не установлена. В большинстве случаев заболевание носит идиопатический характер. В качестве возможных провоцирующих факторов описаны укусы членистоногих, включая пчёл, паразитарные инвазии (токсокароз, аскаридоз, онхоцеркоз, лямблиоз), вирусные инфекции (герпесвирусы, вирус варицеллы, парвовирус), а также бактериальные и грибковые инфекции. У части пациентов заболевание развивается после приёма лекарственных средств, включая антибактериальные препараты, антихолинергические препараты, нестероидные противовоспалительные средства, анестетики, препараты гормонов щитовидной железы, химиотерапевтические препараты, тиазидные диуретики, ингибиторы фактора некроза опухоли альфа, а также после вакцинации, в том числе препаратами, содержащими тиомерсал[3][4].
Описаны ассоциации эозинофильного целлюлита с гематологическими и онкологическими заболеваниями, включая хронический миелолейкоз, хронический лимфолейкоз, неходжкинские лимфомы, а также с солидными новообразованиями. Заболевание может сочетаться с иммуновоспалительными состояниями, такими как эозинофильный гранулёматоз с полиангиитом, гиперэозинофильный синдром, атопический дерматит и язвенный колит. В ряде наблюдений эозинофильный целлюлит предшествовал развитию системных эозинофильных заболеваний либо выявлялся одновременно с ними[5][8].
Патогенез
Патогенез эозинофильного целлюлита до конца не изучен. Наиболее обоснованной считается концепция иммунной реакции гиперчувствительности IVb типа, связанной с активацией Th2-лимфоцитов и нарушением регуляции эозинофильного ответа. Ключевым звеном патогенеза является гиперпродукция интерлейкина-5, приводящая к активации, миграции и накоплению эозинофилов в коже. У пациентов выявляется повышенная экспрессия CD25 — альфа-субъединицы рецептора интерлейкина-2 — на поверхности эозинофилов, что способствует их активации и пролонгированию воспалительного ответа. Активированные эозинофилы высвобождают эозинофильный катионный белок и основной белок эозинофилов, обладающие выраженным цитотоксическим действием. Эти медиаторы вызывают повреждение коллагеновых волокон, дегрануляцию тучных клеток, высвобождение гистамина и других провоспалительных факторов, что приводит к развитию отёка, воспаления и инфильтрации дермы[3][4]. В коже формируются характерные эозинофильные инфильтраты, а также так называемые «пламенеющие фигуры», представляющие собой скопления эозинофильных гранул и разрушенных волокон соединительной ткани. В ряде случаев отмечается гиперреактивность Т-лимфоцитов, преимущественно CD4+клеток, с усиленной продукцией цитокинов, поддерживающих эозинофильное воспаление. Предполагается, что именно нарушение иммунной регуляции и избыточный эозинофильный ответ лежат в основе хронического или рецидивирующего течения заболевания[2].
Связь эозинофильного целлюлита с другими эозинофил-ассоциированными заболеваниями позволяет рассматривать его как возможное проявление или начальный этап более широкого иммуновоспалительного процесса[8].
Эпидемиология
Эозинофильный целлюлит относится к редким дерматозам. В мировой литературе описано менее двухсот случаев заболевания. Патология встречается во всех географических регионах, однако её истинная распространённость остаётся неизвестной, что связано с редкостью заболевания и вероятной недодиагностикой. Эозинофильный целлюлит преимущественно выявляется у взрослых, однако описаны случаи заболевания и в детском возрасте. У детей чаще наблюдается классический бляшечный вариант течения, тогда как у взрослых преобладают формы, клинически напоминающие кольцевидную гранулёму. Половых и расовых различий в частоте возникновения заболевания не выявлено[7]. Заболеваемость среди мужчин и женщин считается сопоставимой[9]. В большинстве случаев заболевание носит спорадический характер. В отечественной литературе описания эозинофильного целлюлита единичны[2][4].
Диагностика
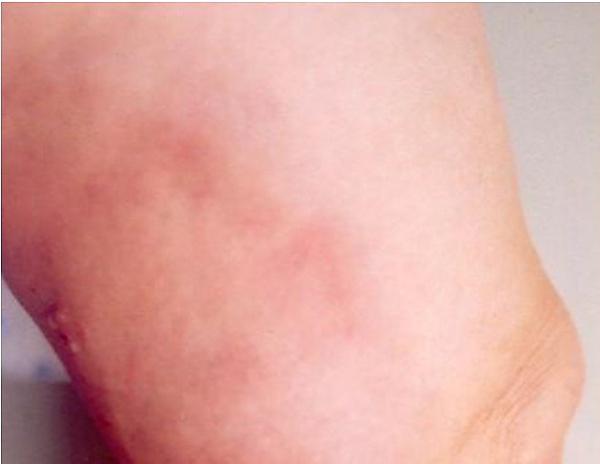
Клиническая картина синдрома Уэллса характеризуется появлением одиночных или множественных воспалительных очагов, преимущественно локализующихся на конечностях и туловище. Реже поражаются лицо и шея. Заболевание обычно начинается остро с появления эритемы и отёка кожи, которые впоследствии трансформируются в плотные воспалительные бляшки с чёткими контурами и фиолетово-красным оттенком по периферии. В центральной части элементов нередко формируется более светлая либо зеленовато-серая зона[3][5].
Для начального периода характерны субъективные ощущения жжения, зуда или болезненности в области поражения. В ряде случаев кожным проявлениям предшествует продромальный период с локальным дискомфортом[4]. По мере прогрессирования процесса на поверхности очагов могут появляться везикулы или пузыри, заполненные серозным либо серозно-геморрагическим содержимым. Элементы часто приобретают кольцевидную или дугообразную форму[3][5].
Клиническое течение отличается выраженной динамикой. В течение нескольких дней элементы увеличиваются в размерах, изменяют окраску от ярко-эритематозной до фиолетово-красной, а затем приобретают синевато-серый или зеленоватый оттенок. В дальнейшем воспалительные изменения постепенно регрессируют. Очаги обычно разрешаются самостоятельно в течение нескольких недель или месяцев без формирования рубцов, однако в редких случаях возможно изъязвление. Для синдрома Уэллса характерно рецидивирующее течение. Повторные эпизоды могут возникать через месяцы или годы, при этом локализация элементов обычно меняется. В межрецидивный период возможно полное клиническое благополучие. Клинические проявления отличаются полиморфизмом. У детей чаще наблюдается бляшечный вариант течения, тогда как у взрослых преобладают кольцевидные формы. Системные проявления для синдрома Уэллса нехарактерны, однако у части пациентов могут отмечаться субфебрильная температура, общее недомогание и артралгии[3][6]. В редких случаях заболевание сопровождается более выраженными системными симптомами[2][4].
Лабораторная диагностика при эозинофильном целлюлите направлена на подтверждение эозинофильного характера воспаления, выявление возможных системных проявлений и исключение ассоциированных заболеваний. В общем анализе крови у части пациентов выявляется увеличение количества эозинофилов, преимущественно в острой фазе заболевания. Эозинофилия носит непостоянный характер и обнаруживается примерно у половины больных. В ряде случаев отмечается повышение концентрации эозинофильного катионного белка и интерлейкина-5 в сыворотке крови, что отражает степень активации эозинофилов и коррелирует с выраженностью воспалительного процесса. Эти показатели не являются специфичными, однако могут служить дополнительными маркёрами активности заболевания. При иммунологическом исследовании описано увеличение доли CD3+ и CD4+Т-лимфоцитов в периферической крови, а также повышенная экспрессия CD25, отражающая активацию Т-клеточного звена иммунитета. Выявленные изменения подтверждают участие Th2-опосредованного иммунного ответа в патогенезе заболевания[4].
Гистологическое исследование биопсийного материала кожи является основным лабораторным методом подтверждения диагноза. В ранней стадии заболевания в дерме выявляется выраженный отёк и плотный инфильтрат из эозинофилов, часть которых находится в состоянии дегрануляции. Инфильтрат может распространяться в подкожную жировую клетчатку и, реже, в подлежащие мышечные структуры. На этом этапе возможно образование пузырей, содержащих эозинофилы, чаще субэпидермальной локализации. В подострой стадии формируются характерные «фигуры пламени», представляющие собой отложения гранул эозинофилов и основного эозинофильного белка на коллагеновых волокнах, окружённых гистиоцитарным и эозинофильным инфильтратом[5]. В регрессирующей стадии количество эозинофилов уменьшается, преобладают гистиоциты, могут формироваться мелкие гранулёмы и участки коллагенизации[3][4].
Следует учитывать, что «фигуры пламени» не являются строго специфичными для эозинофильного целлюлита и могут выявляться при других дерматозах, сопровождающихся эозинофильной инфильтрацией[4].
Инструментальные методы исследования при эозинофильном целлюлите имеют вспомогательное значение и применяются преимущественно с целью исключения сопутствующих или ассоциированных состояний. Специфических инструментальных признаков заболевания не существует. При наличии системных симптомов или подозрении на сопутствующую патологию может выполняться рентгенография органов грудной клетки для исключения поражения лёгких и новообразований. В отдельных случаях показано ультразвуковое исследование внутренних органов с целью исключения гематологических и онкологических заболеваний[7].
Дифференциальная диагностика
Дифференциальную диагностику эозинофильного целлюлита следует проводить со следующими заболеваниями[4][6]:
- бактериальный целлюлит;
- рожистое воспаление;
- паразитарные инвазии;
- эозинофильный гранулёматоз с полиангиитом;
- укусы членистоногих;
- аллергический контактный дерматит;
- хроническая крапивница;
- медикаментозный дерматит;
- буллёзные расстройства, вызванные лекарственными средствами;
- кольцевидная гранулёма;
- болезнь Лайма;
- детский гиперэозинофильный синдром;
- хроническая мигрирующая эритема[5];
- кожный дирофиляриоз[2];
- DRESS-синдром (лекарственная реакция с эозинофилией и системными симптомами)[2];
- герпес беременных[9];
- дерматофития[9].
Осложнения
В большинстве случаев эозинофильный целлюлит не приводит к развитию тяжёлых осложнений. Неблагоприятные последствия обычно связаны с рецидивирующим или длительно сохраняющимся кожным процессом. Возможны формирование стойкой поствоспалительной гиперпигментации и развитие рубцовой алопеции при поражении волосистой части головы. В редких случаях отмечаются общие симптомы, включая недомогание и повышение температуры тела[4][7].
Лечение
Лечение синдрома Уэллса не имеет унифицированных стандартов, что обусловлено редкостью заболевания и вариабельностью клинического течения. Выбор терапевтической тактики определяется выраженностью кожного процесса, частотой рецидивов, наличием системных проявлений и сопутствующей патологии. Во многих случаях заболевание характеризуется доброкачественным течением и склонностью к самостоятельному разрешению, что требует взвешенного подхода к назначению системной терапии[5][7].
При лёгком течении заболевания возможно применение наружных глюкокортикоидов III класса активности, включая мометазона фуроат, метилпреднизолона ацепонат и бетаметазона дипропионат. Препараты назначаются курсами продолжительностью 2-3 недели. В качестве альтернативы или дополнения, особенно при локализованных формах и наличии противопоказаний к применению топических кортикостероидов, могут использоваться ингибиторы кальциневрина, в частности такролимус[4]. При более тяжёлом или рецидивирующем течении показано назначение системных глюкокортикоидов. Наиболее часто применяется преднизолон в дозе 0,5-1 мг/кг массы тела в сутки с постепенным снижением дозы в течение 2-3 недель. В ряде случаев на фоне уменьшения дозы отмечаются рецидивы кожного процесса, что может приводить к формированию стероидозависимого течения[3][5].
Антигистаминные препараты используются в качестве вспомогательной терапии, преимущественно при наличии зуда. В качестве препаратов второй линии применяются дапсон, миноциклин, гидроксихлорохин, колхицин и гризеофульвин. Дапсон может использоваться как в монотерапии, так и в комбинации с глюкокортикоидами, включая его применение в качестве стероидсберегающего средства. Продолжительность терапии определяется клиническим эффектом и переносимостью терапии[3][5].
При резистентном или торпидном течении заболевания возможно применение иммунодепрессантов, в частности циклоспорина. В отдельных случаях описано использование биологических препаратов, включая ингибиторы интерлейкина-5, преимущественно у пациентов с выраженной эозинофилией и частыми рецидивами. Данные методы рассматриваются как варианты терапии при отсутствии эффекта от стандартного лечения[3][5].
В комплексной терапии при хроническом или рецидивирующем течении может применяться фототерапия, включая узкополосное ультрафиолетовое облучение и ПУВА-терапию, представляющую собой фотохимиотерапию с использованием псораленов и последующим облучением кожи длинноволновым ультрафиолетом спектра A[4][7].
Прогноз
Прогноз при эозинофильном целлюлите в целом благоприятный. Заболевание характеризуется доброкачественным течением и склонностью к самостоятельному разрешению. Кожные высыпания, как правило, регрессируют в течение нескольких недель или месяцев, чаще без формирования рубцов. В ряде случаев после разрешения очагов могут сохраняться нарушения пигментации кожи, а при вовлечении волосистой части головы — формирование рубцовой алопеции. Для заболевания характерно рецидивирующее течение. У части пациентов эпизоды могут повторяться, а в отдельных случаях процесс сохраняется на протяжении нескольких лет до полного разрешения[4][6].
Несмотря на возможное хроническое или рецидивирующее течение, общее течение заболевания остаётся доброкачественным. Системные осложнения развиваются редко. Вместе с тем синдром Уэллса может сочетаться с гематологическими, онкологическими и иммуновоспалительными заболеваниями, что требует клинической настороженности и динамического наблюдения. В подобных ситуациях течение заболевания может приобретать более упорный и затяжной характер[5].
Диспансерное наблюдение
Пациенты с синдромом Уэллса подлежат динамическому наблюдению с учётом активности кожного процесса и наличия сопутствующих заболеваний. Частота контрольных осмотров определяется выраженностью клинических проявлений и характером течения заболевания. При рецидивирующем или затяжном течении рекомендуется регулярная оценка общего состояния пациента, контроль кожных проявлений и своевременное исключение сопутствующей патологии, включая гематологические и инфекционные заболевания. Тактика наблюдения и объём диагностических мероприятий определяются индивидуально. Особое внимание следует уделять пациентам с повторными эпизодами заболевания, наличием системных симптомов или недостаточным ответом на проводимую терапию[5][7].
Профилактика
Специфических методов профилактики эозинофильного целлюлита не разработано. Профилактические мероприятия направлены на своевременное выявление и коррекцию возможных фоновых и ассоциированных состояний, включая гематологические заболевания, инфекционные процессы и иммуновоспалительные нарушения. Пациентам рекомендуется медицинское наблюдение при появлении рецидивирующих кожных высыпаний, особенно при их длительном сохранении или атипичном течении. Существенное значение имеет информирование пациента о доброкачественном характере заболевания и возможной склонности к рецидивированию[5][7].