Острый генерализованный экзантематозный пустулёз
О́стрый генерализо́ванный экзантемато́зный пустулёз (ОГЭП, пустулёзная лека́рственная сы́пь, токси́ческая пустулодерми́я, экзантемато́зная лека́рственная сы́пь) — редкая тяжёлая кожная реакция, в подавляющем большинстве случаев возникающая на фоне приёма лекарственных препаратов. Заболевание характеризуется внезапным появлением множественных стерильных нефолликулярных пустул на эритематозно-отёчном фоне кожи, нередко сопровождающихся зудом, жжением и лихорадкой. Заболевание относится к группе тяжёлых кожных побочных реакций на лекарственные средства, наряду с синдромом Стивенса — Джонсона, токсическим эпидермальным некролизом и DRESS-синдромом. В большинстве случаев ОГЭП развивается через 24—48 часов после начала лечения.
Наиболее частой причиной развития заболевания являются антибиотики (например, пенициллины, сульфаниламиды, цефалоспорины), противомалярийные препараты (гидроксихлорохин), противогрибковые препараты (например, тербинафин), противопаразитарные препараты (бензнидазол, празиквантел) и антигипертензивные препараты (дилтиазем). После отмены провоцирующего препарата высыпания обычно разрешаются самостоятельно в течение двух недель. Распространённость ОГЭП оценивается 1—5 случаев на миллион населения в год[2][3].
Общие сведения
История
Термин «острый генерализованный экзантематозный пустулёз» был введён в 1980 году Бейлотом и соавторами[4].
Этиология
В подавляющем большинстве случаев (более 90 %) ОГЭП связан с приёмом лекарственных препаратов. Наиболее часто его вызывают[3][5][6]:
- антибактериальные средства: бета-лактамные антибиотики (пенициллины, цефалоспорины), макролиды, хинолоны, сульфаниламиды, ванкомицин, левофлоксацин, имипенем, меропенем, тетрациклины;
- противогрибковые препараты: тербинафин, кетоконазол, флуконазол;
- противопаразитарные препараты: празиквантел, бензнидазол;
- противомалярийные средства: гидроксихлорохин;
- сердечно-сосудистые препараты: блокаторы кальциевых каналов (дилтиазем), антикоагулянты (апиксабан, дабигатран, эноксапарин), бета-блокаторы, ингибиторы АПФ, диуретики, гиполипидемические препараты;
- противосудорожные и психотропные средства: карбамазепин и др.;
- нестероидные противовоспалительные средства и анальгетики;
- противоопухолевые и иммуномодулирующие препараты;
- ингибиторы протонной помпы, антигистаминные препараты, контрастные вещества, витамины, противоанемические препараты, железо, растительные лекарственные средства, а также в редких случаях кортикостероиды.
Около 10 % случаев связаны с инфекциями:
- бактериальные — Chlamydia pneumoniae, Mycoplasma pneumoniae, Escherichia coli[3][4];
- вирусные — вирус Эпштейна-Барр, цитомегаловирус, парвовирус B19, энтеровирус, вирус Коксаки B4, аденовирус, вирус гепатита B, COVID-19[3][5];
- грибковые — кокцидиомикоз[3];
- паразитарные — эхинококк[4].
К другим провоцирующим факторам относят укусы пауков, воздействие ртути, лаки, псорален в сочетании с ультрафиолетовой терапией и ксенобиотики[4].
Предполагается также генетическая предрасположенность. Описана связь мутаций в гене IL36RN, кодирующем антагонист рецептора IL-36, с развитием генерализованных пустулёзных реакций[4][5].
Патогенез
ОГЭП относится к тяжёлым кожным реакциям на лекарственные препараты и рассматривается, как реакция гиперчувствительности замедленного типа (IV тип), опосредованная Т-клетками и сопровождающаяся выраженным нейтрофильным воспалением[4].
Ведущим звеном патогенеза считается активация лекарственно-специфических CD4+ и CD8+ Т-клеток. Под действием лекарственного препарата или его метаболита антигенпрезентирующие клетки представляют чужеродные эпитопы в комплексе с молекулами HLA, что запускает пролиферацию и миграцию сенсибилизированных Т-лимфоцитов в кожу. В эпидермисе CD8+ Т-клетки индуцируют апоптоз кератиноцитов с помощью перфорина, гранзима B и Fas-лигандов, что приводит к формированию везикул. Эти очаги служат источником провоспалительных цитокинов, главным образом IL-8, мощного хемоаттрактанта нейтрофилов. В дальнейшем везикулы трансформируются в стерильные пустулы за счёт массивного привлечения нейтрофилов[2][4].
Наряду с IL-8 важную роль играют IL-17, IL-22 и гранулоцитарно-макрофагальный колониестимулирующий фактор, которые усиливают хемотаксис, предотвращают апоптоз нейтрофилов и способствуют их накоплению в коже. В ряде случаев у пациентов выявляется повышенная экспрессия интерферон γ и IL-5, что объясняет сочетание нейтрофильного воспаления с периферической эозинофилией (до 30 % случаев)[2][4].
Помимо адаптивного, вовлекается врождённый иммунный ответ. У пациентов с ОГЭП описана активация тучных клеток, макрофагов и естественных киллеров, которые также секретируют провоспалительные медиаторы (включая гранулизин). Недавние исследования показали, что у некоторых пациентов моноциты способны быстро (в течение 1 часа) продуцировать IL-36γ под действием причинного препарата через TLR4-зависимый механизм. IL-36 усиливает секрецию IL-8 и других цитокинов, индуцируя раннее врождённое воспаление[2].
Отдельное значение имеют мутации в гене IL36RN, кодирующем антагонист рецептора IL-36. Потеря его функции приводит к неконтролируемой активации IL-36-зависимого каскада и избыточной выработке провоспалительных цитокинов (IL-1, IL-6, IL-8, IL-17, TNF-α)[2].
Для ОГЭП характерно наличие субкорнеальных и/или внутриэпидермальных спонгиозных пустул, заполненных в основном нейтрофилами с примесью эозинофилов. Часто выявляются некротические кератиноциты и выраженный спонгиоз эпидермиса при минимальном акантозе. В дерме отмечается отёк сосочкового слоя и периваскулярные или интерстициальные воспалительные инфильтраты, состоящие из лимфоцитов, нейтрофилов и единичных эозинофилов[2][6].
К дополнительным признакам относят слияние соседних пустул, лейкоцитокластический васкулит и смешанные дермальные инфильтраты. Наличие эозинофилов и некротических кератиноцитов, а также отсутствие выраженного акантоза и извитых сосудов в сосочковом слое дермы помогают дифференцировать ОГЭП от генерализованного пустулёзного псориаза[6][7].
Эпидемиология
ОГЭП считается редким заболеванием. По данным различных исследований, его заболеваемость оценивается в 1—5 случаев на 1 млн населения в год[8].
ОГЭП может развиться в любом возрасте: описаны случаи от 1 до 93 лет, однако большинство пациентов — старше 25 лет, особенно в возрасте 40—64 лет. Болезнь регистрируется у представителей обоих полов, но чаще — у женщин, средний возраст которых составляет 56 лет[2][6].
Отмечено, что ОГЭП чаще встречается у пациентов с повышенным индексом массы тела, что связывают с хронической продукцией провоспалительных цитокинов при ожирении[2].
Диагностика
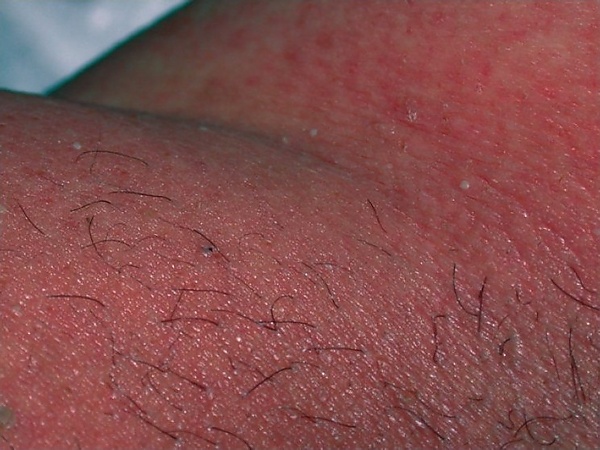
Для ОГЭП характерно внезапное появление множества мелких нефолликулярных стерильных пустул на отёчном эритематозном фоне, сопровождающихся зудом или жжением и лихорадкой. Высыпания обычно возникают через 24—48 часов после приёма лекарственного препарата, чаще всего начинаясь в интертригинозных зонах (подмышечные впадины, пах, субмаммарные области) и на лице, а затем быстро распространяются на туловище и конечности. Поражение слизистых оболочек встречается у 20-25 % пациентов, преимущественно ограничиваясь слизистой рта и губ[6]. Продромальные симптомы включают фебрильную лихорадку, недомогание, слабость и вялость[2][3]. В острой фазе могут наблюдаться отёк лица, лимфаденопатия и атипичные элементы сыпи. Атипичные проявления ОГЭП включают высыпания в виде атипичных мишеневидных поражений или булл[3][6].
Системные проявления регистрируются примерно у 17-20 % больных и включают поражение печени, почек (острая почечная недостаточность) и лёгких (плевральный выпот, дыхательная недостаточность)[2][3].
Через 1-2 недели пустулы разрешаются с характерным шелушением в виде «воротничка»[6]. Заболевание обычно протекает доброкачественно, однако тяжёлое течение с полиорганным поражением или суперинфекцией кожи может представлять угрозу для жизни[4].
Одним из подтипов ОГЭП является острый локализованный экзантематозный пустулёз, при котором поражения локализуются на одном или нескольких участках кожи. Наиболее частыми локализациями сыпи являются лицо, туловище и верхние конечности[3].
- Гистологическое исследование поражённых участков кожи[6].
- Клинический анализ крови — лейкоцитоз более 10 000 клеток/мкл, абсолютный нейтрофилёз до 7500 клеток/мкл и более; около 30 % пациентов имеют эозинофилию[2].
- Биохимический анализ крови — повышение концентрации С-реактивного белка[2]. Возможны признаки поражения печени (повышение концентрации трансаминаз, холестатические изменения) и почек (повышение концентрации креатинина)[2][6].
Для стандартизации диагностики ОГЭП Европейская исследовательская группа по изучению тяжёлых кожных побочных реакций (EuroSCAR) в 2001 году предложила балльную систему оценки, включающую клинические, лабораторные и гистологические данные. Суммарная оценка позволяет классифицировать ОГЭП[2][7]:
- 0 баллов и ниже — не ОГЭП;
- 1—4 балла — возможный ОГЭП;
- 5—7 баллов — вероятный ОГЭП;
- 8—12 баллов — окончательный (подтверждённый) ОГЭП.
| Баллы | ||
|---|---|---|
| Пустулы | Типичные | +2 |
| Совместимы с заболеванием | +1 | |
| Недостаточно типичные | 0 | |
| Эритема | Типичные | +2 |
| Совместимы с заболеванием | +1 | |
| Недостаточно типичные | 0 | |
| Распространение | Типичные | +2 |
| Совместимы с заболеванием | +1 | |
| Недостаточно типичные | 0 | |
| Пост-пустулёзная десквамация | Да | +1 |
| Нет/Недостаточная | 0 | |
| Вовлечённость слизистых оболочек | Есть | -2 |
| Нет | 0 | |
| Острое начало в течение 10 дней после начала терапии | Да | 0 |
| Нет | -2 | |
| Разрешение кожного процесса в течение 15 дней | Да | 0 |
| Нет | -4 | |
| Лихорадка ≥ 38ºС | Да | +1 |
| Нет | 0 | |
| Уровень полинуклеарных лейкоцитов > 7000 в мм3 | Да | +1 |
| Нет | 0 | |
| Гистология | Сочетается с другим заболеванием | -10 |
| Не репрезентативно/нет гистологии | 0 | |
| Экзоцитоз полиморфноядерных лейкоцитов | +1 | |
| Субкорнеальная и/или внутриэпидермальная негубчатая форма или пустулы с сосочковым отёком или субкорнеальная и/или внутриэпидермальная губчатая форма или пустулы без сосочкового отёка | +2 | |
| Губчатые субкорнеальные и/или внутриэпидермальные пустулы с сосочковым отёком | +3 | |
Ультразвуковое исследование органов брюшной полости — может выявляться стеатоз печени или гепатомегалия. При поражении почек могут наблюдаться признаки острой почечной недостаточности[2].
Дифференциальная диагностика
Включает:
- генерализованный пустулёзный псориаз,
- синдром Стивенса — Джонсона,
- синдром лекарственной гиперчувствительности,
- нейтрофильные дерматозы[5],
- субкорнеальный пустулёз Снеддона — Уилкинсона,
- васкулиты кожи,
- синдром стафилококковой обожжённой кожи,
- герпетиформная экзема,
- многоформная экссудативная эритема,
- буллёзное импетиго,
- буллёзная форма опоясывающего лишая,
- листовидная пузырчатка,
- эритематозная пузырчатка,
- пузырчатка обыкновенная[6],
- герпетиформный дерматит Дюринга[7].
Осложнения
Включают[6]:
- бактериальная суперинфекция кожи,
- повреждение печени, гепатомегалия,
- лимфаденопатия,
- повреждение почек,
- гипокальциемия,
- плевральные выпоты,
- дыхательная недостаточность,
- агранулоцитоз,
- полиорганная недостаточность,
- септический шок,
- летальный исход.
Лечение
Основой терапии ОГЭП является немедленная отмена лекарственного препарата, вызвавшего реакцию. В большинстве случаев заболевание имеет доброкачественное и самокупирующееся течение, поэтому лечение носит поддерживающий характер. Оно включает применение местных глюкокортикоидов и антисептических растворов в пустулёзную фазу, увлажняющих средств в период десквамации, жаропонижающих и антигистаминных препаратов[2][6].
В тяжёлых случаях, сопровождающихся обширными поражениями кожи или признаками системного вовлечения, могут быть назначены короткие курсы системных глюкокортикооидов. При стероидрефрактерном течении или наличии противопоказаний рассматривается использование циклоспорина[2].
Прогноз
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.