Полиморфный фотодерматоз
Полимо́рфный фотодермато́з (полимо́рфная светова́я сы́пь, полимо́рфный фотодермати́т, весе́нне-ле́тний фотодермати́т) — фотодерматоз, проявляющийся зудящими высыпаниями на открытых участках кожи после воздействия солнечного света, преимущественно в весенне-летний период. Высыпания могут быть пятнистые, папулёзные, везикулёзные или бляшечные, обычно возникающие через несколько часов или суток после инсоляции. Высыпания часто самостоятельно регрессируют в течение нескольких дней или нескольких недель[1][2].
Что важно знать
| Полиморфный фотодерматоз | |
|---|---|
| МКБ-11 | EJ30.0 |
| МКБ-10 | L56.4 |
| МКБ-9 | 692.72 |
| DiseasesDB | 10327 |
| MedlinePlus | 001477 |
История
Фотодерматоз был впервые описан врачом Томасом Бейтманом в XIX веке, который определил его, как солнечную экзему с рецидивирующими нерубцовыми экзематозными поражениями[3][4].
В 1900 году датский врач Карл Раш провёл исследование влияния солнечного света на кожу пациентов. В ходе работы он впервые описал экземоподобную полиморфную световую сыпь. Именно ему приписывают введение термина «полиморфная световая сыпь»[5][6].
Классификация
Этиология
Точная причина полиморфного фотодерматоза не установлена. Заболевание рассматривается как многофакторное, с участием генетических, иммунных и внешних факторов. Считается, что полиморфный фотодерматоз представляет собой реакцию гиперчувствительности замедленного типа к эндогенным кожным антигенам, которые образуются под действием ультрафиолетового излучения[1][9].
В 15—46 % случаев выявляется семейная предрасположенность, что подтверждает участие наследственных факторов[10].
Факторами, способствующими развитию заболевания, могут быть нарушение изменения микробиома кожи и действие окислительного стресса[11][12]. Преобладание женщин среди больных и уменьшение выраженности симптомов после наступления менопаузы позволяют предполагать участие эстрогена в патогенезе заболевания[12][13].
Патогенез
В основе патогенеза лежит реакция гиперчувствительности замедленного типа IV на фотоиндуцированные антигены кожи. У здоровых людей ультрафиолетовое излучение вызывает иммуносупрессию, ограничивая воспалительные реакции, однако у пациентов с полиморфным фотодерматозом этот механизм нарушен[9][14].
После воздействия ультрафиолета в коже больных происходит активация Т-лимфоцитов, преимущественно CD4+, и высвобождение провоспалительных цитокинов, включая интерлейкин-1. Через 48—72 часа преобладают CD8+ лимфоциты, что сопровождается развитием воспалительной инфильтрации дермы[14].
Нарушение апоптоза кератиноцитов и снижение экспрессии генов, ответственных за удаление апоптотических клеток (C1S, SCARB1), приводят к накоплению фотонеоантигенов и поддержанию воспалительного процесса. Дополнительную роль играют изменения микробиома кожи, сопровождающиеся снижением его разнообразия и преобладанием условно-патогенных микроорганизмов, чаще золотистого стафилококка[14].
Иммунная дисрегуляция проявляется снижением экспрессии фактора некроза опухоли α, интерлейкинов 4 и 10, уменьшением числа клеток Лангерганса и нарушением формирования иммунотолерантности. Повышение уровней цитокинов семейства интерлейкина 1 и 36 способствует усилению местного воспалительного ответа[14].
Предполагают, что эстрадиол способен препятствовать иммуносупрессии, индуцируемой ультрафиолетовым излучением, что частично объясняет половую предрасположенность заболевания и тенденцию к ремиссии после менопаузы[14].
При гистологическом исследовании в эпидермисе наблюдаются спонгиоз, образование везикул, увеличение количества клеток Лангерганса, в дерме периваскулярный, преимущественно мононуклеарный клеточный инфильтрат и отёк, а также увеличение дермальных макрофагов. Клетками этого инфильтрата являются преимущественно Т-лимфоциты, обычно CD4+ при ранних поражениях и CD8+ при длительном течении. В недавно появившихся очагах могут быть обнаружены нейтрофилы[9][15].
Эпидемиология
Полиморфный фотодерматоз является одним из наиболее распространённых фотодерматозов, встречаясь у 5—20 % населения в зависимости от популяции и географического положения[1]. Заболевание чаще наблюдается в странах с умеренным климатом и низкой интенсивностью солнечного излучения, особенно в Северной Европе, где его распространённость достигает 15—20 %, тогда как в Австралии и Новой Зеландии она не превышает 5 %[9]. Полиморфный фотодерматоз может возникать у представителей всех рас и фототипов кожи, однако чаще встречается у лиц со светлой кожей, преимущественно с I фототипом по Фицпатрику. Фотодерматоз может развиться в любом возрасте[1], однако наиболее часто заболевание проявляется у женщин в возрасте от 20 до 40 лет, при этом соотношение женщин и мужчин варьирует от 2:1 до 9:1[9][16]. Возникновение заболевания связано с сезонным воздействием солнечного света и обычно отмечается поздней весной или в начале лета. В педиатрической практике дебют заболевания обычно возникает у детей старшего школьного возраста[1].
Диагностика
Первые высыпания обычно появляются через несколько часов или суток (чаще 18—24 часа) после инсоляции, реже — спустя несколько дней. В типичных случаях поражения локализуются на открытых участках кожи — в области шеи, груди, плеч, предплечий, голеней, тыла кистей и стоп; лицо поражается редко. Очаги, как правило, распределены симметрично и не охватывают всю открытую поверхность кожи[10][15].
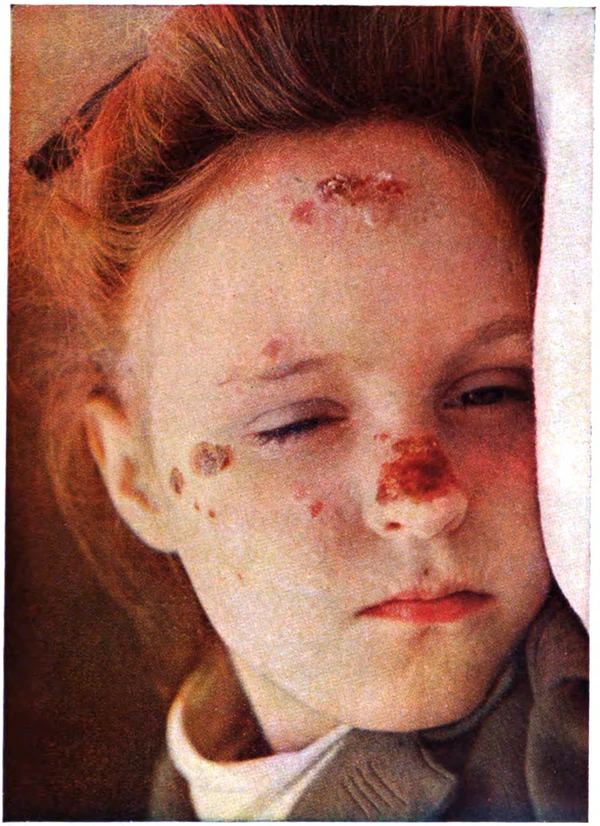
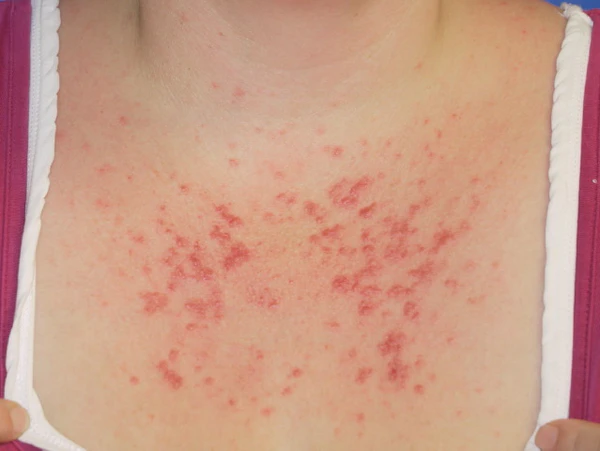
Заболевание характеризуется выраженным полиморфизмом высыпаний. У одного и того же пациента морфологический тип элементов обычно постоянен, но среди больных могут наблюдаться разнообразные варианты: эритематозные пятна, папулы, папуловезикулы, мелкие везикулы, уртикарные и экзематозные высыпания, а также очаги, напоминающие полиморфную эритему или кольцевидную гранулёму[1]. Наиболее типичными считаются розово-красные папулы диаметром 0,2—1 см на эритематозном фоне, иногда с тенденцией к слиянию в бляшки. Вследствие выраженного зуда нередко появляются экскориации и геморрагические корочки. У части больных преобладают папуло-везикулёзные высыпания на открытых участках кожи, сопровождающиеся мокнутием по типу экземы[17]. В ряде случаев наблюдаются сопутствующие проявления — актинический хейлит, жжение, боль, зуд различной степени выраженности[1], редко — общее недомогание, головная боль, субфебрильная температура[9].
После прекращения воздействия солнечного света элементы сыпи разрешаются в течение нескольких дней или 1-2 недель, не оставляя после себя рубцов. Течение хроническое, рецидивирующее, с обострениями весной и летом и ремиссией осенью и зимой. У части пациентов с годами наблюдается снижение выраженности обострений или самопроизвольное выздоровление[9][15].
Для полиморфного фотодерматоза характерен феномен адаптации — уменьшение симптомов заболевания после неоднократного пребывания больного на солнце в течение короткого периода времени. Этот феномен обусловлен развитием толерантности кожи к солнечному свету, в связи с чем у многих больных высыпания, появившись весной или ранним летом, в дальнейшем не рецидивируют[1].
- Гистологическое исследование поражённых участков кожи[9].
- Могут быть обнаружены положительные антинуклеарные антитела и экстрагируемый ядерный антиген в низком титре[9]
- Фотопровокационные тесты — проводятся с целью выявления типичных высыпаний и определения спектра ультрафиолетового излучения, провоцирующего заболевание. На участки кожи, свободные от элементов, наносятся дозы ультрафиолетового излучения типа А (320—400 нм) и/или типа В (280—320 нм) — 1—2 минимальные эритемные дозы. Облучение повторяется в течение 3—5 дней подряд. Положительная реакция наблюдается примерно у 60 % больных, у 10—40 % возможен ложноотрицательный результат[1][9].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- поздняя кожная порфирия;
- эритропоэтическая протопорфирия (при развитии везикуло-буллёзных высыпаний);
- красная волчанка[1];
- солнечная крапивница;
- лимфоцитарная инфильтрация Джесснера — Канофа;
- атопический дерматит,
- фотосенсибилизация;
- себорейный дерматит[10];
- наследственные генодерматозы (пигментная ксеродерма, трихотилодистрофия, синдром Блюма, синдром Ротмунда — Томсона);
- метаболические нарушения (врождённая эритропоэтическая порфирия, гепатоэритропоэтическая порфирия);
- псориаз;
- красный плоский лишай;
- склероатрофический лихен;
- простой герпес;
- многоформная экссудативная эритема;
- вирусная экзантема[15],
- саркоидоз,
- эозинофильная гранулёма лица[15].
Лечение
Основой терапии является устранение воздействия ультрафиолетового излучения. Рекомендуется избегать пребывания на солнце в часы пиковой инсоляции. Применяются солнцезащитные кремы широкого спектра действия[10].
Наружная терапия — при лёгких и умеренных формах заболевания применяются местныеглюкокортикоиды: мометазон, бетаметазон дипропионат, гидрокортизон[10].
Системная терапия — при выраженном течении заболевания или отсутствии эффекта от наружных средств назначают короткий курс пероральных глюкокортикоидов (преднизолон). В тяжёлых случаях возможна терапия иммунодепрессантами (азатиоприн, циклоспорин)[10].
Прогноз
Полиморфный фотодерматоз, как правило, имеет доброкачественное течение и может регрессировать самостоятельно без специфического лечения[18].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Фотозащитные меры являются основой профилактики полиморфного фотодерматоза. Пациентам рекомендуется избегать пребывания на солнце в часы максимальной инсоляции, носить одежду из плотных тканей с длинными рукавами, головные уборы. Необходимо регулярное использование солнцезащитных кремов широкого спектра действия[10].
Фототерапия (десенсибилизирующая терапия) — проводится с профилактической целью в конце зимы или начале весны для выработки фототолерантности. Используется узкополосное ультрафиолетовое излучение типа В или комбинированное ультрафиолетовое типа А/В облучение низкими дозами 2—3 раза в неделю курсом 4—6 недель[9][10].
Фармакологическая профилактика может включать применение гидроксихлорохина, никотинамида и антиоксидантов, способствующих повышению устойчивости кожи к ультрафиолету. Наиболее изученными средствами являются бета-каротин, ликопин, астаксантин и экстракт папоротника Polypodium leucotomos. Местное применение кальципотриола перед выходом на солнце может снижать риск обострений[9][10].