Синдром медиопателлярной складки
Синдро́м медиопателля́рной скла́дки (СМПС; англ. plica syndrome[1]) — болезнь коленного сустава, вызванная гипертрофией медиопателлярной синовиальной складки и проявляющаяся болью, щелчками, отёком в области сустава, ограничением объёма движений. Синдром развивается на фоне травм, воспаления или высокой нагрузки на коленный сустав[2][3]. СМПС составляет до 31 % болезней коленного сустава[4]. Для лечения используют нестероидные противовоспалительные препараты, глюкокортикоиды, артроскопическую резекцию медиопателлярной складки[5]. Прогноз благоприятный[3].
Общие сведения
История
Анатомия синовиальных складок коленного сустава была впервые описал А. Фулертон в 1916 году при вскрытии трупа. Их артроскопический вид первым описал С. Лино в 1939 году[6].
Классификация
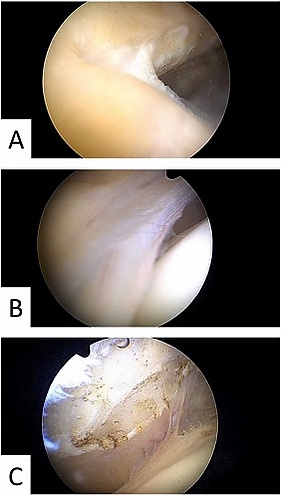
Классификация Ж. Сакакибара:
- тип А — линейное жгутообразное утолщение синовиальной складки по медиальной поверхности капсулы сустава;
- тип B — удлинённая линейная складка с неровными контурами, не доходящая до медиального мыщелка бедренной кости;
- тип С — удлинённая толстая складка с неровными бахромчатыми контурами, доходящая до медиального мыщелка бедренной кости;
- тип D — толстая неровная фенестрированная в центре складка доходит до медиального мыщелка бедренной кости[2].
Этиология
Патогенез
Медиопателлярная синовиальная складка — остаток синовиальной оболочки[7]. Она образуется из мезенхимальной ткани сустава, которая не успела рассосаться к 10 неделе внутриутробного развития[3]. Это тонкая, богато васкуляризованная ткань, расположенная на внутренней поверхности капсулы сустава. Складка начинается от суставной мышцы колена и четырёхглавой мышцы бедра, проходит по медиальной поверхности капсулы сустава и вплетается в медиальную пателлофеморальную связку в области медиальной границы жирового тела Гоффа. Наличие медиопателлярной складки считается вариантом нормы[6].
В норме складка меняет форму и длину вместе с капсулой сустава[6]. После прямого удара, на фоне повторяющихся микротравм (прямой удар, повторяющаяся нагрузка, скручивание)[2], воспалительных или дегенеративных изменений[8] коленного сустава в складке появляются микроскопические повреждения, которые могут спровоцировать кровоизлияние или синовит. В результате складка гипертрофируется, утолщается и фиброзируется[9]. Эти изменения не позволяют складке легко «перекатываться» через внутренний мыщелок бедра во время движений в суставе[6]. Изменённая складка провоцирует разрушение суставного хряща медиальной фасетки надколенника и медиального мыщелка бедренной кости[2] — развивается хондромаляция суставных поверхностей пателлофеморального сустава[6]. В результате развивается пателлофеморальный артроз коленного сустава[2], снижается функция сустава.
Эпидемиология
По результатам аутопсий установлено, что медиопателлярная синовиальная складка присутствует у 46—50 % людей, а при артроскопических исследованиях выявляется в 18—80 % случаев[2]. На СМПС приходится до 31 % болезней коленного сустава[4], 3,25—11 % случаев боли в переднем отделе коленного сустава[6] и 17,4 % болезней коленного сустава, выявленных эндоскопически[10]. СМПС всегда сочетается с повреждением гиалинового хряща, а в 28,3 % — с изменением жирового тела Гоффа[4].
Диагностика
Пациенты жалуются на:
- боль по передней и переднемедиальной поверхности коленного сустава; боль выражена больше при разогнутом суставе и усиливается при нагрузке — при подъёме и спуске по лестнице, вставании из положения сидя, при длительном пребывании в положении сидя на корточках;
- болезненные щелчки или скрежет вдоль медиальной поверхности надколенника при сгибании и разгибании в коленном суставе[5][6];
- отёк в области коленного сустава;
- ограничение амплитуды движений в суставе[5].
Медиопателлярная складка пальпируется как болезненный тяж. При тесте медиопателлярной складки боль выражена сильнее при сгибании голени под острым углом и почти исчезает при сгибании под прямым углом[7].
Не используют.
Выполняют:
- магнитно-резонансную томографию коленного сустава — позволяет оценить ширину и длину складки, хондромаляцию медиального мыщелка бедра и надколенника;
- артроскопия коленного сустава — определяется аваскулярная перестройка краёв медиапателлярной складки, контактирующей с медиальным мыщелком бедренной кости во время движений[4].
Ультразвуковое исследование имеет низкую чувствительность, рентгенография малоинформативна. Оба исследования часто приводят к ошибочным диагнозам[4][7].
Состояния, от которых необходимо дифференцировать:
- разрыв мениска;
- остеохондральные повреждения;
- повреждения хряща;
- ревматоидный артрит;
- паренхиматозный миалгический синдром;
- сахарный диабет;
- гемофилия;
- болезнь Лайма[5];
- нестабильность надколенника[6];
- повреждение медиальной пателлофеморальной связки;
- хондромаляция суставных поверхностей пателлофеморального сочленения;
- повреждение пателлофеморальной части поверхностной порции медиальной коллатеральной связки;
- повреждение переднего рога внутреннего мениска;
- анзериновый бурсит[6];
- рассекающий остеохондрит;
- подвывих надколенника;
- остеоартрит;
- тендинит надколенника;
- патология крестообразной связки;
- пигментированный ворсинчато-узелковый синовит[3].
Лечение
Рекомендовано исключить нагрузки на поражённый сустав — противопоказаны бег и прыжки. Для снятия боли к суставу можно прикладывать пузырь со льдом. На этапе восстановления для поддержки сустава назначают кинезиологическое тейпирование и лечебную физкультуру, направленную на укрепление мышц и развитие эластичности связок[5].
На начальных этапах лечения для облегчения боли назначают нестероидные противовоспалительные препараты местно или внутрь. При неэффективности выполняют внутрисуставные инъекции глюкокортикоидов[5].
Артроскопическая резекция медиопателлярной складки рекомендована:
- при неэффективности консервативного лечения в течение 3 месяцев;
- при подозрении на повреждение хряща — СМПС типа C или D, даже если консервативное лечение длилось менее 3 месяцев[3].
Прогноз
Прогноз зависит от выраженности СМПС. Типы A и B лучше поддаются консервативной терапии[3]. После консервативного лечения у 60 % наступает улучшение[5]. У 73 % больных, получавших инъекции глюкокортикоидов боль исчезает, функция сустава восстанавливается[3]. О. С. Шиндлер и соавт. в метаанализе, опубликованном в 2014 году, показали, что после артроскопии у 64 % пациентов симптомы исчезают, у 26 % — стихают. По результатам метаанализа 2018 года, выполненного А. Д. Геррард и соавт., общие хорошие и превосходные исходы артроскопии достигнуты в 84,2 % случаев. Однако долгосрочный прогноз сомнительный — клинические результаты лучше у пациентов без поражений хряща; через 4,4 года после операции только у 36 % пациентов не было болей[5].
Примечания
Литература
- Герасименко М. А. Синдром медиопателлярной складки // Медицинский журнал. — 2014. — № 3. — С. 69—72.
- Ochkurenko A. A., Morozov A. K., Kurpyakov A. P., et al. Influence of femur condylus dysplasia on development of mediopatellar synovial fold hypertrophy // N.N. Priorov Journal of Traumatology and Orthopedics. — 2021-03-15. — Т. 28, № 1. — С. 35–43. — ISSN 0869-8678 2658-6738, 0869-8678. — doi:10.17816/vto58515.
- Pandya N. K. Plica Syndrome of the Knee // Journal of the Pediatric Orthopaedic Society of North America. — 2021-08. — Т. 3, № 3. — С. 279. — ISSN 2768-2765. — doi:10.55275/jposna-2021-279.
- Агафонов Я. Д., Байрашева П. В., Стяжкина С. Н., Неганова О. А. Методы диагностики синдрома медиопателлярной складки // Дневник науки. — 2024. — № 10.
Ссылки
- Casadei K. Plica Syndrome. StatPearls. StatPearls (10 апреля 2023). Дата обращения: 22 сентября 2025.