Узелковый фасциит
Узелковый фасциит — это доброкачественная опухоль мягких тканей, состоящая из миофибробластов, которая обычно возникает в подкожной клетчатке, фасциях и/или мышцах[2][3][4]. В литературе иногда встречаются названия редких вариантов узелкового фасциита в соответствии с их расположением в тканях. Наиболее часто используемыми и важными из них являются краниальный фасциит и внутрисосудистый фасциит[5]. В 2020 году Всемирная организация здравоохранения отнесла узелковый фасциит к категории доброкачественных фибробластических/миофибробластических опухолей[6]. Узелковый фасциит является наиболее распространённой из доброкачественных фибробластических пролиферативных опухолей мягких тканей[7].
Общие сведения
История
Из-за своего быстрого роста узелковый фасциит часто ошибочно диагностируется как злокачественная опухоль, обычно саркома[8]. Действительно, узелковый фасциит первоначально назывался подкожным псевдосаркоматозным фиброматозом, когда был впервые описан в 1955 году Конвалером и соавторами[9][8].
Классификация
Узелковый фасциит иногда подразделяют на три подтипа в зависимости от его преобладающей гистопатологической картины: миксоидный или реактивный (тип I), клеточный (тип II) и фиброзный (тип III)[7]. Эти закономерности, по-видимому, связаны с длительностью поражения, причём миксоидный вариант имеет тенденцию к наименьшей продолжительности, а клеточный и фиброзный варианты имеют тенденцию к постепенному увеличению продолжительности[10].
Патогенез
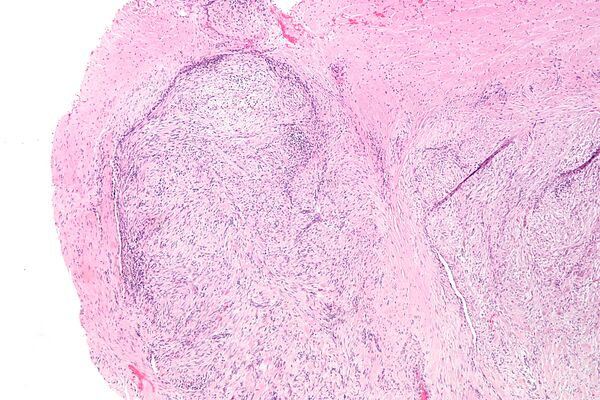
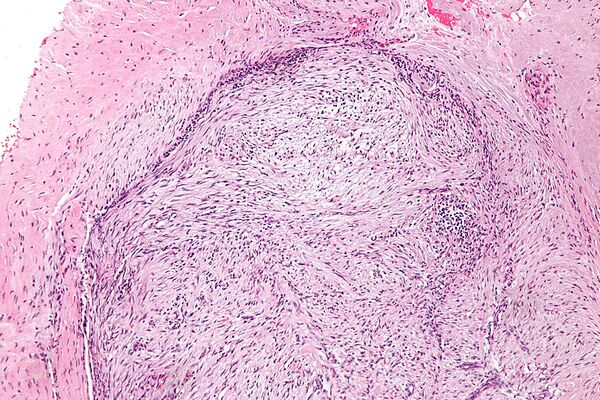
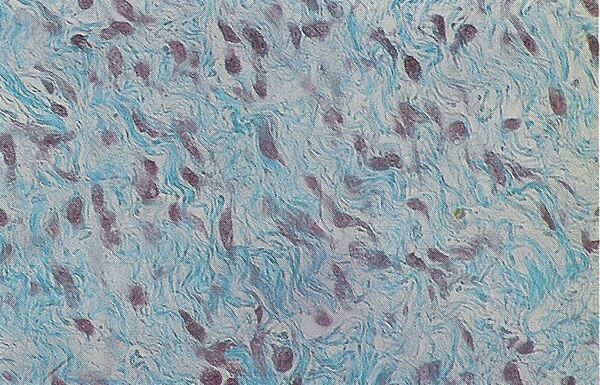
Микроскопическая гистопатология опухолей узелкового фасциита, окрашенных гематоксилином и эозином, состоит из веретенообразных миофибробластических клеток[8]. Эти клетки находятся в миксоидной или коллагеновой (с высоким содержанием коллагеновых волокон) ткани. Неопластические миофибробласты расположены в виде завитков и/или коротких пучков. Эти клетки могут демонстрировать высокую скорость репликации, если судить по их митотическому индексу, но эти митозы выглядят нормально. Опухолевые ткани часто содержат эритроциты, лимфоциты и гигантские остеокластоподобные клетки, а также могут содержать участки костеподобной ткани[11].
Иммуногистохимические анализы показывают, что клетки при узелковом фасциите обычно экспрессируют гладкомышечный актин, мышечно-специфический актин и белки виментина, но, как правило, не экспрессируют белки CD34, S-100, десмин, трипсин, фактор VIII, F4/80или HLA-DR1[11]. Необычно то, что клетки в опухолях узелкового фасциита экспрессируют белок CD68 (гистиоцит-специфический маркер)[7]
Гистопатология и экспрессия маркерных белков в опухолях краниального фасциита, как правило, более организованы и имеют более высокий уровень воспалительных клеточных инфильтратов, васкуляризации и поражения нижележащей кости, чем при узелковом фасциите[12].
Гистопатология и экспрессия маркерных белков во внутрисосудистых опухолях, поражённых фасциитом, как правило, расположены в виде последовательности или бессистемно и имеют везикулосодержащие ядра с выступающими ядрышками[6].
Узелковый фасциит долгое время считался реакцией на травму в том месте, где впоследствии развилась опухоль[13]. Однако результаты исследований 2020 и 2021 годов показывают, что до 92 % опухолей узелкового фасциита связаны с самоограничивающимся ростом клона неопластических клеток, содержащих гибридный ген. Гибридные гены — это аномальные гены, состоящие из частей двух разных генов, которые образуются в результате крупномасштабных генных мутаций, таких как хромосомные транслокации, интерстициальные делеции или инверсии. Гибридный ген, обнаруженный в опухолевых клетках узелкового фасциита, состоит из части гена USP6 в сочетании с любым из множества других генов. Его наиболее распространённым геном-партнёром при узелковом фасциите является ген MYH9 (миозин-9)[5][11]. Этот гибридный ген USP6-MYH9 образуется в результате транслокации части гена USP6, расположенной в полосе 13.2 на длинном (или «q») плече хромосомы 17[14], с частью гена MYH9, расположенной в полосе 13.2 на коротком (или «p») плече хромосомы 22[15]. Другие гены, которые взаимодействуют с геном USP6 для образования гибридного гена, обнаруженного при узелковом фасциите:
- RRBP1 (рибосомосвязывающий белок 1)
- CALU (калуменин)
- CTNNB1 (бета-катенин 1)
- MIR22HG[16]
- SPARC (секретируемый кислый белок, богатый цистеином)
- THBS2 (тромбоспондин-2)
- COL6A2 (альфа-2 цепь коллагена VI типа)
- SEC31A
- EIF5A (фактор инициации трансляции 5A эукариот)
- COL1A1 (альфа-1 цепь коллагена I типа)
- COL1A2 (альфа-2 цепь коллагена I типа)
- COL3A1 (альфа-1 цепь коллагена III типа)
- PAFAH1B1 (регуляторная субъединица 1 ацетилгидролазы 1b фактора активации тромбоцитов)
- SERPINH1 (член 1 семейства серпинов)[11]
- PDLIM7 (белок 7 доменов PDZ и LIM)
- MYL12A (лёгкая цепь 12A, регулирующая миозин)[17].
Хотя проанализировано очень мало случаев, USP6-содержащие гибридные гены были обнаружены в опухолевых клетках 7 из 15 протестированных случаев краниального фасцита и шести из шести протестированных случаев внутрисосудистого фасцита[6][18][19][20].
Все гибридные гены, содержащие USP6, при узелковом фасциите перепроизводят химерный белок, содержащий часть продукта гена USP6, убиквитинкарбоксил-концевую гидролазу 6a, которая обладает неконтролируемой деубиквитинизирующей ферментативной активностью. Это может привести к неадекватной стимуляции множества клеточных сигнальных путей, в том числе сигнальный путь Wnt, один из сигнальных путей JAK-STAT, сигнальный путь c-Jun и сигнальный путь NF-κB. Каждый из этих путей, при неправильной активации, способствует развитию различных опухолей[8][11].
В двух случаях узелкового фасциита были обнаружены опухолевые клетки, в которых ген USP6 слился с геном PPP6R3. В обоих этих случаях опухоли явно проявляли злокачественное поведение[11][21][22].
Эпидемиология
До 92 % случаев узелкового фасциита имеют в опухолевых клетках специфический тип гибридного гена, который может быть ответственен за нарушение регуляции роста и гибели клеток[8].
Узелковый фасциит встречается во всех возрастных группах, но чаще всего поражает людей в возрасте от 20 до 40 лет. Мужчины и женщины страдают в равной степени. Узелки обычно представляют собой быстро растущие одиночные образования, которые достигают своего окончательного размера (обычно 2-3 см) в течение нескольких недель[11]. Они локализуются в верхних конечностях (39-54 % случаев), туловище (15-20 % случаев), нижних конечностях (16-18 % случаев) и области головы или шеи (20 % случаев). Поражение области головы или шеи чаще наблюдается у детей[7]. Случаи узелкового фасциита в суставах или нервах редки, но все же встречаются[18][23]. Сообщалось об отдельных случаях узелкового фасциита в мочевом пузыре, предстательной железе, языке, нижних отделах женских половых путей и околоушной железе. В некоторых случаях опухоли узелкового фасциита регрессировали после инцизионной биопсии[7].
От краниального узелкового фасциита страдают чаще мужчины, чем женщины, и почти исключительно в возрасте от 3 недель до 6 лет[12].
В обзоре 50 случаев внутрисосудистый узелковый фасциит наблюдался у лиц в возрасте от 6 месяцев до 66 лет (средний возраст 27 лет), причём мужчины и женщины были поражены в равной степени (52 %:48 %). У людей с этим вариантом заболевания опухоль обычно локализуется вокруг кровеносных сосудов в области головы и шеи (34 % случаев), нижних конечностей (32 % случаев), верхних конечностей (20 % случаев) или туловища (14 % случаев). Опухоли возникают в мелких кровеносных сосудах слизистой оболочки полости рта, глаз, губ, щёк, языков и подкожной клетчатки конечностей (78 % всех случаев). Примерно в 18 % случаев поражаются крупные вены.
Диагностика
Постановка диагноза «узелковый фасциит» зависит от совокупности факторов, ни один из которых не является окончательным. К ним относятся: предрасположенность (особенно расположение в черепе, внутри кровеносных сосудов или за пределами этих областей); гистопатология (анализ митозов опухолевых клеток, которые, если они атипичны, убедительно свидетельствуют о том, что опухоль не является узелковым фасциитом)[8]; наличие миофибробластов, которые обычно экспрессируют специфический для мышц актин, SMA и виментин, могут экспрессировать CD68, но, как правило, не экспрессируют S100, десмин, трипсин, фактор VIII, F4/80 или CD34[8]; и наличие типичных опухолевых клеток, экспрессирующих USP6-содержащий гибридный ген[8].
В то время как узелковый фасциит может быть вызван локализованными повреждениями, недавние исследования показывают, что узелки являются истинными новообразованиями (то есть аномальной пролиферацией клеток без каких-либо провоцирующих событий).
Краниальный узелковый фасциит возникает в мягких и твёрдых тканях в наружных слоях черепа. Это заболевание обычно проявляются опухолью в областях головы, расположенных непосредственно над височными или теменными костями. Сообщалось об отдельных случаях поражения нижней челюсти, лобно-носовой области, передней носовой части позвоночника, орбиты и верхней челюсти. Характерно, что опухоль быстро увеличивается, не вызывает боли, редко регрессирует без лечения и может распространяться внутрь черепа[12].
Симптомы внутрисосудистого узелкового фасциита строго зависят от локализации опухолей и воздействия на поражённую сосудистую сеть. В большинстве случаев на поверхностных участках образуются небольшие (средний диаметр 1,5 см), безболезненные, медленно растущие образования. Однако опухоли, растущие в глубоких тканях, могут оставаться незамеченными до тех пор, пока они не станут достаточно большими (например, 15 см), чтобы препятствовать кровотоку. При поражении восходящей аорты могут наблюдаться признаки и симптомы острого расслоения аорты (например, сильная боль, сердечная недостаточность, остановка сердца, обморок, инсульт, ишемическая периферическая невропатия и/или параплегия), в то время как при поражении крупных вен может наблюдаться острый отёк, боль и дисфункция тканей/органов в анамнезе[6].
Для диагностики узелкового фасциита могут быть применяются методы визуализации, такие как ультразвуковое исследование или МРТ, которые помогают оценить характеристики узла и исключить другие заболевания. Важным этапом является также гистологическое исследование биоптата: может быть выполнена аспирационная биопсия тонкой иглой или иссечение образца ткани для гистологического исследования. Наличие характерных признаков, таких как пролиферация фибробластов и миофибробластов, может подтвердить диагноз узелкового фасциита[7].
Дифференциальная диагностика
Узелковый фасциит может напоминать и, следовательно, ошибочно диагностироваться как бугристая дерматофибросаркома, фибросаркома, злокачественная фиброзная гистиоцитома, веретеноклеточная меланома[24], лейомиосаркома[7] или воспалительная миофибробластическая опухоль[8].
Лечение
В некоторых случаях узелковый фасциит регрессировал после частичной биопсии, что позволяет предположить, что в некоторых случаях после биопсии может быть целесообразен осторожный выжидательный подход[11][7]. Наиболее распространённым и общепринятым методом лечения первого выбора при черепно-лицевом фасците и внутрисосудистых фасцитных опухолях является хирургическое удаление. Почти во всех случаях это удаление является лечебным, и рецидивы опухоли редки, даже в тех случаях, когда опухоль удалена лишь частично[7]. Кроме того, рецидивы опухоли обычно излечиваются простым повторным иссечением. Случаи узелкового фасциита также успешно лечились кортикостероидными препаратами (например, триамцинолоном), вводимыми непосредственно в опухоль[25]. Это лечение чаще всего применялось для пациентов с рецидивирующими опухолями. Однако в некоторых исследованиях было предложено пересмотреть диагноз при рецидивирующих узелковых опухолях[12].
Прогноз
В то время как практически у всех случаев узелквого фасциита и его вариантов были отличные прогнозы, у двух пациентов с гибридным геном USP6-PPP6R3 в опухолевых клетках узелкового фасциита были менее благоприятные прогнозы: их опухоли были локально инвазивными, неоднократно рецидивировали после хирургического удаления и постепенно увеличивались в размерах в течение 2 и 10 лет наблюдений[11][21]. В одном случае развились множественные метастазы, которые были частично купированы с помощью лучевой терапии. В другом случае была проведена широкая хирургическая резекция опухоли; у этого пациента не было метастазов, и через год после широкой резекции рецидивов не было[22].