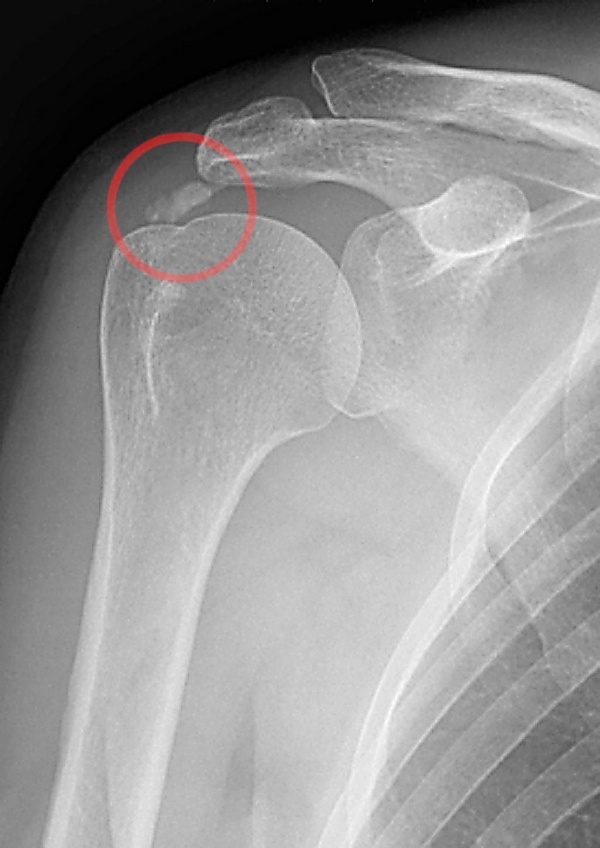
Кальцифицирующий тендинит
Кальцифицирующий тендинит — отложение гидроксиапатита в сухожилии, проявляющееся болью и ограничением подвижности в суставе[2][3]. Встречается чаще у женщин в возрасте 30—50 лет[4]. Причины неизвестны. В лечении используют физиотерапию, лечебную физкультуру, противовоспалительные препараты и удаление кальцинатов[5].
Общие сведения
История
Впервые появление кальцинатов в области плечевого сустава описал Пейнтер в 1907 году. Более подробно патологию, с точной локализацией проявления в толще сухожилий ротаторной манжеты плечевого сустава, описал Кодман в 1934 году[6].
Классификация
- Тип 1 — хорошо очерченный плотный формирующийся кальцификат.
- Тип 2 — мягкий контур/плотный или резкий/прозрачный.
- Тип 3 — прозрачный и мутный вид без чётких границ, резорбтивный[5].
- Тип А — плотные однородные чёткие контуры.
- Тип В — плотные сегментированные чёткие контуры.
- Тип С — гетерогенные нечёткие контуры.
- Тип D — дистрофические кальцификаты в месте прикрепления сухожилия вращательной манжеты плеча[5].
Этиология
Причины неизвестны[5].
Факторы риска:
Патогенез
Патогенез заключается в мукоидной дегенерации хряща. Фибробласты начинают действовать как хондроциты — откладывают гидроксиапатита в мягких сухожилиях[4]. Развитие болезни проходит в четыре фазы.
- Стадия прекальцификации. Происходит «хрящевание» сухожилия — клетки теноциты превращаются в хондроциты. Начинается отложение солей кальция.
- Стадия кальцификации. Формируется участок отложения солей кальция. Если он крупный, то может привести к импинджмент-синдрому: сдавлению сухожилия в узком пространстве, в котором он проходит. При этом сухожилие постоянно травмируется, воспаляется, а со временем развиваются его дегенеративные изменения. Стадия кальцификации проходит в две фазы:
- фаза формирования — отложение солей возле хондроцитов, разрастание и уплотнение кальцината, который становится похожим на кусок мела;
- фаза покоя — формирование лишённой кровеносных сосудов капсулы вокруг кальцината из хрящевой и фиброзной ткани.
- Стадия резорбции. В зоне кальцината развивается воспаление, возле капсулы появляются сосуды. Кальцинат размягчается, становится пастообразным. Он может прорвать капсулу и проникнуть в субакромиальное пространство. Если это случится, пациент ощутит сильную боль, а подвижность плечевого сустава уменьшится.
- Стадия посткальцификации. Формирование рубцовой ткани в области поражения. Он созревает и затвердевает[8].
Существует 3 гипотезы возникновения кальцифицирующего тендинита.
- Метаплазия. В основе гипотезы лежат компенсаторные (адаптационные) процессы. Метаплазия заключается в замещении соединительной ткани сухожилия надостной мышцы (реже ткани сухожилий других мышц ротаторной манжеты) новым подтипом соединительной ткани, который лучше приспособлен к сложившемуся неблагоприятному микроокружению.
- Метаболическое обызвествление. Гипотеза основана на неустойчивости физиологических кислотно-основных буферов. Если происходит внеклеточное отложение кальция, то он наслаивается на коллагеновые волокна и гликозаминогликаны. При этом коллаген выступает в роли ядра обызвествления, который необходим для индукции кристаллизации при относительно низкой концентрации исходного вещества в растворе. Образуются сферические кристаллы, которые ориентируются параллельно фибриллам коллагена и тесно с ним связаны, причём первые отложения появляются в многочисленных везикулах вдоль коллагеновых фибрилл.
- Дистрофическое обызвествление. Запускаются 4 механизма повреждения клеток сухожилия надостной мышцы. В условиях гипоксии активируется перекисное окисление, нарушается постоянство кальциевой среды, вследствие чего происходит активация ферментов, снижается синтез АТФ и происходит ранняя потеря проницаемости плазматической мембраны. Образуются очаги некроза, которые затем кальцифицируются, а кальциевые кристаллы запускают воспаление.
Эпидемиология
Чаще патология встречается в возрасте 30—50 лет и редко после 70 лет. Женщины болеют в два раза чаще[4].
Кальцифицирующий тендинит чаще поражает вращательную манжету плеча: надостная мышца страдает в 80 % случаев, подостная — в 15 %, подлопаточная — в 5 %. Однако заболевание может возникнуть в любом суставе: на втором месте по частоте — тазобедренный сустав, на третьем — коленный[3].
Диагностика
На стадии прекальцификации развивается бессимптомная фиброзно-хрящевая метаплазия. На стадии кальцификации тоже может не быть симптомов или появляется боль при движении в суставе. На стадии резорбции интенсивность боли максимальная — развивается бурсит, который обычно длится 2 недели. На стадии посткальцификации симптомы вариабельны часто, развивается ограничение движений[3].
Лабораторные исследования назначают для диагностики факторов риска[9].
Для диагностики используют:
- ультразвуковое исследование сустава (помогает выявить кальцификаты и отёк мягких тканей, которого не видно на рентгенограмме);
- рентгенография сустава (помогает визуализировать кальцификаты);
- магнитно-резонансная томография (на T1-взвешенных томограммах видны гипоинтенсивный гомогенный сигнал, утолщение прилегающего сухожилия, усиление сигнала вокруг отложения; на T2-взвешенных томограммах — гипоинтенсивные отложения кальция, гиперинтенсивный сигнал на периферии, гиперинтенсивная жидкость в подакромиально-поддельтовидной сумке)[3].
Дифференциальная диагностика
Состояния, от которых следует дифференцировать:
- субакромиальный импинджмент;
- разрыв вращательной манжеты[10];
- бурсит;
- артрит;
- остеоартроз[11];
- адгезивный капсулит[12].
Осложнения
Возможна миграция кальциевых отложений из сухожилий в подакромиально-поддельтовидную сумку или в большую бугристость плечевой кости[3].
Лечение
Физиотерапия, лечебная физкультура (растяжка и укрепление мышц), ударно-волновая терапия, промывание сустава под ультразвуковым контролем[5].
Пероральный приём нестероидных противовоспалительных препаратов, инъекции глюкокортикоидов. Выраженность симптомов снижается у 60—70 % пациентов в течение 6 месяцев[5].
Хирургическое лечение заключается в декомпрессии (удалении кальцинатов)[5]. После операции проводят комплексную реабилитацию, направленную на укрепление мышечного корсета сустава: физиотерапия, лечебная физкультура массаж, кинезиотейпирование[13].
Прогноз
При естественном ходе заболевания кальцинаты разрешаются спонтанно у 10 % пациентов в течение 3-х лет, и у 3 % пациентов симптомы исчезают за 1 год. Примерно у 90 % пациентов консервативное лечение оказывается эффективным. Хирургическое лечение требуется в 10 % случаев — при ярко выраженном болевом синдроме или при неэффективности консервативных методов лечения[14].
Диспансерное наблюдение
Больных наблюдает травматолог. План обследования составляют индивидуально.
Профилактика
Не разработана.
Примечания
Литература
- Mous A., Rasuli B., Weerakkody Y. Calcific tendinitis // Radiopaedia.org. — Radiopaedia.org, 2008-05-02. — doi:10.53347/rid-1994.
- Шостак Н. А., Клименко А. А. Боли в плечевом суставе – подходы к диагностике и лечению // Клиницист. — 2013. — № 1.