Врождённый дефицит фактора II
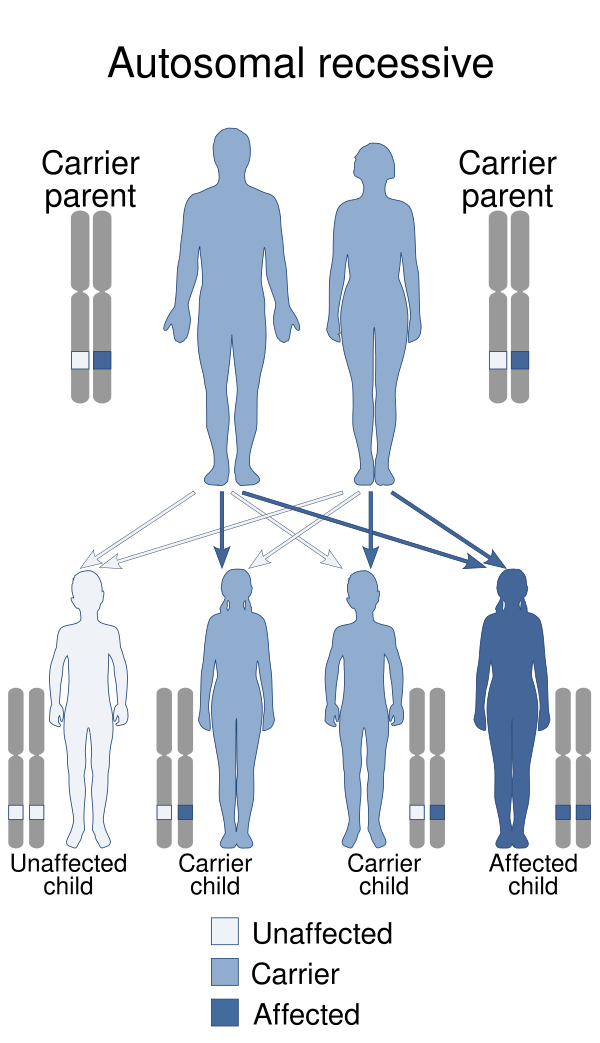
Насле́дственный дефици́т фа́ктора свёртывания кро́ви II (гипопротромбинеми́я, врождённый дефици́т фа́ктора II, диспротромбинеми́я, дефици́т протромби́на) — редкое генетическое заболевание, обусловленное снижением активности фактора свёртывания крови II (протромбина) в плазме, что приводит к нарушению процессов гемостаза различной степени выраженности. Заболевание развивается вследствие мутаций в гене F2, нарушающих синтез или функцию протромбина. Заболевание наследуется по аутосомно-рецессивному типу. Клинические проявления варьируют от тяжёлых кровотечений, включая гематомы, гемартрозы и кровотечения из слизистых оболочек, до бессимптомного течения. Диагностика основывается на клинических проявлениях, результатах коагулограммы и, при необходимости, молекулярно-генетических исследованиях. Основным методом лечения является заместительная терапия с использованием концентратов факторов свёртывания, свежезамороженной плазмы или протромбинового комплекса[2][3]. При своевременной терапии прогноз обычно благоприятный[4].
Общие сведения
Классификация
Классификация по степени тяжести[2]:
- лёгкая — активность фактора свёртывания II > 10 %;
- средняя — активность фактора свёртывания II — ≤ 10 %;
- тяжёлая — не определяется.
Этиология
Наследственный дефицит фактора свёртывания крови II — аутосомно-рецессивное заболевание, вызванное мутациями в гене F2, расположенном на 11-й хромосоме (11q11-q12)[4]. Ген F2 состоит из 14 экзонов и кодирует витамин K-зависимый гликопротеин — протромбин, который синтезируется в печени и циркулирует в крови в виде одноцепочечной молекулы. Описано более 40 мутаций гена F2, среди которых преобладают миссенс-мутации, однако также выявлены нонсенс-мутации, делеции и сплайсинговые мутации. Они локализуются преимущественно в каталитическом домене, в домене связывания с фибриногеном и в Na⁺-связывающей петле. Большинство из них приводят к снижению синтеза протромбина (гипопротромбинемия, дефицит I типа) или к продукции нефункционального белка с нарушенной активностью (диспротромбинемия, дефицит II типа). В ряде случаев наблюдаются сложные гетерозиготные формы с комбинированными дефектами[5][3].
Клинические проявления зависят от остаточной активности фактора II: при активности ниже 10-40 % могут наблюдаться спонтанные или травматические кровотечения, при более высоких значениях течение, как правило, бессимптомное. Полное отсутствие протромбина несовместимо с жизнью[5][2].
Патогенез
Протромбин играет ключевую роль в гемостазе, являясь предшественником тромбина — основного фермента свёртывания крови. В составе протромбиназного комплекса, состоящего из активированного фактора X (Xa), фактора V (Va), ионов кальция и фосфолипидов, происходит последовательное расщепление протромбина с образованием активного тромбина. Тромбин расщепляет фибриноген до фибрина, активирует тромбоциты и фактор XIII, стабилизируя образующийся тромб, а также участвует в регуляции фибринолиза и ингибирования свёртывания крови через активацию протеина С[5][3].
При дефиците протромбина нарушается образование тромбина, что приводит к снижению эффективности образования фибринового сгустка и увеличивает риск спонтанных или травматически-индуцированных кровотечений[5][3]. В случае диспротромбинемии, мутации в каталитическом домене могут дополнительно нарушать взаимодействие тромбина с антитромбином, что связано с риском развития тромбоэмболических осложнений[6].
Эпидемиология
Распространённость наследственного дефицита фактора свёртывания крови II в большинстве стран составляет 1:2 000 000 населения[2]. Заболевание выявляется у представителей обоих полов с одинаковой частотой[4]. Наиболее высокие показатели распространённости наблюдаются в регионах с повышенным уровнем близкородственных браков, а также среди населения латиноамериканского и испанского происхождения. Например, в Барселоне, Падуе, Сеговии и Пуэрто-Рико, наблюдается примерно 70 % всех случаев дефекта гена F2[3].
Клиническая картина
Врождённый дефицит фактора свёртывания крови II проявляется нарушением нормального гемостаза и склонностью к кровотечениям различной степени тяжести. Тяжесть геморрагического синдрома коррелирует с активностью фактора II: при активности менее 10 % преобладают тяжёлые кровотечения, при активности выше 10 % чаще наблюдаются лёгкие и умеренные симптомы. У гетерозиготных носителей с активностью фактора II в пределах 30-75 % заболевание, как правило, протекает бессимптомно[2][5]. Заболевание может проявляться в любом возрасте: от периода новорождённости до зрелого возраста, однако тяжёлые формы обычно выявляются в раннем детстве[3].
У новорождённых характерны кровотечения из культи пуповины, внутричерепные кровоизлияния, кровотечения в желудочно-кишечный тракт и массивные подкожные гематомы[3][7].
В детском и взрослом возрасте основными клиническими проявлениями являются спонтанные или спровоцированные минимальной травмой кровотечения. Наиболее типичны носовые кровотечения, кровоточивость дёсен, длительные кровотечения после удаления зубов или хирургических вмешательств. Часто наблюдаются кожные экхимозы и подкожные гематомы. При тяжёлых формах заболевания возможны кровоизлияния в суставы (гемартрозы), в мышцы, желудочно-кишечный тракт, мочевыводящие пути, а также внутричерепные и забрюшинные кровотечения. Внутричерепные и спинальные кровоизлияния представляют наиболее серьёзную угрозу для жизни пациента, поскольку могут приводить к развитию стойкой неврологической симптоматики или летальному исходу. У женщин заболевание может проявляться меноррагией, послеродовыми кровотечениями[2][3][7].
Гипопротромбинемия сопровождается преимущественно геморрагическим синдромом, тогда как при диспротромбинемии кровоточивость может быть минимальной или отсутствовать вовсе. В некоторых вариантах диспротромбинемии наблюдаются тромбоэмболические осложнения[3].
Диагностика
- Клинический анализ крови — проводится для уточнения общего состояния пациента, тяжести геморрагических осложнений и состояния свёртывающей системы[2].
- Коагулограмма — удлинение протромбинового времени и активированного частичного тромбопластинового времени, нормальные показатели тромбинового времени и концентрации фибриногена[2].
- Определение концентрации фактора свёртывания II в сыворотке крови[2].
- Молекулярно-генетическое исследование гена F2 — для исключения приобретённого дефицита фактора II[2].
Инструментальная диагностика проводится для уточнения диагноза и проведения дифференциальной диагностики с другими заболеваниями с возможным наличием геморрагического синдрома, которая может по показаниям включать следующие методы исследования[2]:
- ультразвуковое исследование (УЗИ) суставов,
- УЗИ органов брюшной полости,
- УЗИ мочевыводящих путей,
- УЗИ органов малого таза,
- УЗИ забрюшинного пространства,
- магнитно-резонансная томография суставов, мягких тканей,
- магнитно-резонансная томография головного мозга,
- рентгенография суставов,
- компьютерная томография органов грудной клетки,
- компьютерная томография головного мозга,
- эндоскопическая риноскопия,
- эзофагогастродуоденоскопия,
- ректороманоскопия,
- кольпоскопия,
- гистероскопия,
- колоноскопия.
Дифференциальная диагностика
- Приобретённый дефицит фактора II
- Дефицит фактора V
- Дефицит фактора VII
- Гемофилия А
- Гемофилия B
- Дефицит фактора X
- Дефицит фактора XI
- Дефицит фактора XIII
- Болезнь Виллебранда[4][3]
Лечение
Основным методом лечения наследственного дефицита фактора свёртывания крови II является специфическая заместительная терапия препаратами, содержащими фактор свёртывания II. Рекомендуется использование плазматических очищенных вирус-инактивированных концентратов протромбинового комплекса, содержащих факторы II, VII, IX и X. Доза подбирается индивидуально в зависимости от содержания фактора II в препарате и массы тела пациента[2].
В случае недоступности концентратов протромбинового комплекса допустимо применение карантинизированной свежезамороженной плазмы. Использование свежезамороженной плазмы рекомендуется только в исключительных случаях[2].
Для купирования лёгких кровотечений или при проведении малых хирургических вмешательствах может быть назначена транексамовая кислота[2].
У женщин с дефицитом фактора свёртывания крови II для предотвращения чрезмерных менструальных кровотечений могут применяться гормональные противозачаточные средства или антифибринолитические препараты[7].
Прогноз
Прогноз благоприятный при своевременной диагностике и адекватной терапии[4].
Диспансерное наблюдение
Наблюдение врачом-гематологом, врачом-травматологом-ортопедом и врачом-стоматологом не менее двух раз в год. Диспансеризация один раз в год в специализированном центре нарушений гемостаза[2].
Профилактика
Пациентам с тяжёлым дефицитом фактора свёртывания крови II рекомендуется профилактическое введение концентратов протромбинового комплекса с интервалом 5-7 дней для поддержания активности фактора II не ниже 10 %. Такая профилактика направлена на предотвращение развития геморрагического синдрома, особенно у пациентов с тяжёлым клиническим течением, семейным анамнезом кровотечений или при снижении активности фактора II менее 1 %[2].
В случае недоступности концентратов промтробинового комплекса в исключительных случаях возможно использование свежезамороженной плазмы[2].
Также для профилактики кровотечений у женщин может применяться гормональная терапия и антифибринолитические препараты[7].