История СЛР в XX веке
История СЛР в XX веке характеризуется выдающимися открытиями в области медицины в целом и реаниматологии в частности. В 1900 году Ландштейенер и в 1907 году Янски установили наличие в крови агглютининов и агглютиногенов, выделили четыре группы крови, создав научную основу гематологии и трансфузиологии. В 1924 году С. С. Брюхоненко и С. И. Чечулин сконструировали и применили в эксперименте первый аппарат «сердце-лёгкие» (автожектор). Н. Л. Гурвич и Г. С. Юньев в 1939 году обосновали в эксперименте дефибрилляцию и непрямой массаж сердца. В 1950 г. Бигелоу, а затем Н. Джавадян, Е. Бабский, Ю. Бредикис разработали методику электрической стимуляции сердца[1].
Современная сердечно-лёгочная реанимация берёт своё начало в 1960 году, когда было опубликовано историческое исследование Коувенховен с соавторами, где сообщалось о сочетании закрытого массажа сердца, дыхания «рот-в-рот» и наружной дефибрилляции[2][3].
Общие сведения
| История СЛР в XX веке | |
|---|---|
| Частью какой теории является | История сердечно-лёгочной реанимации |
| Научная дисциплина | СЛР |
Искусственная вентиляция
Хотя использование искусственной вентиляции лёгких методом «рот в рот» как метод реанимации восходит практически к началу письменной истории[4], в конце XIX века он, по всей видимости, вышел из употребления с широким распространением метода Сильвестра (метод надавливания на грудь и подъёма рук). Метод Сильвестра оставался наиболее распространённым методом реанимации с момента его описания в 1858 году до первого десятилетия XX века, когда некоторые другие инновационные подходы к проблеме внезапной смерти получили определённое признание. Например, в то время в Японии с определённым успехом применялись некоторые приёмы джиу-джитсу (называемые куацу)[5][6].
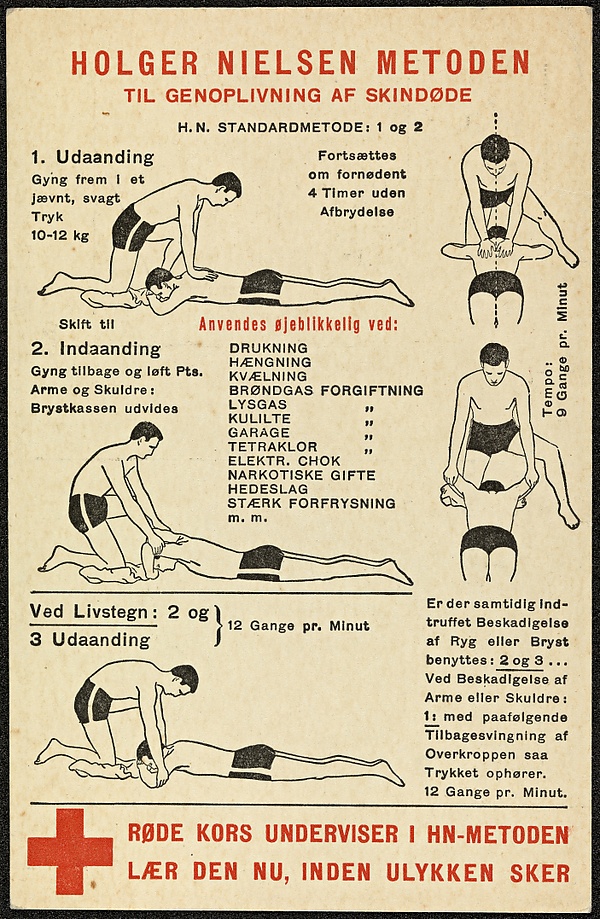
Метод Шафера стал популярным после того, как был описан Эдвардом Альбертом Шарпи-Шафером (1850—1935) в 1904 году[7]. В свою очередь, он был заменён техникой Хольгера Нильсена, впервые описанной в 1932 году датским трёхкратным олимпийским медалистом Хольгером Нильсеном (1866—1955)[8][9][10]. Метод Шафера и метод Хольгера Нильсена были мануальными методами, схожими с методом Сильвестра, за исключением того, что пострадавший укладывался в положении лёжа на животе, а не на спине[7][9].
Почти забытая техника искусственного дыхания «рот в рот» вновь стала популярной в середине XX века, начиная с её «случайного открытия» Джеймсом Эламом (1918—1995). В 1946 году, во время эпидемии полиомиелита в Миннесоте, анестезиолог Элам неоднократно прибегал к искусственному дыханию «рот в рот», чтобы успешно спасти парализованных пациентов, когда их аппараты искусственной вентиляции лёгких вышли из строя[11]. Основываясь на этом опыте, Элам и его команда в начале 1950-х годов провели серию экспериментов с участием добровольцев, фармакологически парализованных, чтобы продемонстрировать, что этот метод может эффективно поддерживать адекватный уровень кислорода и углекислого газа в крови[12].
В СССР отцом реаниматологии стал В. А. Неговский, в 1936 г. он создал первую отечественную лабораторию по исследованиям в области оживления людей, ввёл термин «реаниматология» (1961 г). Написал первую в мире монографию по сердечно-лёгочной реанимации, изданной в США в 1943 году.
В 1956 году Элам познакомился с Петером Сафаром (1924—2003), также анестезиологом, и убедил его присоединиться к усилиям по убеждению мира в том, что вентиляция лёгких выдыхаемым воздухом является эффективной частью реанимационных методов. Сафар провёл дальнейшие эксперименты на добровольцах, сравнивая метод Сильвестра с методом Хольгера Нильсена и методом искусственной вентиляции «рот в рот». К 1957 году эксперименты Элама и Сафара окончательно доказали, что метод «рот в рот» превосходит более старые методы искусственной вентиляции[13][14].
8 марта 1957 года была созвана специальная комиссия, в которую вошли многие авторитетные специалисты по методам искусственного дыхания. После тщательного изучения имеющихся на тот момент данных комиссия пришла к единодушному заключению, что для младенцев и маленьких детей метод «рот в рот» предпочтительнее метода раскачивания, подъёма рук с противодействием и других ручных методов[15]. На основании этой рекомендации в том же году метод искусственного дыхания «рот в рот» был одобрен Национальным исследовательским советом, Вооружёнными силами США и Американским Красным Крестом[16]. Американская медицинская ассоциация последовала их примеру в 1958 году[17]. В том же году Элам выступил медицинским консультантом учебного фильма Rescue Breathing («Спасательное дыхание»), в котором была продемонстрирована и популяризирована эта новая техника спасения жизни[18].
В 1959 году Элам (совместно с датским анестезиологом Хеннингом Рубеном, соавтором мешка Амбу) написал учебную брошюру под названием Rescue Breathing («Искусственное дыхание»), которая была распространена по всей территории США[19]. Такие организации, как Американский Красный Крест, начали проводить обучение в местных отделениях по правильному проведению искусственного дыхания. В 1961 году в Норвегии и США был представлен знакомый учебный манекен «Resusci Anne». Разработанный норвежским производителем кукол Асмундом С. Лердалом, «Resusci Anne» имел реалистичное лицо, основанное на посмертной маске французской девочки, утонувшей в Сене в конце 1880-х годов[20].
Непрямой массаж сердца
В то время как остановка дыхания является очевидным признаком внезапной смерти, остановку кровообращения, и в частности ритма сердца, не так легко обнаружить. По этой причине признание искусственного кровообращения в качестве ключевого фактора реанимации значительно отставало от очевидной необходимости искусственного дыхания. Хотя закрытый массаж грудной клетки был описан ещё в 1892 году Фридрихом Маасом, его польза была широко признана только в 1960-х годах[21].
В 1958 году группа исследователей из Университета Джона Хопкинса (которые не знали об опыте и публикации Мааса)[21] сделала случайное открытие при изучении дефибрилляции сердца у собак. Группа, в которую входили Уильям Коувенховен, Гай Никербокер и Джеймс Джуд, заметила, что при сильном прижатии лопаток к груди собаки-испытуемого можно было добиться пульса в бедренной артерии. Дальнейшие эксперименты на собаках были направлены на определение идеального места, частоты и силы нажатий на грудную клетку. Вооружившись этой информацией, группа приступила к испытаниям на людях[22].
Джуд описал первую женщину, которой удалось реанимировать с помощью этой техники: «Это была довольно тучная женщина, у которой… в результате анестезии флуротаном произошла остановка сердца. У этой женщины не было ни кровяного давления, ни пульса, и в обычной ситуации мы бы вскрыли ей грудную клетку. Но поскольку мы были не в операционной, мы применили наружный массаж сердца. Её кровяное давление и пульс сразу же восстановились. Нам не пришлось вскрывать грудную клетку. Ей провели операцию, и она полностью выздоровела»[23].
В 1960 году в знаковой статье, опубликованной в журнале The Journal of the American Medical Association, команда Джонса Хопкинса сообщила о своих результатах по 20 случаям остановки сердца в больнице. Многие из этих пациентов перенесли остановку сердца в результате общей анестезии, а у трёх пациентов была зафиксирована желудочковая фибрилляция. Продолжительность непрямого массажа сердца варьировалась от менее 1 минуты до 65 минут. Четырнадцать из 20 пациентов (70 %) выжили и были выписаны из больницы. Авторы пришли к выводу, что непрямой массаж сердца может быть полезен в качестве переходной терапии до прибытия внешнего дефибриллятора[24].
Комбинированное использование вентиляции и непрямого массажа сердца
СЛР в том виде, в котором она практикуется сегодня (в 2025 г.) (сочетание искусственной вентиляции лёгких методом «рот в рот» с непрямым массажем сердца), впервые появилась в сентябре 1960 года, когда две группы исследователей (Коувенховен/Джуд/Никкербокер и Сафар/Элам/Эскаррага) представили свои результаты на ежегодном собрании Медицинского общества штата Мэриленд в Ошен-Сити, штат Мэриленд[22]. Они представили убедительные данные, показывающие, что одни компрессии грудной клетки не обеспечивают эффективную вентиляцию; необходимо включить искусственное дыхание «рот в рот»[25].
Использование искусственного дыхания «рот в рот» было включено в программу обучения непрофессиональных медицинских работников ещё в 1958 году[18], но многие врачи считали, что сердечно-лёгочная реанимация с закрытой грудной клеткой (непрямой массаж сердца) должна преподаваться только врачам, стоматологам, медсёстрам и бригадам скорой помощи[27]. В 1962 году СЛР была официально одобрена Американской кардиологической ассоциации, Американским Красным Крестом и Ассоциацией промышленной медицины, но с оговоркой, что она должна применяться только тщательно обученным персоналом, а обучение в то время не должно распространяться на широкую общественность[28]. В 1965 году эти организации выпустили пересмотренное заявление, в котором подтвердили эту точку зрения[29].
Однако команда Коувенховена, Джуда и Никкербокера считала, что не только искусственное дыхание, но и сердечно-лёгочная реанимация с закрытой грудной клеткой могут и должны преподаваться непрофессионалам. В 1961 году они сняли 11-минутный учебный фильм под названием Life in Your Hands/«Жизнь в ваших руках», в котором продемонстрировали новую технику СЛР в различных ситуациях и подчеркнули важность «воздуха и кровообращения». В следующем году Арчер Гордон и Дэвид Адамс сняли 26-минутный учебный фильм под названием «Пульс жизни» (The Pulse of Life)[30]. Для фильма Гордон и Адамс придумали легко запоминающуюся мнемоническую аббревиатуру A, B & C, которая обозначала последовательность действий при СЛР: дыхательные пути, дыхание и кровообращение (Airway, Breathing, Circulation). Эти фильмы использовались на курсах по сердечно-лёгочной реанимации и были просмотрены миллионами студентов, многие из которых были непрофессионалами.
К 1964 году Сафар расширил мнемоническую схему «A-B-C», включив в неё[26]:
- Фаза I
- A — дыхательные пути (открыть дыхательные пути);
- B — дыхание (осуществить искусственное дыхание);
- C — кровообращение (провести непрямой массаж сердца).
- Фаза II
- D — лекарства (ввести эпинефрин, бикарбонат натрия, хлорид кальция и/или норэпинефрин по необходимости);
- E — ЭКГ (при необходимости провести внешнюю дефибрилляцию);
- F — жидкости (при необходимости ввести внутривенные жидкости).
- Фаза III
- G — измерительные приборы (оценить и устранить основную причину остановки сердца);
- H — гипотермия (начать терапевтическую гипотермию в течение 30 минут для жертв, у которых наблюдаются признаки церебральной гипоксии);
- I — отделение интенсивной терапии (провести непрямой массаж сердца).
К 1966 году СЛР обучали как непрофессионалов, так и профессионалов, но результаты были неутешительными. Менее 50 % людей смогли пройти оценку эффективности СЛР через три месяца после прохождения стандартизированного обучения СЛР, а результаты попыток сердечно-лёгочной реанимации, предпринятых вне больниц, были удручающими[31]. В ответ на просьбы Американского Красного Креста о создании более эффективных методов обучения СЛР, Национальный исследовательский совет Национальной академии наук созвал в 1966 году ещё одну специальную конференцию по СЛР.
На этой конференции были представлены более 30 национальных организаций. Результатом конференции 1966 года стало формулирование первых национальных руководящих принципов по внедрению СЛР. Мнемоническая формула Сафара была сокращена до «A-B-C-D», где «D» означало «окончательная терапия». Другие рекомендации, выработанные на этой конференции, поощряли практику с использованием учебных манекенов, но по-прежнему не рекомендовали обучение СЛР непрофессионалов. Примечательно, что методы Сильвестра и Хольгера Нильсена по-прежнему рекомендовались в качестве альтернативы искусственному дыханию рот в рот[32].
Дефибрилляция
Ещё в 1930-х годах было известно, что небольшие электрические разряды могут вызвать фибрилляцию желудочков сердца, а более сильные разряды могут обратить эту фибрилляцию вспять. В 1947 году Клод Бек (1894—1971) сообщил о первой успешной внутренней дефибрилляции сердца человека. Для этого необходимо было хирургическим путём вскрыть грудную клетку и поместить дефибрилляционные лопатки непосредственно на сердце[33].
Революционная работа Бека была затмена в 1955 году, когда Пол Золл (1911—1999) разработал наружный дефибриллятор — устройство, которое могло проводить дефибрилляцию сердца через закрытую грудную клетку. Золл опубликовал отчёт о своём опыте в журнале The New England Journal of Medicine в 1956 году, в котором его наружный дефибриллятор был успешно использован для остановки желудочковой фибрилляции одиннадцать раз у четырёх разных пациентов[34]. Поскольку в то время не существовало батарей постоянного тока и конденсаторных технологий, достаточно мощных для выполнения этой задачи и достаточно портативных для практического использования, самые первые наружные дефибрилляторы использовали переменный ток и питались от сетевого напряжения. Эти дефибрилляторы переменного тока были очень большими и тяжёлыми, в первую очередь потому, что в них был трансформатор, повышающий напряжение сети с 110 вольт до 500 или 1000 вольт. Они были смонтированы на колёсах и перемещались по коридорам из одной части больницы в другую.
Проблема портативности была решена Бернардом Лауном (1921—2021). Лаун разработал дефибриллятор, который использовал постоянный ток вместо переменного[35]. Конденсатор накапливал энергию, которая затем высвобождалась в виде одного мощного разряда на грудную клетку. Появление новых небольших конденсаторов значительно уменьшило размер и вес наружных дефибрилляторов, которые теперь можно было легко доставить к пострадавшим в самых разных условиях. К 1963 году в больницах начали разрабатывать мобильные реанимационные тележки, оснащённые этими портативными наружными дефибрилляторами[36].
В 1967 году учёный Н. Л. Гурвич изобрёл дефибриллятор с биполярным импульсом (импульс Гурвича). В 1969 г в СССР прибор был внедрён в клиническую практику, на несколько десятилетий опережая другие страны. В настоящее время биполярный импульс Гурвича заложен в основу действия всех современных дефибрилляторов[37].
Идея автоматического наружного дефибриллятора впервые была выдвинута в 1970-х годах Арчибальдом Диаком (1907—1993), хирургом из Портленда, штат Орегон[37]. Диак и его команда разработали портативное устройство, которое могло диагностировать аномальный сердечный ритм и подавать дефибрилляционный ток или стимулирующий импульс в соответствии с внутренней логической схемой. Устройство было произведено компанией Cardiac Resuscitator Corporation и продавалось под названием «Heart-Aid»[38]. Оно было предназначено для временного использования непрофессионалами в экстренных ситуациях до прибытия профессиональной медицинской помощи. Heart-Aid использовал пластиковую дыхательную трубку со встроенным электродом. Электрический ток передавался от конденсатора через пластиковую дыхательную трубку к электроду, размещённому над грудиной. Также имелся детектор дыхания, который служил защитой от поражения током дышащих людей. В комплект входили печатные инструкции и схемы для правильного применения электродов, а также микросхема синтеза речи, которая давала спасателю устные инструкции[38]. К концу 1980-х годов небольшая компания была куплена Emerson Radio Corporation, и вскоре на рынок вышли другие производители. В современных моделях используются электродные накладки, прикрепляемые к груди.