История сердечно-лёгочной реанимации
История сердечно-лёгочной реанимации (СЛР) восходит к литературным произведениям Древнего Египта (около 2686—2181 гг. до н. э.)[1]. Однако только в XVIII веке в медицинской литературе начали появляться первые достоверные сообщения о сердечно-лёгочной реанимации[2][3][4].
Искусственное дыхание «рот в рот» использовалось на протяжении веков как элемент СЛР, но в конце XIX века оно вышло из употребления с широким распространением ручных методов реанимации, таких как метод Маршалла Холла[5], метод Сильвестра[6], метод Шафера[7] и метод Хольгера Нильсена[8]. Техника искусственного дыхания «рот в рот» вернулась в обиход только в конце 1950-х годов, после её «случайного открытия» Джеймсом Эламом[9].
Современные элементы реанимации при внезапной остановке сердца включают СЛР (состоящую из искусственной вентиляции лёгких и непрямого сдавления грудной клетки), дефибрилляцию и скорую медицинскую помощь (средства для быстрого оказания этих видов помощи пациенту).
Общие сведения
| История сердечно-лёгочной реанимации | |
|---|---|
| Автор теории | Маршалл Холл, Джеймс Элам и др. |
| Научная дисциплина | СЛР |
Ранние описания
Самые ранние упоминания о СЛР можно найти в древнеегипетской литературе Древнего царства, в которой Исида воскресила Осириса (своего убитого брата и мужа) дыханием жизни[1].
Другие ранние упоминания из железного века можно найти в Библии. Например, согласно повествованию о сотворении мира в Книге Бытия, Бог вдохнул жизнь в ноздри первого человека[10]. Позже, согласно первой Книге Царств, пророк Илия воскресил финикийского мальчика в городе Сарепта[11]. Это первый случай воскрешения мёртвого, записанный в Библии. Во второй Книге Царств Елисей успешно провёл искусственное дыхание рот в рот другому, казалось бы, мёртвому ребёнку, на этот раз в деревне Шунем[12].
Эпоха Возрождения
Бурхан-уд-дин Кермани, врач XV века в Персии, описал свой подход к лечению ghashy (сердечной и дыхательной недостаточности), который заключался в движении рук жертвы и расширении и сжатии левой стороны грудной клетки[13].
В 1667 году Роберт Гук провёл эксперимент, который опроверг гипотезу Галена о том, что смерть наступает, если лёгкие перестают расширяться и сокращаться. Его подопытным был пёс, которому он сделал разрезы в грудной стенке, диафрагме и перикарде. Он пришёл к выводу, что «движение лёгких без свежего воздуха» не играет роли в поддержании жизни животного, а для поддержания жизни необходимо постоянное поступление свежего воздуха[14].
XVIII век
Значительные успехи в реанимации были достигнуты в Европе в эпоху Просвещения. Например, в 1732 году шотландский хирург Уильям А. Тоссах использовал искусственное дыхание «рот в рот» для реанимации Джеймса Блэра, шахтёра из Аллоа, Шотландия. Пациент пришёл в сознание и через несколько дней вернулся к работе. Этот случай, свидетелями которого стали около 400 человек, считается первым современным задокументированным случаем успешного проведения сердечно-лёгочной реанимации у взрослого человека. Тоссах опубликовал отчёт об этом случае в 1744 году[4]. Английский врач Джон Фозергилл (1712—1780) напечатал своё мнение об опыте Тоссаха в статье, опубликованной им в следующем году[15][16].
Первая организованная попытка реагировать на внезапную смерть была предпринята в 1767 году, когда группа граждан Амстердама образовала Общество спасения утопающих (Society for the Recovery of Drowned Persons - SRDP). SRDP рекомендовало ряд методов реанимации, в том числе искусственное дыхание рот в рот, согревание пострадавшего, удаление воды из лёгких путём размещения головы пострадавшего ниже ног и ручного давления на живот, стимуляцию пострадавшего с помощью таких средств, как ректальное окуривание табачным дымом, и кровопускание. В течение четырёх лет после своего основания SRDP заявило, что с помощью этих методов спасло более 150 пациентов[17]. К 1773 году подобные организации были созданы в Гамбурге, Венеции, Милане, Падуе, Вене и Париже[17]. В Гамбурге в 1769 году был принят указ, разрешающий в церквях зачитывать объявления с описанием методов спасения утонувших, удушенных, замёрзших или отравленных ядовитыми газами людей[18].
Английский врач Томас Коган (1736—1818) в то время жил и практиковал в Голландской Республике, только что получив медицинскую степень в Лейденском университете в 1767 году. Впечатлённый достижениями этих организаций, он вернулся в Лондон, где в 1774 году вместе с группой видных граждан (включая Уильяма Хоуза и Фредерика Булла) основал Общество спасения утопающих (позже переименованное в Королевское гуманитарное общество)[19]. Вслед за успехом этих организаций вскоре во многих крупных городах Европы и США появились аналогичные организации, все с целью успешного реанимации жертв внезапной смерти или остановки сердца. Эти спасательные общества XVIII века стали предшественниками современных служб экстренной медицинской помощи.
В 1775 году датский врач Петер Кристиан Абилгаард провёл эксперименты по воздействию электрического тока на животных. Он обнаружил, что при воздействии электрического тока на голову курицы она казалась мёртвой, но её можно было оживить, приложив ещё один разряд к груди. Он повторил этот эксперимент несколько раз на одном и том же испытуемом, каждый раз успешно реанимируя его. Через пару дней курица даже снесла яйцо[20].
В 1792 году английский врач Джеймс Карри (1763—1819) отметил, что важное различие между абсолютной смертью и кажущейся смертью заключается в том, что в первом случае «жизненная сила полностью угасает», а во втором «она только находится в состоянии покоя и может быть снова пробуждена к действию, и человек тем самым полностью возвращается к жизни и здоровью»[21]. Карри провёл экспериментальные работы по внешней дефибрилляции на мелких животных и даже описал два успешных случая реанимации человека с помощью этого метода[22]. Он использовал два электрода — один над правой ключицей, а другой над нижней частью левой груди[23].
XIX век
В 1856 году английский врач Маршалл Холл (1790—1857) описал новый метод искусственной вентиляции лёгких, который заключался в переворачивании пострадавшего из положения лёжа на животе (вдох) в положение на боку (выдох) с частотой шестнадцать раз в минуту[5]. Генри Роберт Сильвестр (1828—1908) вскоре отметил несколько важных недостатков, присущих методу Холла. Главными из них были:
- то, что объём вдоха и выдоха был довольно небольшим;
- то, что многократное переворачивание безжизненного тела с положения лёжа на живот на бок могло привести к серьёзным травмам шейного отдела позвоночника и лица;
- то, что при использовании метода Холла риск аспирации желудочного содержимого в лёгкие был недопустимо высоким[24].
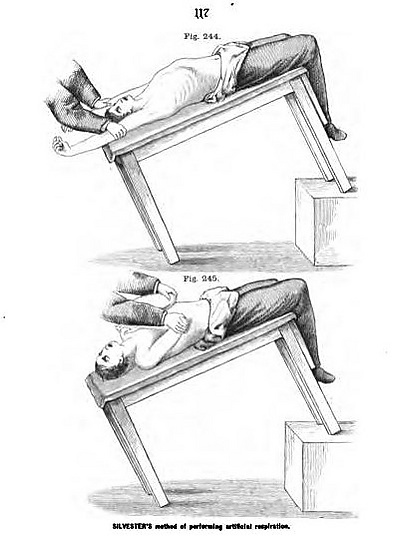
В 1858 году Сильвестр предложил новый метод искусственной вентиляции, при котором пострадавший укладывается в положении лёжа на спине, его руки поднимаются над головой для облегчения вдоха, а затем прижимаются к груди для облегчения выдоха, и эта последовательность повторяется несколько раз в минуту[6][25]. Метод Сильвестра получил большое внимание и был поддержан многими выдающимися врачами того времени, в том числе Фридрихом фон Эсмархом[26].
В 1868 году Джон Д. Хилл из Королевской бесплатной больницы описал использование надавливания на грудину с частотой двенадцать раз в минуту для успешного реанимации трёх пациентов, у которых не было пульса на сонной артерии и не слышалось тонов сердца. В этих трёх случаях надавливание на грудную клетку, по-видимому, служило в первую очередь средством для вдыхания аммиака из губки, прижатой к ноздрям пациента[27].
В 1877 году Рудольф Бем из Тартуского университета сообщил об использовании внешнего массажа сердца для реанимации кошек после остановки сердца, вызванной хлороформом[28].
В 1892 году Фридрих Маасс, хирург Гёттингенского университета, первым описал успешную реанимацию пациента с помощью внешнего массажа сердца[29]. Маасс стал первым сторонником внешнего массажа грудной клетки как эффективного средства помощи кровообращению, а не только вентиляции лёгких[30].
XX век
Начало XX века ознаменовалось выдающимися открытиями в области медицины в целом и реаниматологии в частности. В 1900 году Ландштейенер и в 1907 году Янски установили наличие в крови агглютининов и агглютиногенов, выделили четыре группы крови, создав научную основу гематологии и трансфузиологии. В 1924 году С. С. Брюхоненко и С. И. Чечулин сконструировали и применили в эксперименте первый аппарат «сердце-лёгкие» (автожектор). Н. Л. Гурвич и Г. С. Юньев в 1939 году обосновали в эксперименте дефибрилляцию и непрямой массаж сердца. В 1950 г. Бигелоу, а затем Н. Джавадян, Е. Бабский, Ю. Бредикис разработали методику электрической стимуляции сердца[31].
Современная сердечно-лёгочная реанимация берёт своё начало в 1960 году, когда было опубликовано историческое исследование Коувенховен с соавторами, где сообщалось о сочетании закрытого массажа сердца, дыхания «рот-в-рот» и наружной дефибрилляции.
Последние разработки в области СЛР
В 1965 году Фрэнк Пентридж обратил своё внимание на сложную проблему сердечных приступов и внезапной сердечной смерти. Он считал, что проблема смерти от острого инфаркта миокарда должна решаться вне больницы, а не в отделении неотложной помощи или коронарной терапии. Решением Пентриджа стала разработка первой в мире мобильной коронарной терапевтической бригады. Он укомплектовал её водителем скорой помощи, врачом и медсестрой[32].
Команда сообщила о первых результатах своей программы в выпуске журнала The Lancet от 5 августа 1967 года; их выводы по 312 пациентам охватывали 15-месячный период. Половина пациентов перенесла инфаркт миокарда, и во время транспортировки не было летальных исходов. Революционное значение имела информация о 10 пациентах, у которых произошла остановка сердца. У всех была фибрилляция желудочков; шесть случаев остановки сердца произошли после прибытия бригады реанимации, а четыре — незадолго до прибытия скорой помощи. Все 10 пациентов были реанимированы и госпитализированы. Пятеро впоследствии были выписаны живыми. Статья имеет историческое значение, поскольку послужила стимулом для внедрения программ добольничной неотложной кардиологической помощи во всём мире[32].
К началу 1970-х годов были внедрены сердечно-лёгочная реанимация, дефибрилляция и быстрые средства оказания добольничной помощи. Была создана структура для реанимации жертв внезапной смерти, которая доказала свою эффективность. То, что в 1970-х годах в большинстве стран мира такая структура отсутствовала, было в основном связано с недостаточным распространением и популяризацией идей, а не с невозможностью их реализации. Однако история реанимации не закончилась в начале 1970-х годов. Продолжились значительные достижения. В 1980 году в округе Кинг, штат Вашингтон, началась первая программа обучения сотрудников скорой медицинской помощи проведению дефибрилляции, и аналогичные программы распространились по всей территории США. Это обучение занимало 10 часов, и в первом демонстрационном проекте выживаемость при фибрилляции желудочков увеличилась с 7 % до 26 %[33].
В 1984 году в округе Кинг, штат Вашингтон, также началась первая программа с участием пожарных-медиков, использующих автоматические наружные дефибрилляторы (АНД). Использование АНД упростило обучение медиков и, таким образом, позволило быстрее распространить эту процедуру в сообществах. Автоматические наружные дефибрилляторы требуют значительно меньшего времени обучения по сравнению с ручными дефибрилляторами, поскольку медик не должен интерпретировать сердечный ритм.
В 1981 году в округе Кинг, штат Вашингтон, началась программа по предоставлению инструкций по СЛР по телефону. В рамках этой программы диспетчеры службы экстренной помощи давали мгновенные указания, пока сотрудники пожарной службы и скорой помощи добирались до места происшествия. Этот демонстрационный проект увеличил количество случаев оказания СЛР свидетелями происшествия на 50 %. СЛР с помощью диспетчера в настоящее время является стандартом оказания помощи в диспетчерских центрах по всей территории США и в других странах, таких как Израиль, Великобритания, Швеция и Норвегия[34].
Американская кардиологическая ассоциация использует метафору четырёх звеньев цепи для описания элементов успешной реанимации. Эти звенья — это ранний доступ (распознавание остановки сердца и вызов службы спасения), раннее проведение сердечно-лёгочной реанимации, ранняя дефибрилляция и ранняя оказание расширенной помощи (такой как медикаменты, интубация). Все ранние программы подготовки парамедиков были разработаны для того, чтобы обеспечить достаточно быстрое проведение сердечно-лёгочной реанимации, дефибрилляции и оказание расширенной помощи для реанимации пациентов с остановкой сердца[35].
В настоящее время тестируются более передовые технологии, дополняющие СЛР. К ним относятся использование дронов для доставки дефибрилляторов пациентам, которым проводится СЛР вне больницы, а также подключение пациентов, которым проводится СЛР, но их сердечный ритм удаётся восстановить, к аппаратам искусственного кровообращения (АИК). Это позволяет транспортировать их в специализированные центры, где можно устранить причину остановки сердца (например, закупорку коронарной артерии). Так называемая «АИК-СЛР» может ещё больше революционизировать способы проведения СЛР. Испытания добольничной АИК-СЛР во Франции и Австралии дают обнадёживающие результаты[36].
В последние годы в России реализуются передовые проекты, значительно продвигающие технологии СЛР. Одним из ключевых новшеств стал «КардиоРобот» — автоматизированный комплекс непрямого массажа сердца, получивший регистрационное удостоверение медицинского изделия в мае 2025 года[37]. Устройство обеспечивает непрерывные, точные и адаптивные компрессии грудной клетки, автоматически подстраиваясь под анатомические особенности пациентам.
Ещё одной важной разработкой стала управляющая программа для аппаратов СЛР, созданная в Пензенском государственном университете. Эта адаптивная система контролирует параметры пациента — частоту компрессий, давление CO₂ при выдохе, пульс и другие показатели — и может передавать данные в больницу по беспроводной связи, позволяя врачам заранее подготовиться к приёму больного[38].