Здравоохранение в России
Охрана здоровья граждан в России — это совокупность мер политического, экономического, правового, социального, культурного, научного, медицинского, санитарно-гигиенического и противоэпидемического характера, направленных на сохранение и укрепление физического и психического здоровья каждого человека, поддержание его долголетней активной жизни, предоставление ему медицинской помощи в случае утраты здоровья[1].
Число больничных учреждений в конце 2019 года составляло около 5,2 тыс., больничных коек — 1124,00 тыс. (78,4 на 10 000 человек населения)[2]. Доля частных клиник в России не превышает 10–20 % от их общего количества[3]. В России 565 тыс. врачей различных специальностей (на конец 2019 года)[4].
Совокупные расходы на здравоохранение в России в 2022 году составляли 1 243 465,8 млн рублей. В 2016 году общие расходы на охрану здоровья из всех источников составили в России более 6 % ВВП[5].
Общие расходы на здравоохранение в России в 2007 году составили (в абсолютных цифрах) 493 долл. на человека. Этот показатель включает государственные расходы на медицину (составлявшие в том же 2007 году 316 долл. на человека), медицинские услуги, оплачиваемые за счёт пациента, и услуги, оплачиваемые через систему медицинского страхования (обязательное и добровольное медицинское страхование)[6]. В 2012 году соответствующие показатели составили $913 общих расходов и $467 государственных расходов[7].
Государственные и негосударственные расходы служб общественного здравоохранения на лечение заболеваний, связанных с употреблением табака, составили 42 миллиарда рублей, или 13,1 % общих расходов служб общественного здравоохранения на лечение респираторных заболеваний, и 83 миллиарда, или 20,8 % общих расходов служб общественного здравоохранения на лечение заболеваний сердечно-сосудистой системы (данные на 2003 год)[8].
История
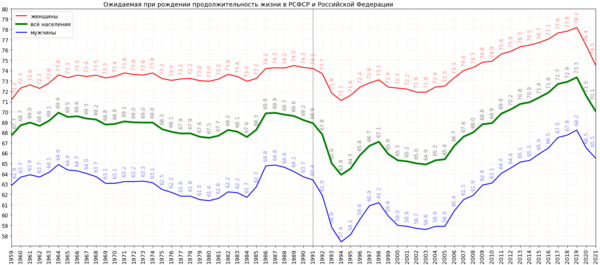
В советский период Россия достигла значительных успехов в создании действенной системы здравоохранения, что — совместно с общим повышением (в сравнении с дореволюционным состоянием) уровня жизни, грамотности и социально-гигиенической культуры населения — оказывало, в частности, существенное положительное влияние на динамику смертности. В этом процессе особое значение имела советская концепция развития общественного здравоохранения, «ориентированная на массовую профилактику и предупреждение инфекционных и эпидемических заболеваний, на вакцинацию и иммунизацию всего населения». В результате страна, пережившая в XX веке немало потрясений, к середине 1960-х годов достигла среднеевропейского уровня продолжительности жизни (около 70 лет)[9].
При этом все опасные инфекционные и паразитарные заболевания, болезни органов дыхания и пищеварения, младенческая и материнская смертность были поставлены под достаточно эффективный социальный контроль; в результате были решены основные задачи первого этапа эпидемиологической революции, и страна вступила во второй её этап, на котором доминировали уже хронические патологии, включая болезни системы кровообращения и новообразования (что характерно для постпереходного общества). В то же время оставалась достаточно высокой смертность от несчастных случаев, отравлений и травм, а также других — экзогенных причин заболеваемости и смертности[9]. В России (в отличие от большинства развитых стран) не удалось обеспечить надёжный контроль над факторами риска и эффективную борьбу с сердечно-сосудистыми заболеваниями и раком; поэтому с середины 1960-х годов рост ожидаемой продолжительности жизни сменился периодом стагнации[10].
После распада СССР одновременно с децентрализацией власти в стране происходила и децентрализация системы здравоохранения. В ноябре 1991 года Министерство здравоохранения СССР было упразднено. Действовало Министерство здравоохранения РФ (до 1991 — РСФСР).
В 1991 года были приняты закон РСФСР № 1034-1 «О санитарно-эпидемиологическом благополучии населения» и закон РФ № 1499-1 «О медицинском страховании граждан в Российской Федерации» определяющий принцип оказания медицинской помощи. В 1993 году был принят закон РФ № 5487-1 «Основы законодательства Российской Федерации об охране здоровья граждан», ставший основным руководящим документом. В январе 1994 года было образовано Министерство здравоохранения и медицинской промышленности Российской Федерации. По сути, оно просто объединило два прежних министерства — Министерства здравоохранения СССР и РСФСР.
В августе 1996 года Министерство здравоохранения и медицинской промышленности было преобразовано в Министерство здравоохранения РФ. Вопросы медицинской промышленности переданы Министерству промышленности РФ.
В 1999 году был принят федеральный закон № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения».
В марте 2004 года на базе Министерства здравоохранения РФ и Министерства труда и социального развития РФ было образовано Министерство здравоохранения и социального развития РФ, созданы путём выделения из Минздрава Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (Роспотребнадзор), Федеральное медико-биологическое агентство (ФМБА).
В 2010 году был принят федеральный закон № 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации». В 2011 году принят федеральный закон № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
В мае 2012 года Министерство здравоохранения и социального развития РФ было преобразовано в Министерство здравоохранения РФ и Министерство труда и социальной защиты РФ, создана путём выделения из Минздрава Федеральная служба по надзору в сфере здравоохранения (Росздравнадзор).
В 2013 году Российская академия медицинских наук (ранее с 1944 г. Академия медицинских наук СССР) упразднена как самостоятельная государственная академия наук и включена в состав РАН в статусе одного из её отделений.
В марте 2020 года Госдума приняла закон о государственном регулировании цен на лекарства[11]. Он даёт право кабинету министров ограничивать максимальные цены на лекарства при чрезвычайной ситуации или угрозе эпидемии. Также документ предлагает предусмотреть право правительства устанавливать предельно допустимые розничные цены, если за 30 календарных дней их рост в регионах составит более 30 %. При этом оговаривается, что действовать они будут не более 90 дней[12].
В июле 2020 года зампредседатель ведомства Галина Изотова сообщила, что Счётная палата России разрабатывает предложения и рекомендации по модернизации системы здравоохранения. Такая необходимость возникла после того, как пандемия поставила серьёзные вызовы перед отечественной медициной[13].
В июле 2020 года премьер-министр России Михаил Мишустин призвал модернизировать инфекционную службу для защиты граждан в обычной жизни и при проявлении новых угроз[14].
Государственная система
Наиболее востребованный вид медицинской помощи — амбулаторно-поликлиническая помощь. Одна из главных проблем российского здравоохранения связана с недостаточной доступностью медицинской помощи в амбулаторно-поликлиническом звене[5].
С 2009 года в системе первичной медико-санитарной помощи появился ещё один элемент — центры здоровья.
- фтизиатрическая служба (противотуберкулезные диспансеры, туберкулезные больницы и санатории)
- дерматовенерологическая служба (кожно-венерологические диспансеры)
- наркологическая служба (наркологические диспансеры)
- психиатрическая служба (психоневрологические учреждения)
Является разновидностью специализированной медицинской помощи[15].
Высокотехнологичная медицинская помощь (ВМП) — это медицинская помощь с использованием сложных и уникальных медицинских технологий, основанных на современных достижениях науки и техники, оказываемая высококвалифицированными медицинскими кадрами. ВМП оказывается в профильных лечебных учреждениях, которые имеют лицензию на оказание данного вида помощи.
Это, в первую очередь, операции на открытом сердце, трансплантация сердца, печени, почек, нейрохирургические вмешательства при опухолях головного мозга, лечение наследственных и системных заболеваний, лейкозов, тяжелых форм эндокринной патологии, хирургические вмешательства высокой степени сложности.
Право на ВМП имеет каждый гражданин РФ. Главный критерий получения такой помощи — медицинские показания.
Перечень видов высокотехнологичной медицинской помощи, а также федеральных квот по ВМП для медицинских учреждений утверждается приказом Минздрава России.
В августе 2025 года премьер-министр РФ Михаил Мишустин сообщил, что правительство направит свыше 60 млрд руб. на оказание в клиниках специализированной и высокотехнологичной медицинской помощи. Таким образом ещё большее число людей сможет проходить сложное лечение бесплатно по полису обязательного медицинского страхования[16].
Родильные дома, родильные отделения муниципальных больниц.
Медицинская помощь детям оказывается в детских поликлиниках и детских консультациях, центральных районных и городских больницах.
Согласно данным Счётной палаты РФ на 2019 год, детские больницы и поликлиники располагались в 117 тыс. зданий. В каждом третьем учреждении нет водопровода (30,5 % от общего числа) и канализации (35 %), в половине (52,1 %) отсутствует горячее водоснабжение. Каждое седьмое здание находится в аварийном состоянии.
В ведении Минздрава РФ находятся большое количество различных санаториев, оказывающих санаторно-курортное лечение.
С 2013 года в Москве в рамках программы «Информационный город» на основании постановления Правительства Москвы от 7 апреля 2011 г. № 114-ПП «О Программе модернизации здравоохранения города Москвы на 2011—2012 годы» (в редакции постановления Правительства Москвы от 21.05.2013 № 1322-ПП), стартовала система Единая медицинская информационно-аналитическая система (ЕМИАС). Система направлена на задачу сделать использование бесплатных медицинских услуг доступными, качественными и удобными для граждан, избавить медицинских работников от бумажной рутины и дать им простой и удобный доступ к необходимой информации для оказания медицинской помощи, а руководству учреждений и отрасли — достоверный и оперативный инструмент анализа и эффективного управления системой здравоохранения.
ЕМИАС является сложной информационной системой, автоматизирующей записи пациентов в поликлиники и деятельность медицинских работников Москвы. Система включает в себя онлайн регистрацию к врачам, электронную медицинскую карту и электронную запись рецептов.
На данный момент ЕМИАС является одной из самых крупных медицинских систем в Европе, включающих более 600 медицинских учреждений, 23 тысяч медицинских работников. Около 6 млн человек используют систему. За первый год работы в системе было зафиксировано более 114 000 транзакций.
Лекарственное обеспечение
- В начале 2016 года в СМИ появились сведения о дефиците препаратов из списка жизненно необходимых и важнейших лекарственных препаратов в свободной продаже в аптеках, а также медикаментов и вакцин в учреждениях здравоохранения. При этом во 2/3 аптек покупателю вместо предоставления российского лекарственного препарата предлагается гораздо более дорогие импортные препараты[17]. В качестве причины указывается дефицит отечественных лекарств, однако другая причина кроется в том, что аптекам выгоднее продавать более дорогие импортные продукты, и их прежде всего предлагать покупателям, так треть аптек полностью отказалась от покупки отечественных препаратов, сделав ставку на импорт[18].
- Одной из мер социальной поддержки граждан является льготное лекарственное обеспечение из федерального бюджета (ЛЛО)[19] и дополнительное лекарственное обеспечение за счёт бюджетных средств регионов РФ (ДЛО)[20]. В ЛЛО входит обеспечение населения лекарственными препаратами как в рамках государственной социальной помощи, так и по программе семи высокозатратных нозологий[19].
- Согласно анализу потребления рецептурных лекарств и структуры расходов на лекарственное обеспечение, проведенное экспертами Института социального анализа и прогнозирования (ИСАП) Российской академии народного хозяйства и государственной службы при Президенте РФ в 2019 году, доступность лекарственных средств остается низкой, а население вынуждено оплачивать более половины всех расходов из личных средств. Комплексное решение накопившихся проблем в области лекарственного обеспечения на амбулаторном этапе лечения возможно только путем глубокого реформирования действующей системы. Погружение всех рецептурных лекарственных препаратов, которые в настоящее время включены в перечень жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП) и фактически приобретаются за счет средств населения при условии софинансирования со стороны государства в размере 70 %, потребует 430 млрд рублей ежегодно[21].
- Согласно государственной программе «Развитие медицинской и фармацевтической промышленности», которую подготовил Минпромторг в 2014 году, предполагалось к 2020 году довести долю российских лекарств в потреблении до 50 %. Это позволило бы снизить зависимость от импорта и констатировать конкурентоспособность российских лекарств. Но эта программа оказалась провалена; в 2019 году планировалось достичь показателя 46 % по доле отечественных лекарств, однако реальная доля составила 30,5 % (согласно статистике за первые девять месяцев); аналогичные показатели по медицинским изделиям: запланировано 36 %, в реальности 22,7 %.
- Причин невысокой доли отечественных медицинских изделий несколько: рубль подешевел, импортные медицинские изделия дорожали быстрее отечественных, после кризиса 2014—2015 гг. и ужесточения банками условий выдачи кредитов их доступность для российских производителей снизилась. Спрос на дорогостоящие импортные медицинские изделия при закупках для нужд государства выше, чем на российские, а длительная процедура госрегистрации медизделий отечественного производства препятствует «снятию зависимости от импортных поставок»[22].
- В Москве, по данным опроса, озвученным президентом «Лиги пациентов» Александром Саверским, порядка 80 % людей говорили о проблемах с доступом к лекарствам, ещё порядка 40 % заявляли, что не могут позволить себе те лекарства, которые выписывает врач. В частности, тяжелые больные часто не могут получить лекарства, которые им положены по закону[23].
- В настоящее время отсутствует закон или документ, утверждающий полноценное лекарственное обеспечение и оказание медицинской помощи в деревнях и селах. В связи с этим нет специальных мест для реализации лекарств и нет специального списка утверждающего перечень лекарственных средств, так как медицинские учреждения не спешат к проведению процедуры лицензирования[24].
- Низкий доступ к лекарственному обеспечению в условиях амбулаторного лечения Всемирная организация здравоохранения называет одной из главных причин бедности. Это показало аналитическое исследование, в ходе которого изучалась ситуация в 194 странах мира. Об этом сказала представитель ВОЗ в России Мелита Вуйнович на состоявшемся 26 февраля 2019 года экспертном форуме «Здравоохранение России: организационно-экономические особенности и тенденции, стратегические и тактические задачи дальнейшего развития»[25].
- Директор Центра развития здравоохранения Московской школы управления Сколково Юрий Крестинский 24 октября 2019 на заседании Экспертного совета по VBHC (ценностно-ориентированное здравоохранение) отметил, что до сих пор при амбулаторном лечении действующая нормативно-правовая база, законодательство относят лекарственные средства к товарам народного потребления. Все государственные программы медицинской помощи при амбулаторном лечении, которые приняты и реализуются в стране (ОНЛС, «Семь нозологий», даже Постановление Правительства РФ № 890 «О государственной поддержке развития медицинской промышленности и улучшения обеспечения населения и учреждений здравоохранения лекарственными средствами и изделиями медицинского назначения»), не являются частью системы здравоохранения. Они реализуются в рамках оказания социальной помощи населению. Это не медицинская помощь, это социальная помощь[26].
- Согласно 44-ФЗ, льготное лекарственное обеспечение пациентов осуществляется государством на основании проведенных аукционов, в которых участвуют всевозможные производители лекарственных препаратов, содержащих идентичные действующие вещества, и выигрывает тот производитель, который предложит более выгодную цену. С фармацевтического рынка России стали уходить внутривенные антибактериальные препараты («Фортум», «Тиенам», «Меронем»), «проверенные годами и доказавшие свою эффективность и безопасность для больных муковисцидозом», а поставки в Россию одного из основных незаменимых при лечении муковисцидоза антибактериального ингаляционного препарата, не имеющего аналогов в России, — «Колистина» — задерживаются на полгода. Это вызвало серьёзные волнения в рядах пациентов, их семей, да и самих докторов, потому что те антибиотики, которые остались на рынке или появились недавно, не имеют доказанной терапевтической эквивалентности лекарствам, годами проверенным на эффективность и безопасность для больных муковисцидозом. В связи с этим сообщество больных муковисцидозом, состоящее почти из четырёх тысяч пациентов, а также членов их семей, просит обратить внимание на эту непростую ситуацию и выйти к органам государственной власти с просьбой о пересмотре 44-го Федерального закона и критериев участия в аукционах фармкомпаний, предлагающих свою лекарственную продукцию для лечения больных муковисцидозом, разработать систему эффективного оказания помощи больным муковисцидозом, закрепив её в законодательстве Российской Федерации, которое на сегодняшний день не отвечает жизненным потребностям таких пациентов[27].
- Власти российских регионов за первые пять месяцев этого года закупили 39,4 млн упаковок лекарств для льготников, что на 25 % меньше, чем за аналогичный период прошлого года. Такие данные приводятся в исследовании аналитической компании DSM Group. Авторы исследования указывают, что сокращение закупок в регионах коснулось практически всех категорий лекарств, за исключением препаратов для лечения онкологических заболеваний и гормональных средств. Закупка лекарств для пищеварительного тракта уменьшилась на 24 %, для сердца и сосудов на 6 %, от заболеваний нервной системы — на 30 %[28].
- Издание «Фармацевтический вестник», ссылаясь на благотворительный фонд «Подари жизнь», в июне 2020 года сообщило, что в российских больницах заканчивается препарат винкристин, применяемый для лечения онкологических заболеваний и входящий в список жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП). К концу текущего года пациенты и вовсе рискуют остаться без лечения, писал «ФВ»[29].
- Всероссийский союз пациентов фиксирует в ноябре 2020 года массу жалоб от пациентов на отсутствие лекарственных препаратов, как в стационарах, так и в аптечном сегменте. Предположительно, их отсутствие связано с введением маркировки[30].
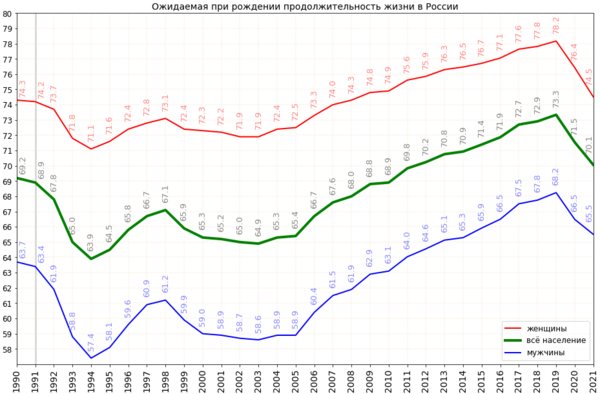
Продолжительность жизни населения
По данным ВОЗ за 2015 год, по ожидаемой продолжительности жизни при рождении Россия занимает всего -е место в мире — она составляет года по сравнению с года в странах Большой семёрки[31].
В статье Мюррея Фешбаха в «Вашингтон пост» в октябре 2008 года утверждалось, что по данным ООН, средняя продолжительность жизни мужчин в России составляла 59 лет, 166 место в мире, у женщин — в среднем 73 года, 127 место[32].
В феврале 2010 года заместитель председателя правительства России А. Д. Жуков на совещании в правительстве РФ по итогам реализации нацпроектов в 2009 году заявил, что в 2009 году продолжительность жизни увеличилась до 69 лет: «На протяжении уже нескольких лет продолжается рост средней продолжительности жизни в России, — отметил Жуков. — За 2009 год этот показатель вырос более чем на 1,2 года и составил в среднем и у мужчин и у женщин более 69 лет». По его словам, увеличение продолжительности жизни является успехом приоритетных национальных проектов: «Итоги реализации национальных проектов в 2009 году можно назвать достаточно успешными… Это следует из тех показателей, которые были достигнуты, по ряду направлений мы имеем достаточно высокие результаты». По мнению Жукова, это прежде всего касается национального проекта «Здоровье» и демографической политики[33].
В 2019 году Росстат провел статистический анализ средней продолжительности жизни в различных регионы РФ, получив следующие результаты[34]:
- В Центральном Федеральном округе в среднем это число составляет 72 года.
- В Северо-Западном ФО — это число также было 71 год.
- В Южном Федеральном округе — 70 лет.
- В Северо-Кавказском наблюдался наибольший показатель в 74 года.
- В Приволжском наблюдалось число в 70 лет.
- В Уральском — в среднем мужчины и женщины жили около 70 лет.
- В Сибирском — эта цифра составляет немногим более 68 лет.
- В Дальневосточном всего 67.
Отмечается, что продолжительность жизни в России выросла. Это обусловлено, в первую очередь такими основными причинами и факторами, как:
- Повышение уровня медицины не только в России, но и в мире.
- Уменьшение детской смертности.
- Более комфортные условия существования и обеспечение щадящих условий работы.
Но, несмотря на положительную статистику, Росстат отмечает, что средний срок жизни мужчин и женщин в России существенно ниже по сравнению с другими государствами мира. Несмотря на то что прогнозные показатели демонстрируют довольно неплохую динамику даже при учёте низкого варианта, в отчете отмечается, что Россия будет отставать и далее от развитых и развивающихся стран. Обусловлено это в первую очередь тем, что необходим более высокий уровень медицины, пропаганда здорового образа жизни и ряда других мероприятий, инициатива по которым должно исходить от государства[34].
Результаты расчетов, проведенных Высшей школой организации и управления здравоохранением, показали, что в РФ для достижения оптимальной продолжительности жизни в 78 лет к 2024 году наряду с целенаправленной политикой, направленной на снижение потребления крепких алкогольных напитков (снижение на 45 % к 2024 году), необходимо ежегодно увеличивать государственные расходы на здравоохранение на душу населения примерно на 15 % в постоянных ценах. Такой темп роста государственных расходов на здравоохранение будет соответствовать 6,5 % ВВП в 2024 году, что на уровне стран ЕС в среднем[35].
Для достижения оптимальной продолжительности жизни в 77 лет к 2024 г. потребуется увеличение государственных расходов на 10 % ежегодно в постоянных ценах. Заложенные в госпрограмме «Развитие здравоохранения» финансовые средства недостаточны для достижения оптимальной продолжительности жизни в 78 лет к 2024 г. — динамика роста этих расходов с 2018 по 2024 год составит всего 6 % в постоянных ценах. К 2024 году эти расходы составят 2,9 % ВВП, что ниже, чем в 2018 г. (3,2 % ВВП)[35].
Общая численность населения России на фоне пандемии по итогам 2020 года, по предварительной оценке, сократится на 158 тыс. человек — это максимум за 14 лет, следует из проекта единого плана правительства по достижению национальных целей развития России на период до 2024 года и на плановый период до 2030 года[36].
Согласно данным Росстата, за первое полугодие 2020 года естественная убыль населения уже составила 265,5 тыс. человек (946,5 тыс. умерших против 681 тыс. родившихся). Смертность за январь—июнь 2020 года на фоне пандемии возросла на 3,1 % по сравнению с аналогичным периодом 2019 года, а рождаемость снизилась на 5,4 %[36].
2020 год может стать пятым годом роста естественной убыли населения России, следует из данных Счетной палаты. По оценкам ведомства, в январе-июле 2020 года естественная убыль населения возросла по сравнению с аналогичным периодом прошлого года более чем на 30 % и составила 316,3 тыс. человек. В целом демографическую обстановку в стране назвали неблагоприятной[37].
Ожидаемая продолжительность здоровой жизни среднего жителя России за 2020 год составила 58,9 года. Об этом говорится в письме Минтруда, направленном губернаторам российских регионов. Показатели сформированы на основе оперативных данных за январь-сентябрь 2020 года и выборочного наблюдения состояния здоровья населения[38]. Согласно данному письму получены следующие результаты по регионам:
- Самая низкая продолжительность здоровой жизни ожидается в Ненецком автономном округе — 43,9 года.
- В Еврейской автономной области этот показатель достигает 48,3 года, а в республике Марий Эл — 49,9 года.
- На Урале этот показатель колеблется в районе 57 лет: он составляет 56,4 года для Свердловской области, 56,6 года для Тюменской области, 57,1 года для Ямала, 57,3 года для Курганской области и 57,9 года для Челябинской области.
- На Дальнем Востоке продолжительность здоровой жизни прогнозируют до 55-57 лет: в Хабаровском крае — 55,3 года, в Приморье — 56,8 года.
В России за период с января по ноябрь 2020 года смертность на 13,8 % выше аналогичного периода в 2019 году. Об этом сообщила вице-премьер страны Татьяна Голикова[39].
К 2024 г. ожидаемая продолжительность жизни в России вырастет с 72,7 до 78 лет, а здоровой жизни — с 63 до 67 лет. Данные показатели обозначены как задачи Национальной стратегии действий в интересах граждан пожилого возраста до 2025 г. Их представила главный внештатный гериатр Минздрава России, директор Российского геронтологического научно-клинического центра РНИМУ им. Н. И. Пирогова Ольга Ткачева на Региональной рабочей встрече экспертов ВОЗ по вопросам национальной политики в области здорового старения 26 февраля[40].
В марте 2021 года министр здравоохранения России Михаил Мурашко заявил, что младенческая смертность в стране достигла исторического минимума. Показатель в 2020 году составил 4,5 смертей на одну тысячу рождённых, что на 12 % ниже показателей 2019 года[41].
В декабре 2022 года министр здравоохранения РФ Михаил Мурашко сообщил, что с конца года ожидаемая продолжительность жизни в стране увеличилась на 1,8 года. По прогнозам ведомства, к концу 2022-го данный показатель будет еще больше. Михаил Мурашко также отметил, что Россия в настоящее время вышла на устойчивую траекторию снижения смертности[42].
Первые итоги реформы здравоохранения
В докладе специальной комиссии Счётной палаты РФ (подготовлен весной 2015 года) стартовавшая в январе 2015 года реформа здравоохранения в России была признана провальной: она не только не улучшила качество оказываемых населению медицинских услуг, но сделала их для населения менее доступными. Предусмотренная реформой «оптимизация» уже в 2014 году привела к сокращению медицинского персонала на 90 тыс. человек, что при росте числа потребителей услуг на 152,7 тыс. человек ухудшило качество оказываемой медицинской помощи и значительному (на 24 %) росту объёма платных услуг. Было сокращено 33 757 больничных коек, закрыто 29 больниц; при этом смертность в больницах в целом по стране выросла на 2,6 %, а в 49 регионах (в которых имело место снижение числа госпитализированных пациентов) — на 3,7 %[43]. По мнению «системной» оппозиции, реализация новой реформы здравоохранения в 2014—2015 гг. осуществляется в форме, противоречащей интересам больных[44].
Несмотря на эти выводы, сделанные аудиторами, «оптимизация» здравоохранения России продолжается. К февралю 2015 года без работы остались уже более восьми тысяч медиков. В 2015 году подлежит ликвидации 41 больница, а за четыре года общее число больниц планируется сократить на 77 %, поликлиник — на 7 %. В Минздраве с претензиями Счётной палаты, правда, не согласились и заявили, что положительные результаты реформы уже ощущаются в нескольких регионах России (не названных)[43].
Уже в начале ноября 2014 года в различных регионах России начались массовые протесты, вызванные сокращением финансирования медицины и увольнением значительного числа медицинских работников. Первые митинги прошли в Москве (2 ноября, 30 ноября и 14 декабря 2014 года); в течение месяца на акции протеста вышли медики Санкт-Петербурга, Ржева, Моздока, Ульяновска, Ижевска, Уфы, Перми, Екатеринбурга, Омска, Иркутска, Владивостока[45]. На митингах выдвигались требования остановить «псевдореформу», обеспечить медработникам «достойную оплату», покончить с сокращениями. Наиболее активные врачи несли самодельные плакаты «Пойдём сдохнем», «Лечитесь кошками», «Путин, введи войска в здравоохранение». Митингующих поддержали около 10 партий и общественных организаций[46].
Выступая 22 сентября 2015 года в Государственной Думе РФ, председатель Комитета по природным ресурсам, природопользованию и экологии, академик РАН В. И. Кашин констатировал, что в результате реформ примерно 48 % затрат на здравоохранение осуществляется за счёт населения, происходит массовое закрытие лечебных учреждений и сокращение врачей[47]. При этом, по данным на конец 2015 года, практикующих врачей в РФ оказалось на 22 % меньше, чем необходимо по штатным нормативам, а дефицит коек в стационарах составил 23 %; доступность медпомощи для россиян снизилась по ряду факторов, а на селе, где обеспеченность врачами в 3,5 раза ниже, чем в городе, смертность по итогам 2014 года на 15 % опередила городскую. Одним из немногих положительных моментов стало упрощение доступа пациентов к обезболивающим препаратам (правда, не всегда тот препарат, который выписан врачом, пациент может достать)[48]. По данным на конец 2016 года дефицит участковых терапевтов в российских поликлиниках составил 27 процентов. Дефицит педиатров составил 18 процентов[49].
К 2016 году, по разным оценкам по сравнению с 2000 годом, количество больниц в стране сократилось в 2-5 раз, происходило и сокращение коечной ёмкости большинства больниц, уменьшилось количество поликлиник почти на 3000. В первую очередь это коснулось сельских участковых больниц (СУБ) и врачебных амбулаториев. Снизилось количество фельдшерско-акушерских пунктов (ФАП) на более, чем 5000 единиц[50][51][52]. Частично, вместо них планировалось массово создать офисы врачей общей практики, но данное мероприятие, особенно в сельской местности, потерпело крах. Всё это отрицательно сказалось на медобеспечении населения отдалённых и труднодоступных населённых пунктов, в итоге на их здоровье, продолжительности и качестве жизни, количестве жителей (из-за естественной убыли и миграционного оттока)[53][54].
В 2017 году появились сведения о том, что центральные районные больницы (ЦРБ) оказались на грани банкротства. Так, только в Алтайском крае задолженность этих больниц в 2017 году составила 860 млн рублей[55].
В 2018 году продолжались массовые протесты работников здравоохранения против повышения стоимости обучения в ординатуре, лишения врачей льготного возраста выхода на пенсию, сокращений медперсонала.
В 2019 году неэффективное проведение реформ и оптимизаций в сфере здравоохранения в России признала и исполнительная власть, связанные с этим вопросы и предполагаемые пути его решения выносились неоднократно на обсуждение Президента России и Госсовета России[56][57][58][59][60]. Возникла и острая проблема нехватки медицинских кадров (врачей, медсестёр)[61], а перевод санитарок, занимающихся помимо всего и элементарным уходом за больными, в разряд неквалифицированных в медицинских вопросах уборщиц, в том числе по принципу аутсорсинга — к проблемам и в этой сфере[62][63][64]. При этом, данный перевод осуществлялся по разному, в ряде лечебных учреждений с исключением специфичных должностных обязанностей и перекладыванием их на медсестёр, в других без изменения предыдущих должностных обязанностей санитарок, но при этом с уменьшением заработных плат и льгот. Также, реформа коснулась санитаров и водителей-санитаров машин скорой медицинской помощи, участвовавших в переносе больных, которые были переведены в разряд обычных водителей, а функция переноса больных возложена на медицинских сестёр[65][66][67][68]. Проблемы с санитарами/санитарками были связаны с непродуманностью и несостыковками между собой федеральных законов и подзаконных нормативных правовых актов[69][68].
От «реорганизации» и «оптимизации», а также от «надзорных каникул» страдает и профилактическое направление здравоохранения[70][71].
В Новгородской области в городе Шимске закрытие круглосуточного стационара районной больницы в результате сокращения персонала привело к перекрытию федеральной трассы Великий Новгород — Псков, в районах и областном центре при поддержке партий «Яблоко» и КПРФ прошло несколько митингов и народных сходов[72].
В Кемеровской области из-за действия местных властей под угрозой закрытия оказался междуреченский филиал Новокузнецкого противотуберкулезного диспансера, в городе проходили одиночные пикеты. Как итог — губернатор пошел на диалог с протестующими и уволил главу департамента по социальной политике Кемеровской области[73][74].
Протесты и митинги на фоне медицинской реформы проходили в Екатеринбурге[75], Челябинске, Перми[76], Кургане[77], Саратове, Санкт-Петербурге[78] и Москве[79].
В медучреждениях Курганской области не хватает 1018 медицинских работников. Из них 554 специалистов с высшим медицинским и фармацевтическим образованием, 464 — среднего медицинского персонала. Вакансии разместил на своём сайте Департамент здравоохранения региона[80].
Министерство здравоохранения Ростовской области в августе 2020 года планирует проверку в центральной горбольнице Каменска-Шахтинского, так как оттуда массово увольняются врачи. Ранее в соцсетях завотделением хирургии Георгий Медведев рассказал о том, что из больницы уходят выдающиеся хирурги, оставшиеся врачи также готовы к увольнению, если не удовлетворят их требования о нормальных условиях работы, заработной плате и премиях[80].
6 апреля 2025 года председатель правительства России Михаил Мишустин подписал распоряжение, согласно которому около 20 регионов в 2025 году получат средства на обновление приёмных отделений медицинских учреждений. На эти цели выделено свыше 11,4 млрд рублей[81].
18 февраля 2026 года Михаил Мишустин сообщил, что за 2025 год в РФ было построено и отремонтировано 2,5 тысячи медицинских объектов[82].
По мнению экспертов, серьёзных расчетов при разработке реформы городского здравоохранения Москвы не делалось[83]. Сейчас доля больничных коек департамента здравоохранения в общей структуре коечного фонда Москвы неуклонно падает. Если в 2013 году их было 75,4 процента, то в 2015 только 68,2[84]. Число посещений поликлиник депздрава уменьшилось, а количество посещений поликлиник частного сектора выросло, приблизившись в 2015 году к 23 млн[84].
В 2012 году были закрыты детские инфекционные больницы № 8 в Лужнецком проезде и № 12 на 1-й улице Ямского Поля. Вместе они могли принять 300 больных. В качестве компенсации был возведен инфекционный корпус для детской больницы имени Сперанского на 200 коек, что на треть меньше, чем было в ликвидированных больницах[85].
В Москве одними из первых под сокращение попали именно инфекционные больницы. В 2014 году была закрыта инфекционная больница № 3. Столица лишилась 420 коек для лечения пациентов с особо опасными инфекциями и ВИЧ. Здесь работало 350 медиков, специализирующихся в основном на лечении вирусных инфекций. В 2020 году утрату этого центра пришлось срочно компенсировать строительством в чистом поле новой больницы в Коммунарке, что обошлось бюджету Москвы — как выяснили в «Известиях» — в несколько десятков миллиардов рублей[86].
Сейчас в Москве и в целом по России анестезиологов-реаниматологов на 30 % меньше, чем положено по штатному нормативу.
Ректор Высшей школы организации и управления здравоохранением (ВШОУЗ) Гузель Улумбекова приводит такие цифры: обеспеченность инфекционными койками для взрослых и детей была сокращена почти в два раза — с 4,7 тыс. до 2,5 тыс. Это сопровождалось ростом смертности от инфекционных болезней на 11 % — с 12,5 до 13,9 на 100 тыс. человек населения (данные Росстата). По мнению специалиста, ошибка мэрии Москвы состояла в том, что инфекционная служба была переведена в систему ОМС, её финансирование стало зависеть от числа больных. Так быть не должно, поскольку инфекционная служба находится большую часть времени в режиме ожидания[87].
Оценка качества здравоохранения населением России
Социологические исследования показывают, что сегодня работой медицинских учреждений в России довольны не многим более трети населения[88][89]:
| Довольны ли вы работой медицинских учреждений в вашем городе? | 2012 г. | 2013 г. | 2014 г. | 2017 |
|---|---|---|---|---|
| Да, полностью довольны | 9 % | 9 % | 9 % | 9 % |
| Да, скорее довольны | 25 % | 27 % | 30 % | - |
| Нет, скорее недовольны | 35 % | 32 % | 35 % | - |
| Полностью недовольны | 32 % | 33 % | 26 % | 54 % |
| Доля тех, кто полностью или в основном доволен работой здравоохранения в России | 34 % | 35 % | 39 % | 37 % |
В сводном годовом докладе о ходе реализации и оценке эффективности государственных программ Российской Федерации по итогам 2018 года Минэкономразвития отмечает, что одна из целей госпрограммы «Развитие здравоохранения» — «Удовлетворенность населения качеством медицинской помощи» — в 2018 году не была достигнута. Фактическое значение указанного показателя в 2018 году, согласно сведениям, представленным в годовом отчете Минздрава России, ниже запланированного уровня: план — 41,7 %, факт — 38,7 %[90].
Согласно опросу Всероссийского центра изучения общественного мнения (ВЦИОМ) и Центра социального проектирования «Платформа» в 2019 году не доверяют поставленному диагнозу или перепроверяют назначения врача 41 % россиян. Три четверти опрошенных (75 %) считают, что работа медицинских учреждений должна контролироваться независимой структурой, например страховой компанией[91].
Результаты социальных опросов
В ноябре 2022 года согласно данным опроса Всероссийского союза пациентов жители России увидели положительные изменения в системе работы здравоохранения. Число людей негативно оценивающих изменения в системе здравоохранения снизилось с 68,8 % в 2021 году до 38,9 % в 2022 году. А число людей отметивших позитивные изменения увеличились с 8,7 % до 11,1 %. Опрос проводился в интернете, через сервис Яндекс-формы. В нем приняли участие 2559 пациентов из 80 регионов. В прошлом году в опросе приняли участие 1452 пациента из 76 регионов. Около половины респондентов — 44,9 % считают, что ситуация в системе здравоохранения не изменилась[92].
Примечания
Ссылки
- «Чем болеет медицина? Выясняем у экспертов, как лечить систему здравоохранения» — выпуск телепрограммы «ОТРажение» от 18.04.2019 г. телеканала «ОТР».
- Здравоохранение в России, 2011 г., статистические данные
- Сборник «Деятельность и ресурсы учреждений здравоохранения» (оглавление) Приложение (zip/doc)
- Модель общественного здравоохранения в России
- Динамика ключевых индикаторов финансирования системы здравоохранения в России за 2000—2008 гг.