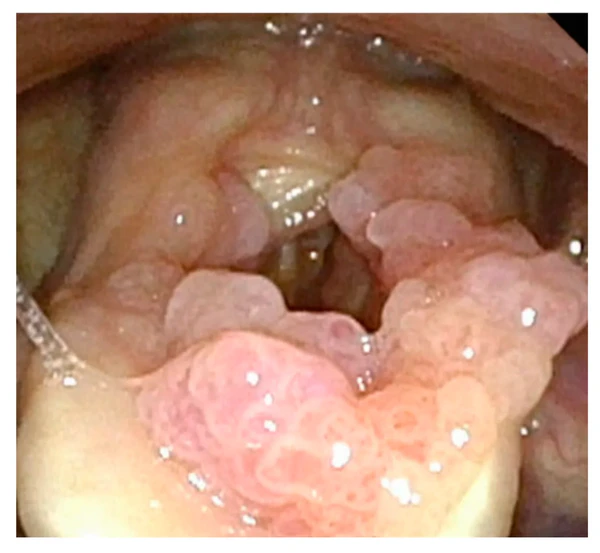
Папилломатоз гортани
Папилломато́з горта́ни — патологический процесс, характеризующийся образованием множественных папиллом на слизистой оболочке гортани[1]. Папилломы гортани относятся к доброкачественным фиброэпителиальным опухолям. Однако быстрый рост папиллом, частое рецидивирование и агрессивное распространение их на окружающие анатомические структуры при респираторном рецидивирующем папилломатозе гортани свидетельствуют о злокачественном течении заболевания[2]. Респираторные папилломы в основном локализуются в гортани, но также могут возникнуть в трахее и лёгком[3].
История
Термин «бородавки гортани» был введён в XVII веке М. Доналусом (англ. M. Donalus), а современное название «папиллома» предложил английский оториноларинголог С. Морелл Маккензи (англ. S. Morell MacKenzie) в 1871 году. Этиологическая роль вируса папилломы человека (ВПЧ) была установлена лишь в конце XX века: в 1979 году Л. Гиссманн (англ. L. Gissmann) выделил ВПЧ-6 из папилломатозной ткани, а в 1981 году — ВПЧ-11 из ювенильных папиллом гортани. Эти типы вируса признаны основным этиологическим фактором заболевания[4].
Классификация
По времени возникновения:
- ювенильный, возникший в детском возрасте (до 12 лет)[5];
- рецидивирующий респираторный.
По распространённости процесса:
- ограниченная форма (папилломы локализуются с одной стороны или располагаются в передней комиссуре с закрытием голосовой щели не более чем на 1/3);
- распространённая форма (папилломы локализуются с одной или двух сторон и распространяются за пределы внутреннего кольца гортани или располагаются в области передней комиссуры с закрытием голосовой щели на 2/3);
- облитерирующая.
По клиническому течению папилломатоз подразделяют на:
- редко рецидивирующий (не чаще одного раза в 2 года);
- часто рецидивирующий (1—3 раза в год и более)[1].
Этиология
Возбудителем папилломатоза гортани является ВПЧ 6-го и 11-го типов, значительно реже выявляются типы 16 и 30 [2][6].
Факторы риска, которые предрасполагают к развитию папилломатоза гортани:
- длительный воспалительный процесс в гортани;
- курение;
- перенапряжение голоса;
- чрезмерное употребление алкоголя;
- острые инфекции (чаще корь, грипп) в детском возрасте;
- воздействие вредных профессиональных агентов (химических и физических), экзогенных и эндогенных канцерогенных веществ;
- частые хирургические вмешательства[2].
Патогенез
Ювенильная форма болезни развивается в результате вертикальной передачи вируса от матери к ребёнку во время родов, особенно при наличии у матери генитальных папиллом. Для взрослых пациентов наиболее вероятным считается орально-генитальный путь заражения. Ключевым звеном патогенеза является инфицирование ВПЧ базальных эпителиальных клеток гортани, предположительно через микроповреждения слизистой оболочки. Попав в клетку, вирус встраивает свою ДНК в геном клеток базального слоя, что может приводить либо к активации, либо к латентной экспрессии генов. Этот процесс сопровождается нарушением местного иммунного ответа: наблюдается подавление способности Т-лимфоцитов распознавать и адекватно реагировать на антигены ВПЧ. Дополнительным фактором, стимулирующим рост папиллом, является связанная с ВПЧ активация рецепторов эпидермального фактора роста [2][6]. Считается, что ВПЧ 11-го генотипа приводит к более агрессивному течению заболевания, чем ВПЧ 6-го генотипа, и характеризуется более высокой степенью распространённости с вовлечением нижних дыхательных путей[3].
Эпидемиология
Заболеваемость папилломатозом гортани имеет возрастное распределение с пиками: первый и наиболее выраженный — у детей до 5 лет, второй — у взрослых 20—40 лет, и третий — около 64 лет[7]. Ювенильная форма характеризуется ранней манифестацией: до 75 % диагнозов устанавливается в возрасте до 5 лет. Распространённость этой формы — 4,3 случая на 100 000 детей. Именно ранний дебют (особенно до 5 лет) служит независимым прогностическим фактором, определяющим более агрессивное и рецидивирующее течение болезни по сравнению со взрослым типом[5][8]. Взрослая форма диагностируется в среднем в 37 лет. Её распространённость примерно 1,8 случая на 100 000 взрослых. Дебют заболевания у взрослых часто связан с периодом инфицирования ВПЧ 6-го типа при половом контакте[3][5]. Заболевание не имеет выраженной половой предрасположенности[5].
Диагностика
Клиническая картина папилломатоза гортани определяется размером и локализацией папиллом. Клиническое течение варьирует от спонтанного исчезновения папиллом до быстрой прогрессии заболевания, вплоть до обструкции дыхательных путей или возникновения злокачественного опухолевого процесса[3]. Наиболее характерными симптомами, особенно у детей, являются дисфония (охриплость), стридор и одышка[9]. У взрослых пациентов также отмечаются жалобы на кашель, ухудшение голоса после голосовой нагрузки, осиплость голоса, ощущение инородного тела, затруднение дыхания, попёрхивание при еде, одышка при физической нагрузке и в состоянии покоя[10]. Ювенильная форма принципиально отличается от взрослой более агрессивным течением. Для неё характерны более высокая частота рецидивов, необходимость в многократных хирургических вмешательствах, а также тенденция к распространению процесса с поражением трахеи, бронхов, лёгких, что повышает риск осложнений. Следует отметить, что агрессивное течение также может наблюдаться и у взрослых пациентов[9].
- Гистологическое исследование биоптата с определением типа ВПЧ — при микроскопическом исследовании папилломы гортани характеризуются множественными разрастаниями гиперплазированного многослойного плоского эпителия с центрально расположенной фиброваскулярной (соединительнотканно-сосудистой) стромой[6].
Дифференциальная диагностика
- Лейкоплакия голосовых связок.
- Плоскоклеточная карцинома, веррукозная карцинома.
- Гранулёмы голосовых связок.
- Узелки голосовых связок.
- Отёк Рейнке.
- Туберкулёз.
- Рак гортани[1][6].
Осложнения
Лечение
Основным методом лечения является хирургическое удаление папиллом, однако полное излечение часто невозможно из-за высокой склонности заболевания к рецидивам. Целью любой операции является эффективное удаление папиллом для восстановления проходимости дыхательных путей и качества голоса при максимальном сохранении здоровых тканей и минимизации риска рубцевания[12].
Наиболее распространены лазерная хирургия, микродебридерная хирургия и радиочастотная коблация[9].
Лазерное удаление выполняется преимущественно с помощью CO₂ или лазера на титане и фосфате калия. Абляционные/режущие лазеры (CO₂-лазер) воздействуют на воду в тканях, обеспечивая высокую точность разреза и коагуляцию, но несут риск термического повреждения, что при повторных вмешательствах может привести к фиброзу, образованию рубцов и нарушению голоса. Фотоангиолитические лазеры (лазеры на титане и фосфате калия, на красителях) избирательно поглощаются оксигемоглобином в сосудах папиллом. Это позволяет добиться более направленного разрушения ткани с меньшим повреждением окружающей слизистой оболочки и лучшим гемостазом[8][9].
Микродебридерная (шейверная) хирургия является безопасным и эффективным методом эндоскопического удаления папиллом с помощью вращающегося лезвия, что полностью исключает риск термического повреждения. Подбор различных насадок и скорости вращения позволяет адаптировать процедуру: быстро удалять крупные образования или точно работать вблизи голосовых связок. Основным способом остановки кровотечения при этом является тампонада с адреналином[8][9].
Радиочастотная коблация считается безопасным и эффективным методом, особенно при обширном поражении. Она позволяет уменьшить кровопотерю, сократить время операции и увеличить интервал между рецидивами по сравнению с лазерной абляцией[9].
Адъювантная медикаментозная терапия применяется для контроля заболевания у пациентов в случаях агрессивного течения, требующего частых операций или при экстраларингеальном распространении папиллом[9]. Все используемые методы противорецидивной терапии эффективны лишь у 50—70 % больных, а многие из них имеют выраженные побочные эффекты. По состоянию на 2025 год не найден патогенетический метод лечения рецидивирующего папилломатоза гортани[2]. Для лечения могут использоваться рекомбинантные интерфероны, препараты индол-3-карбинола, цитостатики, хлориды, иммуномодуляторы и др. Также в качестве терапии могут быть использованы цидофовир и бевацизумаб. Цидофовир является противовирусным препаратом, аналогом нуклеотида, который встраивается в вирусную ДНК и ингибирует вирусные ДНК-полимеразы. При местном введении он снижает вирусную нагрузку и приводит к ремиссии. Однако этот препарат является нефротоксичным, канцерогенным, вызывает нейтропению. Препарат бевацизумаб — это моноклональное антитело, блокирующее фактор роста эндотелия сосудов (VEGF), который активно экспрессируется в тканях папиллом. Ингибирование ангиогенеза доказало свою высокую эффективность. Препарат может вводиться как непосредственно в очаг (при поражении гортани), так и системно (при трахеобронхиальном распространении или высоком риске повреждения связок). Системная терапия позволяет значительно снизить частоту хирургических вмешательств. Лечение обычно начинают с 3—4 циклов, а при положительном ответе переходят на поддерживающий режим с минимально возможной частотой введения препарата[8][9].
Прогноз
Прогноз для пациентов с папилломатозом гортани, несмотря на доброкачественную природу образований, является условно благоприятным и зависит от течения заболевания. Прогностическими факторами служат распространённость процесса и частота рецидивов. Основными рисками являются жизнеугрожающая обструкция дыхательных путей и малигнизация, так как папилломатоз гортани относится к предраковым состояниям, и озлокачествление происходит в 15—20 % случаев. Неблагоприятное влияние на исход заболевания оказывают перенесённая трахеостомия и лучевая терапия. Кроме того, хроническое рецидивирующее течение, требующее многократных хирургических вмешательств, несёт в себе риск послеоперационных осложнений и, как правило, препятствует полному восстановлению голоса. Возможны и случаи спонтанной ремиссии заболевания[1][6].
Диспансерное наблюдение
Пациенты с папилломатозом гортани подлежат обязательной диспансеризации в зависимости от частоты рецидивов, но не реже чем раз в три месяца[1].
Профилактика
Вакцинация против вирусов папилломы человека является первичной профилактикой рецидивирующего респираторного папилломатоза и рака гортани. Необходимо проводить иммунизацию с помощью квадривалентной или девятивалентной вакцины. В Австралии внесение вакцинации против ВПЧ в национальный календарь существенно уменьшило число случаев заболеваний, ассоциированных с ВПЧ 6-го и 11-го генотипов, вследствие чего за счёт устранения материнского источника инфекции выявлено снижение уровня заболеваемости ювенильной формой папилломатоза гортани[3].