ВИЧ/СПИД в России
Ситуация с распространением ВИЧ/СПИД в России рядом исследователей характеризуется как эпидемия[1][2][3][4][5].
Первые случаи заражения вирусом иммунодефицита человека зафиксировали в СССР в 1985–1987 годах. «Нулевым пациентом» официально считается военный переводчик, работавший в начале 1980-х годов в Танзании и заразившийся от местного жителя во время полового контакта. После вспышки заболевания в Элисте в 1988–1989 годах о ВИЧ стало известно широкой общественности, были созданы первые СПИД-центры[6][7]. В 1995–1996 годах вирус проник в среду потребителей инъекционных наркотиков (ПИН) и вскоре распространился по всей стране. К 2006 году ВИЧ проник за пределы уязвимой группы ПИН, опасности подверглись их гетеросексуальные партнёры и потенциально всё население страны[8][9].
По итогам 2021 года в стране проживало 1,137 млн инфицированных, умерло за всю историю эпидемии — 424,9 тысячи[10][11][12][13][14]. Тем не менее большинство экспертов считают, что реальное количество ВИЧ положительных существенно выше, так как заметная часть ещё не выявлена[15].
Общие сведения
Первые случаи инфицирования
В 1980-е годы в советском обществе бытовало мнение, что вирус распространяется только на Западе и в Африке, причём лишь маргинальных слоёв населения[16]. Считалось также, что советским людям ВИЧ не грозит, поскольку в стране якобы нет гомосексуализма, наркомании и проституции[17][16].
Первый случай СПИДа был обнаружен в московской инфекционной больнице №2, в декабре 1985 года, куда поступил на лечение пневмонии выпускник Высшей школы профсоюзов, тридцатилетний гражданин ЮАР. Через два месяца он умер. С декабря 1985 по декабрь 1987 года обследовали всех иностранных студентов в стране (43 тыс. человек) и выявили 219 инфицированных, однако советских граждан среди них не было[18][19].
Первым официально зарегистрированным ВИЧ-положительным гражданином СССР считается инженер и военный переводчик из Запорожья Владимир Красичков, который с 1981 по 1984 год работал в посольстве Танзании. Владимир Красичков по цепочке успел заразить 24 человека. Расследованием всех этих случаев занимался молодой эпидемиолог Вадим Покровский. Он передал всю информацию в Минздрав СССР, и после этого доноров начали тестировать на ВИЧ[20][16][18][19]. Первым гражданином СССР, умершим от СПИДа, стала Ольга Гаевская, тридцатилетняя студентка вечернего факультета Ленинградского филиала Московского технологического института. Умерла в сентябре 1988 года от пневмоцистной пневмонии[21].
| Территории | 1987 год | 1988 год | 1989 год | Всего 1985–1989 годы |
|---|---|---|---|---|
| Граждане СССР | 34 | 85 | 322 | 441 |
| Жители РСФСР | 22 | 50 | 268 | 340 |
| Жители других союзных республик | 12 | 35 | 54 | 101 |
Калмыцкий очаг
В 1988 году в детской больнице города Элиста, столицы Калмыцкой АССР, случилась первая в Советском Союзе крупная вспышка ВИЧ-инфекции, жертвами которой стали 79 человек (75 детей и 4 взрослые женщины)[20]. Первыми пациентами из Элисты, у которых был обнаружен ВИЧ, стала женщина-донор и младенец, лежавший с ней в одной палате отделения для грудничков Республиканской детской больницы[20]. Оба эти пациента были направлены в московскую инфекционную больницу №2 к молодому специалисту по ВИЧ Вадиму Покровскому, который занимался расследованием первых случаев заболевания ВИЧ в СССР[20][22].
Покровский начал проверять версию внутрибольничного заражения, поскольку тест на ВИЧ, проведённый у 18 других пациентов, лежавших в больнице одновременно с первыми, выявил вирус ещё у троих детей[22]. Эпидемиологическое расследование показало, что в мае 1988 года в этой больнице умер ребёнок с вероятными симптомами СПИДа, а в начале 1989 года у его родителей тоже был обнаружен ВИЧ. Отец этого ребёнка и оказался «нулевым пациентом»[20]. В 1982 году он проходил срочную службу на флоте, и его корабль останавливался в порту Конго, там он и заразился половым путём от местной женщины[20][18]. Этот моряк (нулевой пациент) потом заразил жену, она родила ВИЧ-инфицированного ребёнка, от которого заразились дети, находившиеся на лечении в одной с ним больнице, через нестерильные многоразовые катетеры для переливания крови и шприцы[23][24][25]. Расследование также выявило, что женщина-донор заразилась от своего ребёнка во время кормления грудью: вирус проник через язвы в его рту и микротрещины на сосках матери. Ребёнок этой женщины умер в больнице ещё до проведения расследования[26][27][23].
В то время в Советском Союзе ещё не использовались одноразовые шприцы. По правилам стеклянные шприцы должны были после каждой инъекции отправляться на стерилизацию, однако этими правилами медсёстры пренебрегали, делая инъекции одним шприцем многим детям и меняя только иглы[20][26]. Медицинский персонал, по большей части незнакомый с противоэпидемиологическими нормами, также не обеззараживал аппараты ингаляционного наркоза и зонды для кормления детей[21]. Такое халатное отношение к дезинфекции не было проблемой одной больницы или одного города, это была системная проблема советских больниц. Ситуация усугубилась тем, что детей, которым становилось хуже, из провинциальной Элисты направляли в больницы других городов (в надежде на лучшую квалификацию врачей и лучшее оборудование): в Ростов-на-Дону, Волгоград, Ставрополь. А поскольку проблема с использованием шприцев без стерилизации повторялась и там, во всех этих областях произошли меньшие по масштабу, но сопоставимые по характеру вспышки ВИЧ[20].
Распространение вируса
Согласно классификации ВОЗ, существуют три стадии распространения эпидемии ВИЧ. На первом этапе заражено менее 1% населения в целом и менее 5% — в уязвимых группах. Когда заражено более 5% в одной уязвимой группе, болезнь переходит в стадию концентрирования. На третьей, генерализованной, стадии ВИЧ-инфекция выходит за рамки одной группы, эпидемия охватывает широкие слои населения[28]. Если в 1980-х вспышки инфекции в СССР носили единичный характер, то в следующем десятилетии началась новая фаза распространения ВИЧ, когда болезнь чаще всего передавали через кровь при инъекционном употреблении наркотиков[6].
В 1990–1991 годах в больницах СССР не было зарегистрировано новых случаев заражения ВИЧ[21]. Всего к этому периоду по данным ВОЗ в стране проживало 494 инфицированных (307 взрослых и 187 детей)[21][16][20]. Россия занимала последнее место в Европе по количеству больных СПИДом (0,02 случая на 100 тысяч человек)[21]. Однако до 1990 года для обследования на ВИЧ пациенты предоставляли паспортные данные. Выявленные ВИЧ-положительные обязаны были составить список своих половых контактов, принцип сохранения врачебной тайны на них не распространялся. По этой причине молодые люди предпочитали не проверяться на ВИЧ или делали это по чужим документам[24]. За 1987–1995 годы среди 160 миллионов обследованных выявили 1096 носителей[29]. Одновременно диагностические лаборатории не обеспечивали полноценного тестирования пациентов: на станциях переливания крови и в лабораториях диагностики СПИДа проводили только предварительные анализы. Результаты подтверждали в единственной лаборатории диагностики СПИДа при Центральном НИИ эпидемиологии Минздрава СССР. Министерство здравоохранения РСФСР констатировало медлительность в развёртывании профилактических мер[30].
Исследователи называют 1996 год началом новой фазы распространения ВИЧ в России[6]. Ей предшествовала вспышка заболевания в украинском портовом городе Одесса, куда в 1993-м штамм ВИЧ занесли из Центральной Африки. Если в 1994 году в городе диагностировали только 3 случая заражения, к 1995-му это число увеличилось до 1021. Вирус быстро распространился среди потребителей инъекционных наркотиков (ПИН) на постсоветском пространстве. Уже через год их доля в общем числе российских заражённых составила 30,7%[31][32][8][33]. Официальное количество заболевших СПИДом в России за первые 10 месяцев 1996-го выросло в 4,5 раза, за год общее количество инфицированных практически удвоилось (от 1090 до 1925 носителей). Быстрый рост числа инфицированных связывали с высоким уровнем безработицы, развитием торговли наркотиками, расширением теневой экономики и низким уровнем жизни, что привело к росту числа наркозависимых. При этом меры по профилактике ВИЧ были направлены в основном на половой канал распространения вируса, а в государственных СПИД-центрах специальные комиссии распределяли лекарства, определяя кого из инфицированных лечить[34][35][36]. Крупнейшими очагами в этот период стали большие агломерации, а также моногорода, пережившие экономический кризис после распада СССР[21][7][8]. Так, к 2016-му на моногорода Самарской и Свердловской областей приходилось 30–40 % всех зарегистрированных случаев ВИЧ в регионах[21].
С 1999 года вирус начал всё чаще распространяться среди лиц, практикующих незащищённые половые контакты (как гомо-, так и гетеросексуальные). Эксперты связывают это с достижением точки насыщения ВИЧ в общинах ПИН, а также с сокращением общего числа потребителей наркотиков. Например, в 2003 году было зарегистрировано на 17% меньше новых ПИН, чем в 2002-м. В зоне риска оказались широкие слои населения, так как потребители инъекционных наркотиков (по оценкам ВОЗ, 1–2% населения страны к 2005 году) подвергали опасности своих половых партнёров. В течение первого десятилетия XXI века доля этого способа передачи ВИЧ стала сопоставима с инъекционным. В 2000–2005 годах доля новых зарегистрированных случаев заражения через нестерильные инъекционные иглы снизилась с более чем 90 % до 66 %. Эксперты отмечали критическую ситуацию: уже к 2001 году случаи заболевания ВИЧ зарегистрированы во всех субъектах страны[35]. Тем не менее в последующие годы скорость распространения вируса в целом начала снижаться, так как при парентеральном употреблении наркотиков с использованием нестерильной иглы шанс заразиться гораздо выше, чем во время незащищённого полового акта[37][38][7][6]. Если в 2001-м первичная заболеваемость составила 55 человек на 100 тысяч жителей, то через пять лет держалась на уровне 20–23 случаев на 100 тысяч человек. Частично такое снижение числа поставленных диагнозов ВИЧ объясняется тем, что меньше тестов проводилось в некоторых группах высокого риска заражения ВИЧ, например, среди потребителей инъекционных наркотиков и заключённых. В 2000—2004 годах было проведено на 51% меньше тестов среди ПИН и на 30% — среди заключённых. Это привело к искажению общей картины развития эпидемии ВИЧ-инфекции в России. Начиная с середины первого десятилетия XXI века, рост числа инфицированных возобновился. К концу 2006 года 0,5% населения России в возрасте от 15 до 49 лет были официально зарегистрированы как ВИЧ-инфицированные. За 2006–2017 годы заболеваемость увеличилась в три раза и достигла 60 случаев на 100 тысяч жителей[39][40][41].
Точное число носителей в стране определить сложно, так как медицинские службы не успевают за распространением вируса, а уязвимые группы населения зачастую неохотно проходят обследования[42]. Кроме того, ВИЧ-инфекция может протекать бессимптомно в течение 8–10 лет[43].
Когда в 2008 году официальное число носителей достигло 440 тысяч человек, Роспотребнадзор признал федеральное значение проблемы[44]. Через год по оценкам разных международных и российских экспертов, реальное число живущих с ВИЧ россиян варьировалось от 800 тысяч до 1,5 миллиона (1–2% взрослого населения страны)[28]. Федеральный научно-методический центр СПИДа в 2010 году сообщал только о более 516 тысячах ВИЧ-положительных граждан. К этому времени с начала эпидемии по разным причинам умерло более 60 тысяч ВИЧ-инфицированных[6]. Наблюдался рост числа инфицированных беременных женщин (от 0,3% в 2003 году до 0,62% в 2011), что по классификации ВОЗ свидетельствовало о концентрированной стадии эпидемии. При этом в 8 субъектах России уже в 2008 было зарегистрировано свыше 1 % инфицированных ВИЧ среди беременных женщин[9]. Доля инфицированных подростков в 2000–2012 годах, наоборот, снизилась с 24,7% до 1,5%. Предположительно, причинами стали профилактические программы в учебных заведениях страны и увеличение возраста, когда начинает практиковаться рискованное поведение[45].
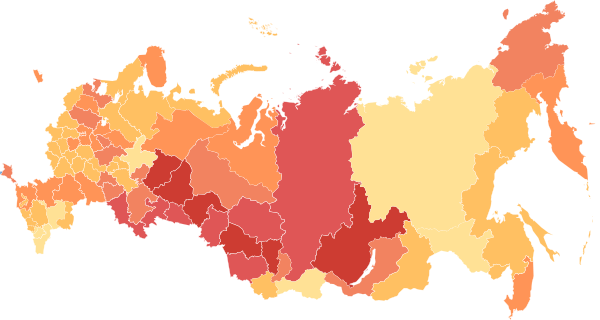
В 2005 году из более 1,4 миллиона ВИЧ-инфицированных в Европе и Центральной Азии, около 61 % составляли российские граждане[46]. Через год в России и на Украине проживало 90% всех ВИЧ-положительных в Восточной Европе и Центральной Азии[47]. Наиболее поражённым субъектам Российской Федерации являлись Самарская, Иркутская, Ленинградская, Оренбургская, Свердловская, Тюменская, Ульяновская, Челябинская, Кемеровская и Калининградская области, город Санкт-Петербург и Ханты-Мансийский автономный округ — Югра. Там сформировался большой кластер наркопотребителей, и концу 2009-го от 0,5% до 1,2% всего населения этих регионов были официально зарегистрированы как носители. ВИЧ-инфекцией было поражено преимущественно молодое население страны: 70,5% получили диагноз в возрасте до 30 лет[29]. Эксперты опасались, что вскоре это приведёт к повышению коэффициента пенсионной нагрузки, а также повлияет на темпы долгосрочного экономического роста. По разным оценкам, к 2025–2035 годам потеря населения в связи с заболеваемостью СПИДом достигнет 20–30 миллионов человек[46]. В течение следующего десятилетия в России ежегодный прирост ВИЧ-положительных составлял 5–10%[48]. Количество смертей от ВИЧ росло ежегодно примерно на 20%. По данным Роспотребнадзора, к началу 2013 года по разным причинам умерло 140 тысяч ВИЧ-инфицированных[49]. Через год количество носителей в стране превысило 900 тысяч человек, из которых 80 % были моложе 30 лет. Одновременно вице-премьер правительства России Ольга Голодец заявляла, что общее число носителей превысило один миллион, ежедневно происходило более 6 тысяч новых заражений[50]. Женщины составляли около 40 % всех носителей[47][16].
В 2015 году Федеральный центр по профилактике и борьбе со СПИДом официально зарегистрировал 1 миллион ВИЧ-положительных. Из них примерно 53 % случаев инфицирования были связаны с употреблением наркотиков, 43% — с половыми контактами между мужчинами и женщинами, 1,5% — с гомосексуальными контактами[51]. Несмотря на относительно большое количество обследований (10–19,3 % в 2006–2015 годах[52]), эпидемиологи допускали, что реальное количество носителей в 7 раз больше. Половину новых случаев ВИЧ-инфекции относили к 22 субъектам[53]. Наиболее критическая ситуация с распространением ВИЧ наблюдалась в регионах, где проходил наркотрафик. Так, Роспотребнадзор относил к проблемным Иркутскую (1,7% населения ВИЧ-инфицировано) и Самарскую (1,6%) Свердловскую (1,6%), Кемеровскую (1,5%), Оренбургскую (1,2%), Ленинградскую (1,2%), Челябинскую (1%). Тюменскую (1%) области, Санкт-Петербург (1%)[54]. В ноябре 2016-го пресс-служба управления здравоохранения Екатеринбурга сообщила, что каждый 50-й житель города заражён ВИЧ. В 15 регионах более одного процента беременных женщин было инфицировано. Зачастую они узнавали о своём статусе во время постановки на учёт в женской консультации[48].
К 2017 году было зафиксировано 104 тысячи новых случаев заболевания ВИЧ, из которых 53% выявлены на последней стадии, для 55% не были установлены пути заражения. Примерно 2,8% наиболее экономически активной группы населения страны, — мужчин в возрасте 30—39 лет — являлось носителями ВИЧ. У женщин младше 30 лет инфекция встречалась чаще, так как они активнее вступали в половой контакт с мужчинами старшего возраста[48][55][56]. Министр здравоохранения России Вероника Скворцова сообщала другие цифры: 998,5 тысяч идентифицированных носителей ВИЧ, 81 % которых не знали о своём статусе. Американо-шведская исследовательская группа в журнале PLOS Medicine указывала, что в действительности в России насчитывается более 2 миллионов инфицированных[55][57].
К концу 2019 года в стране проживало 1,068 миллиона инфицированных, 70,5% состояли на диспансерном учёте. По мнению академика Вадима Покровского, эта цифра составляет около 70% от реального количества людей, живущих с ВИЧ[58]. Число регионов с высокой поражённостью ВИЧ-инфекцией (более 0,5% от численности населения) выросло с 22 до 36. В этих субъектах проживало более половины всего населения страны (60,1 %) и 82,8% — инфицированных ВИЧ. Наиболее кризисная ситуация наблюдалась в 22 субъектах (более 1 % от численности населения)[59]:
- Кемеровская область (1934,9 носителей на 100 тыс. жителей);
- Иркутская область (1906,2);
- Свердловская область (1828,1);
- Самарская область(1486,8);
- Оренбургская область (1462,6);
- Челябинская область (1324,0);
- Ханты-Мансийский автономный округ — Югра (1317,1);
- Ленинградская область (1298,7);
- Новосибирская область (1281,0);
- Тюменская область (1263,8);
- Пермский край область (1188,1);
- Республика Крым (1142,5);
- Красноярский край (1088,5);
- Ульяновская область (1062,5);
- Курганская область (1029,6);
- Томская область (1010,6);
- Алтайский край (1009,1);
- Санкт-Петербург (967,4);
- Ивановская область (895,4);
- Тверская область (890,1);
- Омская область (877,8);
- Мурманская область (775,1).
С начала XXI века заметно изменился портрет среднестатистического ВИЧ-инфицированного. Если в 2001 году 87% носителей получало диагноз в возрасте 15—29 лет, то в 2019-м 84% были впервые выявлены в возрасте старше 30 лет. По статистике Центра по борьбе со СПИДом, 71% заражённых составляли экономически активные граждане в возрасте от 30 до 50 лет. Одной из причин этого эпидемиологи называли высокую стоимость презервативов и отсутствие осознания рисков[57][15]. Новой тенденцией распространения вируса стало его распространение из России и Украины в страны Центральной Азии, что было вызвано трудовой миграцией[60].
За 2019 и 2020 годы количество выявленных заражений в РФ несколько сократилось (с 94 до 71 тыс.), что связывали с более низкими объёмами тестирования во время и сразу после пандемии COVID-19[10][61]. Рост ВИЧ-эпидемии в стране на протяжении 30 лет привёл к тому, что на начало 2022 года инфицированы были 1,137 млн россиян из 144 млн общей численности населения[10][62]. Тем не менее большинство экспертов считают, что реальное количество ВИЧ положительных существенно выше, так как заметная часть ещё не выявлена[15].
Кроме стигматизации ВИЧ, озабоченность правозащитников и волонтёров вызывает недостаток финансирования. Несмотря на увеличение бюджетных расходов на закупку препаратов против ВИЧ, в 2021 году их получили лишь чуть более 30% зарегистрированных больных. Это связано с тем, что выделенный бюджет не покрывал рост цен: если в 2020 было закуплено более 505 тыс. годовых курсов, то в 2021-м — чуть более 391 тысяч. Региональные вложения не улучшали ситуацию — из 3,7 млрд рублей дофинансирования 72,2% приходилось на Москву, Московскую область и Санкт-Петербург. В результате охват терапии снижался на 11–15 % ежегодно[63].
Отмечается рост заболеваемости ВИЧ среди детей и подростков, 11,4 тыс. которых находилось на диспансерном лечении в 2020 году[64]. Особенно увеличивается доля инфицированных в подростков, достигшая в 2021 году 50% среди всех заболевших детского возраста[65].
Положение ВИЧ-инфицированных усугубилось в 2022 году из-за введения западных санкций. В 2021–2022 годах Минздрав сократил долю не имеющих аналогов дорогих зарубежных препаратов для лечения ВИЧ с 67,3% до 55% от общего объёма закупок АРТ[66][67]. Уже в ноябре организация «Пациентский контроль» заявила о дефиците «Эвиплеры» производства Johnson & Johnson — одного из самых дорогих и популярных комбинированных препаратов[68]. О нехватках сообщали в 12 регионах, из которых особенно острый дефицит был в Тверской области, республиках Коми и Крым[69]. Из общего числа инфицированных, по оценкам исследования британской благотворительной организации NAM, в 2022-м только 45 % получало антиретровирусную терапию[70].
В 2022 году руководитель научно-исследовательского отдела эпидемиологии и профилактики СПИД при Роспотребнадзоре оценивал общее количество ВИЧ-инфицированных в 1,5 млн (из них 1,1 млн — лабораторно подтверждённые случаи). Эта цифра расходится с оценками Минздрава (около 850 тыс.)[71].
По данным Росстата, в январе 2023 года выросла заболеваемость социально значимыми болезнями. Рост числа ВИЧ-инфицированных достиг 20%, в числовом эквиваленте составив 4,4 тыс. человек. Почти половина зараженных пришлась на 13 регионов: Москву, Санкт-Петербург, Красноярский, Краснодарский и Пермский края, Кемеровскую, Иркутскую, Новосибирскую, Нижегородскую, Самарскую, Ростовскую, Челябинскую и Свердловскую области[72].
Статистика
В 1987 году показатель заболеваемости составлял 4,2 случая на 100 тысяч человек, к началу XXI века — уже 157 случаев. Основными очагами распространения становились регионы с плохой экономической ситуацией, где распространялись инъекционные наркотики. По указаниям экспертов ЮНЭЙДС, общее число заражённых за 2002 превышало официальные данные в четыре раза[74]. В 2007–2018 годах Россия находилась на третьем месте в мире по темпам роста заболеваемости после Южно-Африканской республики и Нигерии[43]. В 2016–2017 годах статистический сборник Министерства здравоохранения фиксировал средний рост ВИЧ-инфицированных на уровне 86 тысяч по стране. Заболеваемость ВИЧ-инфекцией составила 58,4 на 100 тысяч населения, общий прирост — около 1%[75]. Хотя в отдельных регионах наблюдались значительные скачки. В Москве число новых случаев инфицирования выросло с 2,4 тысячи до 2,9 тысячи, что соответствует росту в 20%. В Чукотском автономном округе рост составил 151% (с 29 до 73 случаев на 50 тысяч населения), в Тыве — 133% (с 9 до 21 человек на 310 тысяч населения). Но по заявлению самого ведомства, судить о процентном соотношении на основании этих данных некорректно, так как изначально в этих регионах проживало небольшое количество носителей[76]. В 2016–2018 годах увеличилось число малых городов с количеством инфицированных, превышающим среднероссийские показатели в 2–4 раза (Североуральск, Кировград, Тольятти, Верхний Уфалей, Новотроицк и другие)[54].
Официально факт эпидемии фиксируется, когда больше 1% населения является носителем вируса (для России — около 1,4 миллиона)[15][77]. В ноябре 2022 года Роспотребнадзор оценивал общее число заражённых на уровне 1,5 млн человек, к 2030-му их количество может достичь 2 млн. Минздрав, методика которого отличается, называл эти цифры оценочными. По данным министерства, общее число ВИЧ положительных в стране было почти в два раза меньше — 850 тысяч[78][79].
| Регион | Заболеваемость (новых случаев на 100 тыс. населения) |
Поражённость (живущих с ВИЧ на 100 тыс. населения) |
|---|---|---|
| Иркутская область | 99,6 | 2042,5 |
| Челябинская область | 97,4 | 1420,1 |
| Свердловская область | 95,7 | 1890,8 |
| Красноярский край | 95,0 | 1215,3 |
| Оренбургская область | 94,9 | 1594,6 |
| Пермский край | 93,5 | 1300,3 |
| Томская область | 88,5 | 1128,6 |
| Новосибирская область | 84,1 | 1373,1 |
| Кемеровская область | 83,2 | 1890,8 |
| Тюменская область | 76,6 | 1278,3 |
| Алтайский край | 76,4 | 1123,9 |
| Курганская область | 70,6 | 1126,3 |
| Самарская область | 68,3 | 1515,5 |
| Удмуртская республика | 66,4 | НСЗ (ниже среднероссийского значения — 782) |
| Омская область | 61,3 | 1003,0 |
| Ульяновская область | 58,4 | 1115,1 |
| ХМАО — Югра | 58,3 | 1337,6 |
| ЯНАО | 57,3 | НСЗ |
| Тверская область | 55,6 | 946,0 |
| Республика Хакасия | 53,6 | НСЗ |
| Республика Крым | 53,3 | 1229,3 |
| Севастополь | 52,7 | НСЗ |
| Республика Бурятия | 51,0 | НСЗ |
| Мурманская область | 5,7 | 843,2 |
| Приморский край | 50,4 | НСЗ |
| Москва | 50,2 | НСЗ |
| Чукотский автономный округ | 50,1 | НСЗ |
| Московская область | 50,0 | НСЗ |
| Республика Башкортостан | 49,3 | НСЗ |
| Нижегородская область | 49,2 | НСЗ |
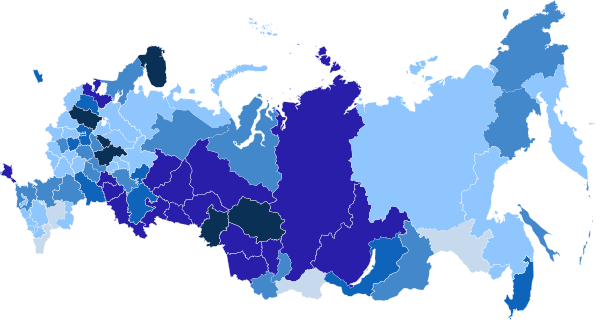
Минздрав также отрицал рейтинг ЮНЭЙДС, в котором Россия входит в пятёрку мировых лидеров по темпам распространения ВИЧ-инфекции — по его данным, за 2019–2021 годы заболеваемость упала на 31,4% (с 58,6 до 40,2 в пересчёте на 100 тыс. человек)[80]. Цифры Роспотребнадзора, наоборот, соответствуют данным Объединённой программы ООН по ВИЧ/СПИДу — 48,7 на 100 тыс. населения или, ориентировочно, 71 тыс. новых случаев в 2021 году[10]. В Европейском регионе ВОЗ Россия лидировала по числу впервые диагностированных ВИЧ-инфекций — на неё приходилось 55% всех случаев, из них почти треть была диагностирована на поздних стадиях[81]. Поражённость ВИЧ-инфекцией составила 782 случая на 100 тыс. населения (в 2020-м — 754,8), с ВИЧ жило 1,5% населения в возрасте от 15 до 49 лет[10].
Российские активисты характеризуют положение как критическое: сооснователь фонда «СПИД.Центр» Антон Красовский описывал сложившуюся в стране ситуацию как крупнейшую эпидемию в мире уже в 2015-м[24][82]. Через четыре года инфекционист Вадим Покровский отнёс ситуацию в наиболее поражённых регионах к генерализованной стадии эпидемии, когда вирус распространяется за пределы уязвимых групп[5].
На ранних этапах распространения эпидемии основные уязвимые группы неохотно проходили обследование на ВИЧ и отказывались от терапии. В результате медицинские службы не могли своевременно отслеживать распространение вируса, а носители узнавали о своём диагнозе на последних стадиях болезни. В 2000–2007 годах прирост стандартизованного коэффициента смертности от ВИЧ составлял 54% у мужчин и 69% у женщин. К концу периода показатель достиг количества 4,3 случаев на 100 тысяч жителей. Только за 2007-й число умерших превысило 3,5 тысячи человек[42].
Коэффициент заболеваемости ВИЧ за 2007–2017 годы вырос с 187,3 до 472 случаев на 100 тысяч человек. Рост числа носителей указывал на запоздалую постановку диагноза, низкий охват терапией и позднее её начало. В результате коэффициент смертности от ВИЧ за тот же промежуток вырос в 5,5 раз, бо́льшая часть инфицированных умирала в трудоспособном возрасте (от 20 до 59 лет). За десять лет доля ВИЧ-положительных в общей численности умерших от инфекционных и паразитарных заболеваний выросла с 11% до 57%. Коэффициент смертности сильно варьировался по стране, образуя кластеры высокой смертности (более 21 случая на 100 тысяч населения): Средняя Волга и Урал (Самарская, Ульяновская, Оренбургская, Свердловская, Челябинская и Тюменская области); юг Западной Сибири (Кемеровская и Новосибирская области, Алтайский край); Прибайкальский район (Иркутская область, Бурятия). Глава Федерального центра по профилактике и борьбе со СПИДом Вадим Покровский считает, что при сохранении подобных темпов к 2031 году уровень смертности от ВИЧ-инфекции превысит уровень смертности от новообразований[42][83][84].
На протяжении первых двух десятилетий XXI века наблюдался стремительный рост смертности от ВИЧ-инфекции как у мужчин, так и у женщин. Наиболее высокие показатели отмечали в областях Сибирского и Уральского федеральных округов[85]. Негативно на статистику смертности среди ВИЧ-положительных сказалась пандемия COVID-19. Они тяжелее переносили новый вирус, и, предположительно в результате этого, число смертей среди них по итогам первых 10 месяцев 2021 года выросло на 5,4% по сравнению с 2020-м[61]. За весь период наблюдений к началу 2022 года от ВИЧ в России умерло 424,9 тыс. человек или 27,2% всех выявленных случаев. При этом 15% от этого числа умерло за два последних года — около 32 тыс. в 2020-м и 34 тыс. в 2021-м[11][12][10][42].
- Рост кумулятивного числа зарегистрированных случаев ВИЧ-инфекции у граждан России в 1987–2021 годы[73][86][10]
Государственные службы и исследователи приводят противоречивую статистику заболеваемости ВИЧ, что связано с разными методами подсчёта.
- Министерство здравоохранения учитывает количество людей, обратившихся за медицинской помощью и представивших паспорт и СНИЛС. Пресс-служба Минздрава России называет собственные данные «единственным официальным и наиболее точным источником информации о ситуации с ВИЧ-инфекцией в стране», так как все остальные системы подсчёта носят оценочный характер[87].
- Роспотребнадзор учитывает процент ВИЧ-положительных результатов в общем количестве проведённых тестов крови. По состоянию на 2018 год Россия являлась единственной страной в мире, практикующей полицевой учёт пациентов с ВИЧ. Ряд экспертов критиковал действовавшую систему. По мнению академика Вадима Покровского, такая практика приводит к разнице между фиксируемым и реальными показателями[88].
- Прогнозируемая система оценки учитывает данные медицинского обследования беременных женщин, обследований здоровья населения (на уровне домохозяйств) и групп населения с высоким риском заражения ВИЧ-инфекций, данные регистрации выявленных случаев заболевания, а также данные всех других видов наблюдения. На их основе учёные определяют предполагаемое количество ВИЧ-положительных и погрешность расчётов[15][82].
Ситуация в федеральных округах
Статистика распространения ВИЧ варьируется в разных регионах страны, так как она зависит от ряда географических, социальных и экономических факторов. Наиболее поражённые территории отличаются ярко выраженным социальным неравенством. ВИЧ-инфекция усугубляет экономико-социальное положение, влияя на демографическую ситуацию, а также на возрастную и половую структуру населения[89]. В 2006 году около 60% всех зарегистрированных случаев ВИЧ-инфекции относилось к 10 регионам: Свердловской, Московской, Самарской, Иркутской, Челябинской, Оренбургской и Ленинградской областям, Санкт-Петербургу, Москве, Ханты-Мансийскому автономному округу — Югре[90][59][60][91]. В последующие годы наблюдался рост числа регионов, где было инфицировано более 0,5% населения. Если в 2014 году таких территорий было 22, то в 2018 году — 35. К наиболее поражённым относили: Ивановскую, Иркутскую, Кемеровскую, Курганскую, Ленинградскую, Московскую, Мурманскую, Новосибирскую, Омскую, Оренбургскую, Самарскую, Свердловскую, Тверскую, Томскую, Тюменскую, Ульяновскую и Челябинскую области, Санкт-Петербург, Ханты-Мансийский автономный округ — Югра, Республику Крым, Пермский, Красноярский и Алтайский края. Самые высокие показатели заболеваемости ВИЧ отмечали в Сибирском и Уральском федеральных округах, самые низкие — в Северо-Кавказском федеральном округе[92][93][94][95].
Эпидемиологическая ситуация разных регионов Центрального федерального округа (ЦФО) сильно отличается. Так, в 2009–2012 годах усреднённый прирост ВИЧ-инфицированных в ЦФО составил 32,5%. Максимальные показатели отмечались в Липецкой (56,1%), Смоленской (53,2%) и Воронежской (50,75%) областях, минимальный — в Тульской (23,4%). К 2020 году общее количество ВИЧ-инфицированных достигло 206,9 тысячи, при этом регион традиционно относился к лидерам по количеству по охвату тестированием (более 21–29% в 2013–2020 годах)[98][99][100][101]. Лидером по количеству тестов и выявленных случаев в федеральном округе на 2019–2020 годы являлась Москва — на почти 4 млн обследованных сывороток было выявлено около 10 тыс. ВИЧ-положительных. На относительно неплохую статистику в центральных областях влияет хорошее региональное финансирование и более высокий уровень жизни. Так, в 2019-м Московская область занимала второе место в стране по числу лиц, получающих антиретровирусную терапию[73][102][100][101][103][104].
Северо-Западный федеральный округ (СЗФО) как административно-территориальная единица был сформирован указом президента в мае 2000 года. В начале XXI века через Ленинградскую область проходил крупный наркотрафик, что способствовало быстрому распространению вируса. Наиболее поражёнными территориями являлись Санкт-Петербург, где показатель практически достиг 1% от всего населения, Ленинградская область — 0,7%, Калининградская область — 0,5%, Мурманская область — 0,45%[105][89][54]. К 2015 году СЗФО по общему числу носителей находился на пятом месте после Приволжского, Сибирского, Уральского и Центрального федеральных округов. Наименьшую заболеваемость фиксировали в регионах Крайнего Севера: в Ненецком автономном округе и Архангельской области. При этом наибольший годовой прирост новых случаев ВИЧ отмечен в Республике Коми (80,7%), что связано с соседством Уральского федерального округа[106][107][92]. В 2020-м в округе насчитывалось более 115 тыс. людей с ВИЧ[98][106][107][92].
Южный федеральный округ (ЮФО) относят к территориям со стабильной ВИЧ-ситуацией. Однако, возможно, это связано с недостаточным числом обследований. ЮФО и СКФО занимали последние места по общему числу анализов в расчёте на одного жителя (0,156 и 0,094 соответственно)[108][109][110]. К 2020 году в ЮФО было обследовано 26,7% из каждых 100 тыс. населения против среднего по стране 27,7%. Общее число ВИЧ-положительных составляло 83,3 тыс. человек. Наиболее проблемными регионами являлись Республика Крым и Краснодарский край, в каждом из которых проживало более 22 тысяч ВИЧ-инфицированных. Наиболее благоприятная ситуация в округе наблюдалась в Республике Калмыкия, где было зарегистрировано всего 292 носителя[92][98][111].
По состоянию на 2018 год Северо-Кавказский федеральный округ (СКФО) являлся наиболее благоприятным регионом. За весь период наблюдения с 1988 года на его территории было зарегистрировано около 17 тысяч носителей, из них более 5 тысяч — в наиболее поражённом Ставропольском крае[112].
С начала XXI века Приволжский федеральный округ (ПФО) является территорией с высоким уровнем поражённости населения ВИЧ-инфекцией и показателями заболеваемости, превышающими среднероссийские значения. По состоянию на 2020 год ПФО являлся лидером по абсолютному числу зарегистрированных ВИЧ-инфицированных (более 244 тысяч). Наиболее поражённым регионом являлась Самарская область, где было зарегистрировано более 57 тысяч носителей ВИЧ. В Оренбургской области — втором по рейтингу — почти в два раза меньше (30 тыс.). Эпидемиологическая ситуация в ПФО осложнялась распространённостью штаммов, устойчивых к АРВТ[113][73][114][98].
С первого десятилетия XXI века в Уральском федеральном округе (УрФО) наблюдалась сложная эпидемиологическая ситуация. Если за 1999–2001 годы в целом по России заболеваемость увеличилась в 2,4 раза (с 20,7 до 50,9 случаев на 100 тысяч жителей), то в УрФО — в 15 раз (с 11,2 до 168,4). Лидерами округа стали Свердловская, Челябинская и Тюменская области, где проживало большое количество ПИН. Благодаря профилактической работе среди наркопотребителей в последующие годы удалось замедлить скорость распространения вируса. К 2020 году общее количество зарегистрированных людей с ВИЧ на территории УрФО составило 185 тыс. человек, из них 43% в наиболее поражённой Свердловской области[115][73].
На начальном этапе развития эпидемии ВИЧ в России Сибирский федеральный округ (СФО) характеризовался довольно низким уровнем поражённости. Первые 2 случая выявили в 1989 году, они были связаны с внутрибольничным заражением детей. Вплоть до 1996 года на территории округа фиксировали только единичные случаи, общее число заражённых достигло 44 человек. В 1999 году вирус начал быстро распространяться среди ПИН Иркутской области, где за год зарегистрировали более трёх тысяч новых носителей. Уже к 2005 году заболеваемость в округе превысила общероссийский показатель в 1,9 раза[116]. К К 2020 году общее число носителей в СФО достигло 237 тыс. человек, хотя заболеваемость снизилась до 94,3 случаев на 100 тыс. населения (с 127,5 в 2019-м). Наиболее поражёнными регионами являлись Кемеровская, Иркутская, Новосибирская области, наименее — Республика Тыва[73][98].
Абсолютное число впервые зарегистрированных случаев ВИЧ-инфекции в Сибирском федеральном округе в 1989—2012 годы[117]
Ситуация по ВИЧ в Восточной Сибири и на Дальнем Востоке изучена меньше других территорий страны[118]. К 2020 году поражённость в ДФО была практически в два раза ниже среднероссийского показателя и составляла примерно 39 случаев на каждые 100 тысяч жителей. Наиболее поражёнными регионами являлись Приморский край, Республика Бурятия, Забайкальский край, на которые приходилось около 70 % всех ВИЧ-инфицированных округа[119][98].
Практика ВИЧ-обследований
С 1990 года стандартными группами для скринингового тестирования на ВИЧ являлись МСМ и бисексуалы, лица с беспорядочными половыми связями, коммерческие секс-работники, реципиенты препаратов крови, военнослужащие, граждане, выезжавшие за рубеж на срок более месяца, или иностранцы, прибывшие на срок более трёх месяцев. Но федеральный закон о предупреждении распространения ВИЧ от 1995 года предусматривал обязательное тестирование только для доноров любых биологических жидкостей, тканей и органов; а также врачей и научных сотрудников, работа которых связана с частицами вируса. В последующие годы список дополнили другими уязвимыми группами: лица, находящихся в местах лишения свободы (1996), беременные женщины (1997), персонал акушерско-гинекологических отделений (1999), поступающие в военные ВУЗы и на военную службу по контракту (1998), лица, получающие российское гражданство (2003). Кроме того, в соответствии с нормативными документами ФСИН все поступающие в места лишения свободы обследуются на ВИЧ[120].
Добровольное тестирование на ВИЧ может бесплатно пройти любой. Но в большинстве случаев освидетельствование проводят по рекомендации врача, реже — по инициативе обследуемого[49]. Основную часть обследуемых составляют люди в возрасте 15–49 лет, старшее поколение и дети — чаще всего при наличии соответствующих показаний[29].
В России стандартная процедура диагностики ВИЧ-инфекции предусматривает иммуноферментный анализ. Он позволяет проводить большое количество исследований, но может давать ложноположительные результаты. Чтобы окончательно поставить диагноз, положительные анализы подтверждают с помощью метода иммунного блоттинга с антигенами ВИЧ в модификации Western Blot. С 2007 года также применяют полимеразную цепную реакцию. Вместе с данными об эпидемиологических и клинических критериях она позволяет сделать вывод о наличии ВИЧ-инфекции у лиц с ложноположительным, ложноотрицательным или сомнительным результатом других анализов. Для детей младше года, рождённых от ВИЧ-инфицированных матерей, используют методы, направленные на выявление генетического материала ВИЧ (ДНК или РНК). Их могут снять с диспансерного учёта только в возрасте 18 месяцев после нескольких тестов, отсутствия выраженной гипогаммаглобулинемии и клинических проявлений[40][121].
Для эффективной терапии необходимо своевременное прохождение тестирования, поэтому основные программы ВОЗ направлены на повышение доступности обследований. В СССР только за 1988 год на ВИЧ было обследовано 9,5 миллионов человек, через год — 6,5 миллионов. В 1990–2006 годах тестирование проходило по 20–24 миллиона человек. Но по состоянию на 2006 год представители уязвимых групп населения составляли только 10% от общего числа обследованных[40]. К 2019 году тенденция сохранилась: охват тестирования в уязвимых группах составил только 4,1%. При этом к ним относилось 21% новых случаев ВИЧ-инфекции[122]. Всего за год было обследовано более 43 миллионов образцов крови (27,6 тестов на каждые 100 человек населения)[59].
| год | Обследований | Серопозитивны к ВИЧ | Число серопозитивных на 100 тысяч тестов |
|---|---|---|---|
| 2001[123] | 23996849 | 89548 | 373,2 |
| 2002[123] | 24298575 | 52930 | 217,8 |
| 2003[123] | 21900300 | 40021 | 182,7 |
| 2004[123] | 21786502 | 37929 | 174,1 |
| 2005[123] | 21394983 | 40239 | 188,1 |
| 2006[123] | 22024278 | 43915 | 199,4 |
| 2007[123] | 24340294 | 49946 | 205,2 |
| 2008[124] | 24918166 | 56576 | 227,0 |
| 2009[124] | 26368843 | 59503 | 225,7 |
| 2010[124] | 25982486 | 59877 | 230,5 |
| 2011[124] | 25812467 | 63970 | 247,8 |
| 2012[124] | 27286151 | 72782 | 266,7 |
| 2013[124] | 28327314 | 81898 | 289,1 |
| 2014[124] | 29878681 | 93659 | 313,5 |
| 2015[73] | 30750547 | 101556 | 330,3 |
| 2016[73] | 32855597 | 104905 | 319,3 |
| 2017[73] | 36445059 | 109329 | 300,0 |
| 2018[73] | 40485246 | 106172 | 262,2 |
| 2019[98] | 43131010 | 99379 | 230,3 |
| 2020[98] | 37076569 | 75133 | 202,6 |
Антиретровирусная терапия в России
Для лечения ВИЧ-инфекции используется антиретровирусная терапия (АРТ) — постоянное (пожизненное) комбинированное применение химиопрепаратов, которые угнетают размножение вируса. Современные антиретровирусные препараты не позволяют полностью устранить ВИЧ из организма, однако останавливают его размножение. А это приводит к восстановлению иммунитета и предотвращению вторичных заболеваний, позволяет человеку сохранить жизнь и трудоспособность, а также уменьшает вероятность заражения от него других людей[125].
В 1987 году в США было одобрено первое лекарство от СПИДа — нуклеозидный препарат Азидотимидин (АЗТ, ретровир, позже — эпивир), действующее вещество зидовудин, производитель — компания «Глаксо Вэллком». В Россию этот препарат был ввезён в апреле 1988 года[126].
В 1999 году в России академик Александр Краевский изобрёл отечественный антиретровирусный препарат Фосфазид (никавир, FAZT), который был утверждён и зарегистрирован Минздравом РФ. Он оказался менее токсичным, чем АЗТ (клинические исследования показали, что 89% пациентов хорошо его переносят), и это позволило увеличить его дозировку и добиться более эффективного подавления вируса[127][26].
С конца 1995 года был введён новый класс лекарств — ингибиторы протеазы ВИЧ, среди которых в настоящее время применяются семь препаратов. С этого момента началась эра комбинированной АРТ, включающей в себя одновременное использование двух нуклеозидных аналогов обратной транскриптазы и одного ингибитора протеазы ВИЧ (или сочетание двух нуклеозидных аналогов обратной транскриптазы и одного ненуклеозидного). Кроме того, были внедрены первый и пока единственный препарат, блокирующий проникновение вируса внутрь клетки, — фузеон (энфувертид) и препарат Исентресс (ралтегравир), подавляющий активность фермента (интегразы), участвующего в размножении ВИЧ[127].
В последующее десятилетие были разработаны и другие препараты, что позволило составлять более 200 схем терапии[128].
Минздрав закупает препараты для АРТ, включенные в список ЖНВЛП, цены на них регулируются государством. В 2021 году в список входили 27 лекарств; всего же в России зарегистрированы 40 разных препаратов[129]. Весь комплекс мер по борьбе с ВИЧ-инфекцией, в том числе обеспечение антиретровирусными препаратами, для граждан Российской Федерации является бесплатным[130].
Разработка вакцин в России
К разработке первых российских вакцин против ВИЧ приступили в 1997 году в Институте иммунологии России, ГосНИИ ОЧБ и научном центре «Вектор»[131]. Учёные разработали три кандидатные вакцины против вируса, которые прошли доклинические испытания в Москве, Санкт-Петербурге и Новосибирске. Так, В 2004-м в Институте иммунологии начались клинические испытания препарата «ВИЧРЕПОЛ». Он представлял собой конъюгат рекомбинантных белков, повторяющих внутренний белок и часть оболочечного белка ВИЧ, с иммуномодулятором полиоксидонием[132]. Но в 2005-м разработки были свёрнуты. Уже через год во время саммита «Большой восьмёрки» президент России признал необходимость разработки вакцины. И в 2008–2010 годах при протекции Владимира Путина снова запустили программу испытаний. Например, в медицинском центре «Вектор» в этот период занимались разработкой вакцины от ВИЧ-1 «КомбиВИЧвак». Она объединяла в единой конструкции В- и Т-клеточные иммуногены, что обеспечивало формирование гуморального и клеточного иммунных ответов[133]. Когда все три вакцины прошли первую фазу клинических испытаний, государственное финансирование снова прекратили. Команды учёных распались. В 2013-м грант от Минпромторга в рамках программы «Фарма 2020», выиграл санкт-петербургский научный коллектив, но через три года после клинических испытаний финансирование также прекратили[134][131].
Основными проблемами в разработке вакцины являются изменчивость генома вируса, уникальный молекулярно-эпидемиологический состав разных территорий и отсутствие универсальной формулы, воздействующей на несколько штаммов. По оценкам эпидемиологов, действенный препарат появится в мире к 2028 году. Но зарубежные разработки не будут эффективны для российских ВИЧ-инфицированных. Чтобы остановить распространение вируса на территории страны, необходимо разрабатывать собственную вакцину, ориентированную на доминирующий в стране штамм. Несмотря на это, эксперт ООН по СПИДу Эдуард Карамов сообщал в 2018 году о сокращении большинства российских разработок[134]. Через год разработками занимались только петербургские учёные из ГосНИИ ОЧБ и «Биомедицинского центра». Они провели исследования вакцины против вируса иммунодефицита человека «ДНК-4», представлявшую собой 4 плазмидных ДНК, кодирующих белки[135]. Также в 2019 году на базе Московского городского центра профилактики и борьбы со СПИДом приступили к испытанию терапевтической вакцины от ВИЧ, предположительно, позволяющей носителю долгое время жить без терапии[134][136][131].
Молекулярно-эпидемиологический анализ
Молекулярно-эпидемиологический анализ позволяет следить за миграцией и мутацией вируса, прогнозировать развитие эпидемии. Он необходим для разработки антиретровирусных препаратов и вакцин[31], а также проведения грамотной противовирусной профилактики. Метод основан на принципе генотипирования вируса и позволяет врачам классифицировать подтипы ВИЧ-1, распространённого на территории России[31][32]. Расширенный молекулярно-биологический мониторинг ВИЧ в России проводят Федеральный научно-методический центр по профилактике и борьбе со СПИДом, научный центр «Вектор», НИИ вирусологии имени Д. И. Ивановского[131].
Молекулярно-генетические особенности вируса ВИЧ в России изменялись по мере распространения инфекции на территории страны и среди различных групп риска[7]. Мониторинг эпидемиологической ситуации в России проводится с первых зафиксированных случаев в 1987 году. В течение почти десятилетия на территории бывшего СССР зафиксировали только 7 генетических подтипов (A, B, C, D, F, G, H) и 3 рекомбинантные формы (CRF01_AE, CRF02_AG и gagDenvG). В основном они циркулировали в разных уязвимых группах или внутри разных очагов распространения. Например, вирус подтипа B чаще выявляли у мужчин, практикующих секс с мужчинами[8][131].
Самым распространённым на территории страны является вариант ВИЧ-1 подтипа A1, который в российской научной литературе называют также ГОи-А[118] или IDU-A (injecting drug users), в зарубежной — AFSU (former Soviet Union). Одним из первых очагов его распространения стала вспышка эпидемии в портовом городе Одесса, куда в 1993 году штамм занесли из стран Центральной Африки. Если в 1994 году в городе диагностировали только 3 случая заражения, к 1995-му это число увеличилось до 1021. Вирус быстро распространился среди потребителей инъекционных наркотиков Украины, России и Беларуси. Одновременно на территории бывшего СССР было зафиксировано небольшое количество иностранцев — носителей других субтипов, что ограничило их распространение. Эти два фактора определили однородный генетический профиль вируса на постсоветском пространстве. К началу XX века IDU-A вышел за пределы уязвимой группы наркопотребителей и вскоре распространился среди их половых партнёров, а позднее — детей с перинатальным контактом по ВИЧ. К 2014 году им было заражено около 90% носителей (из них около 40% заразились через гетеросексуальный половой контакт)[31][32]. В 2015 году IDU-A встречался более чем у 80% больных в России[33][7][8].
Распространение второго по численности подтипа B (IDU-B) связывают с независимой вспышкой ВИЧ-инфекции среди ПИН в портовом городе Николаев[7]. С начала 1990-х субтип доминировал в среде мужчин, имевших секс с мужчинами[31][32]. Штамм представлен в двух основных вариантах: IDU-B и близкий к нему штамм K03455 (референс вариант ВИЧ-1 HXB-2). Первый типичен для восточноевропейских стран, второй — для западноевропейских[8].
За время наблюдений в России зафиксировано только несколько вспышек вирусов других подтипов. Так, внутрибольничная вспышка ВИЧ-инфекции на юге страны в 1989 году была вызвана субтипом G[137][31][32]. В 1998-м во время вспышки в Ташкенте впервые зафиксировали его рекомбинантную мутацию CRF02_AG. В 2006-м её обнаружили во время вспышки в Новосибирске. В течение десятилетия она распространилась по странам СНГ, также она была обнаружена на Дальнем Востоке и в Московской области[7]. В начале XXI века её повторная рекомбинация с субтипом А1 привела к появлению на территории Сибирского Федерального округа нового штамма CRF63_02A1. До 2002 года он был обнаружен только у 3,7% пациентов, за 2002—2009 годы его доля возросла до 10,63%, к 2015-му достигла 34,08%. В Новосибирской области CRF63_02A1 с 2009-го является доминирующим подтипом (более 60% случаев). При этом общее количество заражений в регионе резко увеличилось, что, вероятно, связано с активностью нового штамма и развитием устойчивости ВИЧ к антиретровирусным препаратам. Например, в Томске до 2013-го эпидемия протекала медленно, врачи фиксировали около 200 новых случаев в год. После проникновения нового штамма заболеваемость выросла в 10 раз. Хотя эксперты также связывают ухудшение эпидемиологической ситуации в регионе с импортом нового дешёвого внутривенного наркотика из Китая и ростом числа наркозависимых. Распространение CRF63_02A1 в Сибири в будущем может привести к экспансии этого варианта в другие регионы страны[8][138].
Штамм CRF03_AB впервые был зафиксирован на территории России в 1998 году в Калининграде (489 инфицированных), повторно — в 2006-м в Череповце и Вологодской области (239 инфицированных). В дальнейшем учёные фиксировали его в других регионах, но, как правило, все случаи были связаны с первыми инцидентами[31][118].
В 2008 году в Новосибирске впервые зафиксирован вариант ВИЧ A1 — CRF63_02, который к 2013-му стал доминирующим среди больных Томска. За 2014–2017 годы его распространение сместилось в регионы азиатской части страны, а также страны Центральной Азии[31].
Кроме вышеперечисленных штаммов, на территории России в разные годы выявлены единичные образцы рекомбинантов подтипа B и белорусского штамма FN995656, изолята AF377954; подтипа D; рекомбинантов CRF01_AE, CRF06_cpx и CRF11_cpx[8][7]. Появление новых субтипов ВИЧ-1 и их рекомбинантных форм характеризует развитие эпидемического процесса и миграцию населения. Например, при общем доминировании субтипа А ВИЧ-1 (95,6±0,9 %) в 2011—2014 годах на территории Приволжского федерального округа впервые встретились рекомбинантные варианты (AB, AG, CRF06_cpx, CRF01_AE) и штамм субтипа С. Это связано с расположением субъекта на пересечении международных транспортных путей, соединяющих Сибирь и Дальний Восток, а также страны Восточной Азии с Европейской частью страны и государствами Европы. CRF01_AE, обнаруженные у пациентов из Нижегородской области и республики Чувашия, формируют общий кластер со штаммами из Словении, Испании, Казахстана, Узбекистана, Иркутска, Смоленска[32].
В портовых городах России соотношение вариантов ВИЧ-1 может отличаться от гомогенной ситуации из-за регулярной миграции и большого количества приезжих. Несмотря на преобладание типичной формы ВИЧ подтипа А1 в Хабаровске и Мурманске, в этих регионах распространены варианты ВИЧ подтипов В и С, а также рекомбинантная форма CRF02_AG, характерная для стран Центральной Азии. Во Владивостоке помимо вышеперечисленных циркулирует также восточноевропейский вариант подтипа В (ГОи-В), в Архангельске — подтипы С и D, рекомбинантные формы CRF03_AB (1,5 %) и CRF02_AG (1,5 %). Тем не менее процент распространения не-А-подтипов сравнительно мал, второй по частоте подтип В выявлен только у 6 % больных. С 2000-го на территории Санкт-Петербурга относительно часто регистрируется штамм CRF06_cpx, что объясняется соседством с Эстонией[32][31][118].
Нормативно-правовая база
Государственная политика по противодействию ВИЧ-инфекции сформировалась в 1980–1990 годы[53]. Уже с 1987-го в Советском союзе действовали нормы, предписывавшие проверять на ВИЧ доноров крови и препараты крови, поступавшие в медицинские учреждения. Хотя далеко не все станции переливания были оснащены необходимым оборудованием[139]. В августе того же года вышел указ «О мерах профилактики заражения вирусом СПИД», который предусматривал обязательную диагностику людей из групп риска (наркозависимых, работников сферы секс-услуг, беременных женщин, доноров крови, а также людей, выезжавших за рубеж), депортацию носителей-иностранцев и уголовное преследование за распространение вируса. Одновременно правительство приняло ряд мер, чтобы предотвратить попадание новых носителей в страну. Так, все въезжавшие на срок более трёх месяцев представляли медицинскую справку об отсутствии вируса. Свидетельства из стран с низким уровнем здравоохранения не признавали. В 1996 году эту практику закрепили в федеральном законе № 122. Активисты указывали на дискриминационный характер подобного отношения и выступали за отмену нормативного акта[24][40].
В 1989 году Министерство здравоохранения СССР приняло постановления «О создании центров по предупреждению и борьбе со СПИДом» и «Об организации службы профилактики СПИДа в СССР». Через год вышел закон «О профилактике заболевания СПИДом». Он содержал общие положения о правах людей, живущих с ВИЧ: на бесплатные медикаменты, на покрытие стоимости проезда в СПИД-центры для носителей ВИЧ и опекунов. В закон также включили общие анти-дискриминационные положения, запрещающие работодателям отказывать в приёме на работу из-за ВИЧ-статуса человека, а учебным и дошкольным заведениям — в приёме ВИЧ-инфицированных детей и студентов. Однако эти нормы не всегда реализовывались на практике[139][140].
Федеральный закон № 38 от 30 марта 1995 года «О мерах по предупреждению распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекцией)» — основной документ, определяющий государственную политику. Реализовать его в разные годы были призваны следующие инструменты[29]:
- 1987 год — Государственная программа по предупреждению распространения СПИД на 1987—1995 годы;
- 1993 год — Федеральная целевая программа по предупреждению распространения заболеваний СПИДом в России на (до 1995);
- 1996 год — Федеральная целевая программа «Анти-ВИЧ/СПИД» (до 2001);
- 2001 год — Федеральная целевая программа «Предупреждение и борьба с заболеваниями социального характера (2002—2006)»;
- 2007 год — Федеральная целевая программа «Предупреждение и борьба с заболеваниями социального характера (до 2011)».
Профилактические меры по предотвращению распространения вируса регулируют федеральный закон «О санитарно-эпидемиологическом благополучии населения» (1999) и постановление правительства «Об утверждении Положения о государственной санитарно-эпидемиологической службе» (2000)[121]. В соответствии с приказом Министерства здравоохранения от 16 августа 1994 года, амбулаторное наблюдение за больными ВИЧ осуществляют центры по борьбе со СПИДом и обученные врачи (инфекционисты или терапевты). В работе с ВИЧ-пациентами используют принцип «доверенного врача», когда пациент обращается к одному специалисту[128].
В 2001 году Генеральная Ассамблея ООН приняла декларацию «О приверженности делу борьбы с ВИЧ/СПИДом», обязательства по которой взяла на себя Российская Федерация. При поддержке «Группы восьми» и ЮНЭЙДС правительство подготовило нацпроект «Профилактика ВИЧ-инфекции, гепатитов B и C, выявление и лечение больных ВИЧ-инфекцией». Для его реализации функционируют: Правительственная комиссия по вопросам профилактики, диагностики и лечения ВИЧ; Межфракционная рабочая группа Государственной думы по профилактике и борьбе с ВИЧ/СПИДом; Координационный совет по ВИЧ/СПИДа Минздравсоцразвития; Страновой координационный комитет по борьбе с ВИЧ/СПИДом и туберкулёзом; Координационный совет государств — участников СНГ. Также активное участие в проектах принимают некоммерческие общественные организации: фонды «Открытый институт здоровья», «Российское здравоохранение», общественная организация «Объединение людей, живущих с ВИЧ», региональные активисты[120].
В 2005 году Правительство РФ приняло «Концепцию превентивного обучения в области профилактики ВИЧ/СПИДа в образовательной среде»[141]. Она предусматривала разработку образовательных программ, их внедрение в школьную программу, подготовку педагогического персонала и родителей, создание программ по принципу «равный равному», вовлечение общественных организаций и СМИ. К 2009 году доля школ, которые проводили просвещение по вопросам ВИЧ на основе жизненных навыков, достигла 92,4%[142].
В 2007-м финансирование профилактики ВИЧ проводили в рамках федеральной целевой программы «Предупреждение и борьба с социально значимыми заболеваниями на 2007–2011 годы». К тому моменту объём государственного финансирования превысил 21 миллиард рублей. Через год правительство России заключило соглашение с общероссийскими объединениями профсоюзов и работодателей. Документ подчёркивал необходимость профилактик социально значимых заболеваний (в том числе ВИЧ) на рабочих местах[142][143]. Указом президента России № 537 от 12 мая 2009 года утверждена «Стратегия национальной безопасности Российской Федерации до 2020 года», где ВИЧ признан одной из главных угроз здоровья нации[29].
В 2015 году на диспансерном наблюдении находилось только 37,3% ВИЧ-инфицированных. Слабая мотивация уязвимых групп и низкий уровень финансирования стали основными причинами недостаточного охвата антиретровирусной терапией. Хотя ВОЗ в Глобальной стратегии сектора здравоохранения по ВИЧ на 2016–2021 годы установила минимально необходимый для прекращения распространения эпидемии охват на уровне 90% при 90% выявляемости. Чтобы достичь показателей, правительство России подготовило в октябре 2016 года государственную стратегию противодействия ВИЧ[52][53]. В её участвовали 21 федеральный орган исполнительной власти, 85 субъектов, некоммерческие организации, союз «Федерация независимых профсоюзов России» и объединение работодателей «Российский союз промышленников и предпринимателей», Координационный совет Министерстве здравоохранения по ВИЧ/СПИД[75]. Государственная стратегия предусматривала увеличение охвата антиретровирусной терапией только до 60%[144].
Разглашение ВИЧ-статуса других людей относят к разглашению сведений о частной жизни, что попадает под 137 статью Уголовного кодекса России[145][146]. 122 статья Уголовного кодекса предусматривает до восьми лет лишения свободы за заражение другого лица ВИЧ. Однако, например, в 2016 году по халатности врачей городской больницы в Екатеринбурге три человека были инфицированы, им выплатили 15 миллионов рублей[24].
Вплоть до 2019 года Семейный кодекс запрещал ВИЧ-положительным усыновлять детей. Позднее поправка к законодательству позволила людям с ВИЧ и гепатитом С, усыновлять детей, которые уже проживают с ними из-за семейных обстоятельств[147].
Меры по борьбе
- Эпидемиологический надзор
C 1987 года в России действует система эпидемиологического надзора за ВИЧ, которая предусматривает: систематический сбор персонифицированных данных, массовое тестирование, эпидемиологическое расследование каждого случая ВИЧ-инфекции[40][120]. В рамках нормативных актов, принятых в 1989 году, учредили Республиканский научно-методический центр по борьбе со СПИДом на базе Московского НИИ эпидемиологии, а также 5 региональных центров: в Санкт-Петербургский НИИ эпидемиологии имени Пастера, Екатеринбургском НИИ вирусных инфекций, Омском НИИ природно-очаговых инфекций, Хабаровском НИИ эпидемиологии и микробиологии, Научно-производственного объединения «Ростэпидкомплекс». Они занимались координацией научных исследований и организационно-методической помощью учреждениям здравоохранения[30][75]. Тем не менее по состоянию на 2019-й не существовало единой системы эпидемиологического мониторинга ВИЧ-инфекции. В результате количество впервые выявленных случаев ВИЧ-инфекции Роспотребнадзором и Минздравом может существенно отличаться. Предоставленные в 2018 году ведомствами данные о показателях прироста в целом по стране отличались на 33,4 %[148]. Кроме того, эпидемиологические показатели зависят от форм ведения статистической отчётности. Например, после изменения способа учёта заболеваемости в 2016 году в Москве она снизилась с 60,5 до 19,5 на 100 тысяч жителей[149].
- Профилактика распространения ВИЧ
Профилактические действия по предотвращению ВИЧ-инфекции включают комплексные меры по уменьшению факторов риска и информированию населения. К ним относят тестирования на антитела к ВИЧ, АРВТ, лечение наркозависимости у ПИН, запрет на въезд и депортацию ВИЧ-инфицированных иностранцев, профилактику вертикальной передачи вируса, санитарный режим в лечебных учреждениях, обследования донорской крови, консультирование населения, превентивную химиопрофилактику[121].
К 2006 году в России функционировало более 100 центров профилактики и борьбы со СПИДом, 6 региональных центров, федеральные научно-методический и клинический центры. А также работало около тысячи лабораторий диагностики ВИЧ и 250 кабинетов анонимного обследования[40]. К 2017 году насчитывалось 184 центра профилактики и инфекционные больницы, более 3,5 тысяч стационарных инфекционных отделений[75].
С 1987 по 2011 год правительство приняло ряд целевых национальных программ по противодействию ВИЧ. Среди них федеральная программа «Предупреждения и борьбы с заболеваниями социального характера»; приоритетный национальный проект «Здоровье»; проект «Профилактика, диагностика, лечение туберкулёза и СПИДа» и другие. Всего к 2008 году в России действовало свыше 400 профилактических проектов, из них 75 были нацелены на уязвимые группы. Основными направлениями стали: снижение дискриминации в обществе, информирование педагогов, школьников и молодёжи о факторах риска, профилактика вертикальной передачи ВИЧ, повышение квалификации медицинских работников[29].
Программы Министерства здравоохранения и правительства страны предусматривают в отношении ВИЧ проекты по снижению стигматизации и дискриминации; увеличение охвата тестирования и антиретровирусной терапией; повышение квалификации медиков и просветительские акции. В рамках направления ежегодно проводят фестивали, лекции, семинары, круглые столы, флэшмобы и общественные мероприятия. Например, всероссийскую акцию «Стоп ВИЧ/СПИД», Международную конференцию по ВИЧ/СПИД в Восточной Европе и Центральной Азии, круглый стол «Проблемы ограничений прав людей, живущих с ВИЧ», конкурсы красоты среди девушек с ВИЧ, акции добровольного тестирования и другое[150][75][77]. Чтобы привлечь внимание к успешным практикам, действует ежегодный конкурс «ВИЧ/СПИД: знать — значит жить». Он включает 10 номинаций, работы лауреатов объединяют в информационные каталоги. Одним из основных каналов просвещения являются СМИ. Помимо социальной рекламы, федеральные каналы транслируют телепередачи и документальные фильмы. Например, многосерийный фильм о буднях ВИЧ-инфицированных «Схватка с судьбой», телесериал о женщинах с ВИЧ «Пожар»[151].
В первое десятилетие XXI века в Россию ежегодно прибывало около 10 миллионов мигрантов. Чтобы сократить распространение вируса в этой среде, власти запустили 41 программу по профилактике ВИЧ, провели тренинги сотрудников Федеральной миграционной службы[151].
Гигиеническое воспитание молодёжи является одним из основных направлений профилактики ВИЧ-инфекции. В рамках направления действуют аутрич-команды; организованы кабинеты доверенных врачей на базе кожно-венерологических диспансеров и центров СПИДа; созданы информационные анимированные ролики и онлайн-игры; подготовлены учебные пособия для детей; проведены обучающие кампании в военных частях. Работу проводят центры по профилактике и борьбе со СПИД, наркологические и кожно-венерологические диспансеры, реабилитационные центры, женские консультации и перинатальные центры, центры медицинской профилактики и другое[121].
Если в 2000 году на долю подростков и молодёжи приходилось 24,7% вновь выявленных случаев ВИЧ-инфекции, то за девять лет этот показатель удалось сократить до 2,9%[29]. Тем не менее по результатам опросов 2009 года только 37% людей 15–24 лет смогли правильно назвать каналы передачи вируса[151]. Большинство экспертов считает, что изменить ситуацию поможет освещение вопросов профилактики ВИЧ-инфекции и сексуального образования в учебных заведениях[121].
С середины 1990-х годов активисты регулярно проводят открытые акции: «Безопасный секс — мой выбор» (1997), «Разумный человек — разумный выбор» (1999), «Эта мелочь защитит обоих» (2000), «Важно быть защищённым» (2001) и другие. Все они информировали о путях распространения ВИЧ и профилактике. Но вопросы адаптации носителей вируса в обществе освещены не были. Хотя заведующая лабораторией научного центра вирусологии «Вектор» Наталья Гашникова называла, социализацию больных важным шагом в борьбе с эпидемией[150][152].
К концу XX века в стране начали формироваться группы самоподдержки людей, живущих с ВИЧ. Активисты оказывали социальную и психологическую помощь носителям. Так, одной из первых стала группа «Позитив», организованная в 1994 году Николаем Недзельским в Москве. Под его руководством запустили первый в стране телефон доверия по вопросам ВИЧ, всероссийские форумы и очные консультации с психологами, а также информационный портал AIDS.ru. В дальнейшем на базе группы учредили фонд «Имена» и просветительский центр «ИНФО-Плюс» — первые столичные ВИЧ-сервисные организации. Вскоре подобные организации начали появляться во всех регионах страны: НКО «Ясень», фонды «Шаги», «Голос», «Свеча», «Front AIDS», «Дело», «Хранители Радуги», а также «Сообщество людей, живущих с ВИЧ/СПИДом». Акции освещали СМИ, что помогло привлечь общественное внимание к проблемам ВИЧ-инфицированных. С началом XXI века группы взаимопомощи начали появляться по всей стране. Например, в Чебоксарах первую такую организацию учредили в 2004 году[150].
В первые десятилетия XXI века количество некоммерческих и благотворительных организаций, работающих с ВИЧ-положительными, возросло. К ним относят «Красные тюльпаны надежды», «Е. В. А.», «Сибальт», «Российскую сеть людей, живущих с ВИЧ/СПИДом», «Фронт СПИД в России», неправительственное объединение «Трансатлантические партнёры против СПИДа» и другие. Одновременно начали появляться сообщества некоммерческого сотрудничества, например, группа поддержки секс-работников и их сторонников «Серебряная роза»[46][75][153]. В национальных проектах по противодействию ВИЧ были задействованы общественные организации: «Медицина для Вас», фонды «Открытый институт здоровья», «Российское здравоохранение», «Фокус-медиа», «Центр социального развития и информации», «СПИД-Инфосвязь», и другие[151]. В профилактике вертикального способа передачи вируса участвовали фонд «Институт здоровья семьи» и Сеченовский университет в Москве[151].
Одной из первых международных гуманитарных программ в России стала «Профилактика, диагностика, лечение туберкулёза и СПИДа». Её запуск спонсировал в 2003 году Всемирный банк, инвестировав более 400 миллионов долларов. Основными направлениями стали: просвещение, мониторинг и оценка эпидемиологической ситуации, повышение квалификации врачей и эпидемиологов, закупка оборудования и расходных материалов[46].
В 2004 году Глобальный фонд по борьбе с ВИЧ выделил Открытому институту здоровья в России грант на 88,74 миллиона долларов для запуска 33 проектов. В частности, в 10 субъектах страны стартовал проект «Глобальное объединение усилий» («Глобус»), в 22 субъектах — проект «Развитие стратегии лечения населения России, уязвимого к ВИЧ/СПИДу». Программы реализовывали при участии некоммерческих фондов «Открытый институт здоровья», «ФОКУС-медиа», «СПИД-инфосвязь», «Российское здравоохранение», «СПИД-Фонд Восток-Запад» и «Центра социального развития и информации»[151][153][154]. Глобальный фонд неоднократно продлевал финансирование и завершил работу на территории России только в 2018 году[155].
Кроме того, к 2008 году на территории России действовали[156]:
- Секретариат ЮНЭЙДС — контроль за выполнением международных обязательств, ежегодные национальные консультации, техническая помощь в стратегическом планировании и другое. В рамках сотрудничества организации с «Всероссийским общественным объединением людей, живущих с ВИЧ» и «Всероссийской сетью снижения вреда» с 2010 года действует некоммерческое партнёрство по поддержке программ общественного здоровья «ЭСВЕРО».
- Всемирная организация здравоохранения — эпидемиологический надзор и операционные исследования, межнациональные межведомственные форумы, внедрение и контроль над соблюдением международных протоколов.
- Детский фонд ООН (ЮНИСЕФ) — работа с молодёжью и семьями, развитие системы молодёжных клиник, профилактика вертикального способа заражения ВИЧ. По состоянию на 2009 год в 28 регионах действовали 117 служб по охране здоровья молодёжи и профилактике ВИЧ, в восьми наиболее проблемных субъектах провели программы интеграции детей с ВИЧ в общеобразовательную среду.
- Фонд ООН в области народонаселения (ЮНФПА) — оценка стигматизации ВИЧ-положительных, поддержка национальных программ. В рамках сотрудничества была создана всероссийская сеть Y-PEER, пропагандирующая среди подростков здоровый образ жизни по принципу «равный — равному».
- ЮНЕСКО — профилактика ВИЧ среди молодёжи, проекты по снижению дискриминации, работа с локальными СМИ.
- Управление ООН по наркотикам и преступности (УНП ООН) — медико-социальное сопровождение ПИН, лечебно-профилактической помощь.
- Международная организация труда (МОТ) — информационные кампании в трудовых коллективах, организованные совместно с Министерством здравоохранения, Федерацией независимых профсоюзов, Союзом промышленников и предпринимателей.
- Программа развития ООН (ПРООН) — поддержка неправительственного сектора.
- Управление Верховного комиссара ООН по делам беженцев (УВКБ ООН) — распространение брошюр, буклетов и плакатов на родных языках для беженцев.
- Агентство США по международному развитию (АМР) — профилактика и лечение ВИЧ-инфекции в наркологических учреждениях.
Отношение в обществе и СМИ
В мировой практике ВИЧ-инфекцию впервые описали в 1981 году[128]. На ранних стадиях эпидемии проблему освещали учёные западных стран. И в советском обществе сложилось ошибочное мнение, что ВИЧ представляет опасность только для жителей африканских и капиталистических стран. Его относили к продуктам генной инженерии или военными разработкам. СМИ и массовая аудитория считали, что ВИЧ якобы распространяется исключительно среди наркозависимых, гомосексуалистов и людей с беспорядочными половыми связями. Так, в 1986 году министр здравоохранения РСФСР Николай Трубилин заявил:
В Америке СПИД бушует с 1981 года, это западная болезнь. У нас нет базы для распространения этой инфекции, так как в России нет наркомании и проституции[16].
В течение нескольких лет после первых инфицирований в СССР эпидемия не получила огласки. Первые заражения ВИЧ рассматривали как результат аморальности носителей[157]. Замалчивание проблемы привело к быстрому распространению вируса. Всего к моменту распада Советского Союза насчитывалось более 500 инцидентов. Журналисты освещали проблему в угрожающем свете, провоцируя социальную нетерпимость и стигматизацию носителей. Например, после открытия в 1991 году центра СПИДа на базе инфекционной больницы в посёлке Усть-Ижора Ленинградской области муниципальные депутаты, СМИ и местные жители выступили с протестами и требованием переселить инфицированных в изолированное место. По воспоминаниям доктора медицинских наук Евгения Ворошина, местные власти намеренно дезинформировали о путях передачи ВИЧ — через рукопожатия и по воздуху. Местные жители направили свой протест с требованием ликвидировать медцентр президенту Борису Ельцину, но по решению Министерства здравоохранения центр продолжил работу[24].
Многочисленные исследования общественного мнения в конце XX — начале XXI века демонстрировали страх и фатализм в отношении носителей, которые получили название «спидофобия». В обществе инфекцию приписывали исключительно представителям маргинальных групп, называя «чумой XX века». Массовая аудитория была мало знакома с путями распространения вируса. Носители ВИЧ часто были вынуждены есть из личной посуды, мыть места общего пользования с хлором после использования, так как их родственники ошибочно опасались бытового способа заражения. Социологи отмечали одновременно уверенность людей в преувеличении проблемы и веру в скорейшее разрешение. Широкая общественность относила к уязвимым только людей, практикующих беспорядочные половые связи, и наркозависимых. Большинство не считало необходимым предохраняться при наличии одного или малого числа сексуальных партнёров. Только с середины 1990-х годов в обществе начали открыто обсуждать вопросы сексуального воспитания[157].
Стратегия противодействия распространению ВИЧ включает не только обследования и антиретровирусную терапию. Значительная часть мер направлена на предотвращение дискриминации, социальную адаптацию и поддержку ВИЧ-положительных граждан, просвещение о способах заражения, нормативно-правовое регулирование, юридическую поддержку, развитие института усыновления и опеки детей с ВИЧ[75][158]. Несмотря на предпринятые меры, исследования НИУ ВШЭ 2017 года показывают: большинство россиян продолжало связывать ВИЧ с маргинальным поведением, что затрудняло борьбу с эпидемией. Школы отказывались проводить лекции для подростков о мерах предохранения от ВИЧ во время полового акта. Хотя эксперты считают просвещение молодёжи необходимой мерой для предотвращения распространения инфекции[42].
В 2016 году санитарный врач Геннадий Онищенко назвал вирус иммунодефицита «тестом на гуманность нашего общества»[159]. Но граждане с ВИЧ продолжали регулярно сталкиваться с дискриминацией в обществе. Так, в 2018-м муфтий Салаха-Хаджи Межиев запретил бракосочетания с носителями в Чеченской Республике[160]. Остро ощущалась проблема отношения к ВИЧ-инфицированным среди медицинского персонала. По российскому законодательству носители имеют право на медицинскую помощь и сохранение анонимности. Они зачастую сталкивались в медицинских учреждениях с отказами, пренебрежением и оскорблениями. Персонал демонстрировал недостаток квалификации: медсёстры отказывались принимать анализы и измерять давление, опасаясь заражения. По данным фонда «Позитивная волна», около 20% стоматологических клиник Санкт-Петербурга отказывали пациентам с ВИЧ уже во время записи на приём[150]. Пермские активисты свидетельствовали, что врачи принимают ВИЧ-положительных в последнюю очередь, часто разглашая их статус в коридорах[158].
- ВИЧ-диссидентство в России
Среди ВИЧ-инфицированных встречается практика отказа от антиретровирусной терапии. Зачастую люди не осознают опасность вируса или не верят в эффективность лечения. За такими носителями закрепился термин «СПИД-диссиденты», так как они представляют опасность и для себя, и для окружающих. В 2018 году был подготовлен законопроект, запрещающий распространять призывы к отказу от АРВТ и пропаганду ВИЧ-диссидентства[161]. Но отдельные активисты продолжали провокации, например, подрывали работу бригад тестирования[162].
См. также
Примечания
Литература
- Науменко В. В., Сологуб Т. В., Цветков В. В., Цыбалова Л. М. Характеристика эпидемического процесса и ведущих факторов риска распространения вич-инфекции в условиях крупного мегаполиса // Эпидемиология и инфекционные болезни. — 2015. — С. 15—18.
- Таишева Л. А. Оценка поведенческого риска ВИЧ-инфицирования среди молодёжи // Казанский медицинский журнал. — 2009. — С. 445—448.
- Абашина В. Л., Хомичук Т. Ф., Гребенькова Л. К. и другие. Эпидемиологические аспекты заболеваемости ВИЧ-инфекцией // Здоровье. Медицинская экология. Наука. — 2010. — С. 114—116.
- Казеннова Е. В., Лага В. Ю., Громов К. Б., Санков М. Н., Попова Е. С., Игумнова Е. Г., Опарина Е. Н., Сорокина Т .А., Бобкова М. Р. Молекулярно-эпидемиологический анализ вич-инфекции в северных портовых городах России // Вопросы вирусологии. — 2017. — С. 154—161.
- Зайцева Н. Н., Носов Н. Н., Пекшева О. Ю., Ефимов Е. И. Современные молекулярно-генетические технологии в надзоре за циркуляцией субтипов ВИЧ-1 // Современные технологии в медицине. — 2016. — С. 121—127.
- Нешумаев Д. А., Казеннова Е. В., Рукавицин Д. В.,. Молекулярно-эпидемиологический анализ эпидемии ВИЧ-инфекции в Благовещенске и Хабаровске (Дальний Восток России) // Вопросы вирусологии. — 2014. — С. 31—36.
- Пекшева О. Ю., Зайцева Н. Н., Ефимов Е. И., Парфёнова О. В. Современные молекулярно-генетические методы исследования в эпидемиологическом надзоре за ВИЧ-инфекцией // Журнал МедиАль. — 2014. — С. 122—134.
- Покровский В. В. Эпидемиология инфекции, вызываемой вирусом иммунодефицита человека (автореферат диссертации на соискание учёной степени доктора медицинских наук). — Москва: Центральный научно-исследовательский институт эпидемиологии Минздрава СССР, 1990. — 28 с.
- Шабунова А. Здоровье населения в России: состояние и динамика. — Москва: ИСЭРТ РАН, 2010. — 579 с. — ISBN 9785932991619.
- Москалейчик Ф. Ф., Лага В. Ю. и другие. Стремительное распространение циркулирующей рекомбинантной формы cRF02-AG ВИЧ-1 на территории России и сопредельных стран // Вопросы вирусологии. — 2015. — С. 14—19.
- Казеннова Е. В., Васильев А. В., Лаповок И. А., Гоишечкин А. Е., Лага В. Ю. Генетические варианты виЧ-1 в азиатской части России (2005-2010)» // Вопросы вирусологии. — 2013. — С. 28—35.
- Лаповок И. А., Лопатухин А. Э., Киреев Д. Е., Казеннова Е. В., Лебедев А. В., Бобкова М. Р., Коломеец А. Н., Турбина Г. И., Шипулин Г. А., Ладная Н. Н., Покровский В. В. Молекулярно-эпидемиологический анализ вариантов ВИЧ-1, циркулировавших в России в 1987—2015 годы // Терапевтический архив. — 2017. — С. 44—49.
- Богачев В. В. Молекулярно-эпидемиологические особенности распространения ВИЧ-инфекции в Новосибирской области в 2008–2012 гг. Автореферат / Гашникова Н. М. — Кольцово: Государственный научный центр вирусологии и биотехнологии «Вектор», 2014. — 22 с.
- В зоне особого риска ВИЧ/СПИДа: Молодёжь в странах Восточной Европы и Центральной Азии // Организации Объединённых Наций по ВИЧ/СПИДу (ЮНЭЙДС). — 2005. — С. 1—12.
- Былов В. Г. Замедление прироста мирового населения // Социальные и гуманитарные науки: Отечественная и зарубежная литература. — 1997. — С. 125—129.
- Серёдкина Е. А., Хасанова Р. Р. Смертность населения от социально значимых заболеваний в 2007-2017 годах // РАНХиГС. — 2019. — С. 1—30.
- UNAIDS. Развитие эпидемии СПИДа. — Женева: UNAIDS, 2006. — 86 с.
- Пронина С. И. Дети и ВИЧ. Профилактика вертикальной передачи ВИЧ-инфекции от матери к ребенку (информационно-методический сборник). — Москва: Региональная общественная организация по защите прав детей «Право ребёнка», 2014. — 114 с.
- Воробьёва Н. Н., Иванова Э. С. Перспективы применения фосфазида в схемах противоретровирусной терапии вич-инфекции // Эпидемиология и инфекционные болезни. — 2013. — С. 46—49.
- Национальный доклад Российской Федерации о ходе выполнения Декларации о приверженности делу борьбы с ВИЧ/СПИДом, принятой в ходе 26-й специальной сессии Генеральной Ассамблеи ООН, июнь 2001 год / Онищенко Г. Г. — Москва: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2008. — 80 с.
- Доклад о глобальной эпидемии ВИЧ/СПИДа / ЮНЭЙДС. — Женева: Объединённая программа Организации Объединённых Наций по ВИЧ/СПИДу (ЮНЭЙДС), 2002. — 237 с. — ISBN 92-9173-193-5.
- Шалдина М. В., Пирогова И. А. Антиретровирусная терапия как основной метод лечения ВИЧ-инфекции // Вестник Совета молодых учёных и специалистов Челябинской области. — 2017. — С. 1—4.
- Загдын З. М. Система учёта случаев ВИЧ-инфекции в российской Федерации // Современные проблемы здравоохранения и медицинской статистики. — 2019. — С. 1—10.
- Международная организация труда. «Угроза ВИЧ/СПИД: Оценка уровня информированности и готовности работодателей (объединений и руководителей предприятий) противостоять данной угрозе. — Женева, 2007. — 237 с. — ISBN 978-92-2-420088-5.
- Дремова Н. Б., Алексеев И. В. Мониторинговое исследование эпидемии ВИЧ/СПИДа на основе ситуационного анализа // Фармакоэкономика. Современная фармакоэкономика и фармакоэпидемиология. — 2013. — С. 22—27.
- Гришина Л. П., Запарий Н. С. Особенности формирования первичной инвалидности взрослого населения вследствие болезней, вызванных ВИЧ,в федеральных округах РФВ динамике за 2007-2009 годы // Национальные приоритеты России. — 2011. — С. 190—193.
- Боровский И. В., Тюменцев А. Т., Калачёва Г. А. Эволюция эпидемического процесса ВИЧ-инфекции в Сибирском федеральном округе // Сибирский медицинский журнал (Иркутск). — 2014. — С. 91—94.
- Запарий Н. С., Гнатко Ю. В., Долгих Т. И. Заболеваемость ВИЧ-инфекцией в Сибирском федеральном округе: состояние и прогноз // Сибирский медицинский журнал (Иркутск). — 2012. — С. 89—91.
- Коломеец А. Н.,. Эпидемиологические и молекулярно-генетические особенности ВИЧ у инфицированных лиц на территории Сибирского федерального округа // Медицинский альманах. — 2016. — С. 85—88.
- Дремова Н. Б., Алексеев И. В. Мониторинговое исследование эпидемии ВИЧ/СПИД на основе ситуационного анализа // Фармакоэкономика. — 2013. — С. 23—26.
- Утюгова В. Н., Светличная Т. Г., Нефедов А. В. Эволюция эпидемического процесса ВИЧ-инфекции в Архангельской области в 1992—2011 годах // Экология человека. — 2014. — С. 50—56.
- Беляков Н. А., Лиознов Д. А., Коновалова Н. В., Огурцова С. В. Тенденции развития эпидемии ВИЧ-инфекции на северо-западе Российской Федерации // Медицинский академический журнал. — 2015. — С. 59—69.
- Огурцова С. В., Смольская Т. Т. ВИЧ-инфекция в Северо-Западном федеральном округе Российской Федерации в 2009 году // Инфекция и иммунитет. — 2011. — С. 311—318.
- Ельчанинова Т. А. Результаты эпидемиологического надзора за ВИЧ-инфекцией в Приморском крае // Здоровье. Медицинская экология. Наука. — 2014. — С. 137—141.
- Петров С. П., Савенко В. И. Сравнительная оценка скрининговых обследований населения Ставропольского края на ВИЧ-инфекцию // Главный врач Юга России. — 2012. — С. 11—12.
- Дмитриев Р. В. Трансформация социально-экологической ситуации по ВИЧ-инфекции в Северо-Кавказском федеральном округе под влиянием внешней миграции // Юг России: экология, развитие. — 2009. — С. 131—137.
- Зайцева Н. Н., Парфёнова О. В. Ефимов Е. И. Анализ распространённости резистентных штаммов ВИЧ к антиретровирусным препаратам в Приволжском федеральном округе // Вопросы вирусологии. — 2013. — С. 39—41.
- Парфёнова О. В., Пекшева О. Ю., Зайцева Н. Н. [1] // Медицинский альманах. — 2013. — С. 79—82.
- Радзиховская М. В., Москвичева М. Г. Сравнительный анализ динамики и направленности эпидемиологического процесса по ВИЧ-инфекции в Челябинской области, Уральском Федеральном округе и Российской Федерации // Уральский медицинский журнал. — 2016. — С. 135—141.
- Базыкина Е. А., Туркутюков В. Б., Троценко О. Е. Эпидемиологический надзор в Дальневосточном федеральном округе за ВИЧ-инфекцией, в том числе сочетанной с гепатитами B и C // Эпидемиология и Вакцинопрофилактика. — 2019. — С. 14—24.