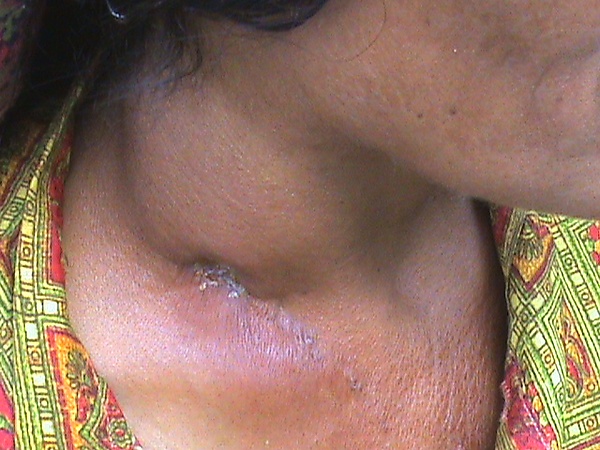
Туберкулёзный лимфаденит
Туберкулёзный лимфадени́т (туберкулёз перифери́ческих лимфати́ческих узло́в, туберкулёзная перифери́ческая лимфаденопати́я) — клиническая форма внелёгочного туберкулёза, представляющая собой хроническое инфекционное заболевание, сопровождающееся специфическим гранулёматозным воспалением лимфоидной ткани. Наиболее часто поражаются шейные и подчелюстные лимфатические узлы, реже — подмышечные и паховые. Среди внелёгочных форм туберкулёза эта патология занимает одно из ведущих мест[1][2]. Развитие специфического процесса в лимфатических узлах связывают как с лимфотропностью микобактерий туберкулёза (МБТ), так и с их барьерной и саногенетической функцией[3].
Эпидемиология
В 2013 году заболеваемость туберкулёзным лимфаденитом в России составила 0,3 случая на 100 тысяч населения. Поражение лимфатических узлов чаще всего развивается в детском возрасте при первичном туберкулёзе и нередко сопровождается туберкулёзом внутригрудных лимфатических узлов. В случаях реактивации инфекции туберкулёзный лимфаденит возникает у взрослых, преимущественно в возрасте до 30 лет. У 80 % пациентов туберкулёзные поражения других органов и тканей не выявляются[2][3].
Классификация
На основании патоморфологических особенностей выделяют следующие варианты туберкулёзного лимфаденита[2]:
- Диффузная лимфоидная гиперплазия;
- Милиарный туберкулёз;
- Казеозный туберкулёз;
- Крупноклеточный туберкулёзный лимфаденит;
- Индуративный туберкулёзный лимфаденит.
По клиническому течению различают три формы заболевания[1]:
Патогенез
Туберкулёзный лимфаденит развивается вследствие распространения МБТ в лимфатические узлы лимфогематогенным путём. Степень воспалительного процесса зависит от массивности инфицирования МБТ и реактивности организма. При первичном заражении заболевание развивается при проникновении инфекции через повреждённую слизистую оболочку рта или кариозные поражения зубов, откуда возбудитель распространяется в регионарные лимфатические узлы[2][4].
При инфильтративной форме увеличение лимфатических узлов связано с образованием эпителиоидных бугорков, чаще всего в паракортикальной зоне, а также неспецифическим периаденитом, который приводит к формированию конгломератов, спаянных с подкожно-жировой клетчаткой. Казеозно-некротическая форма характеризуется развитием зон творожистого некроза, сопровождающегося нагноением и образованием свищей. В индуративной форме отмечается фиброзирование гранулём, рубцевание казеозных очагов, их кальцинация и уплотнение окружающих тканей[1][2].
Клиническая картина
Инфильтративная форма характеризуется острым началомс повышением температуры тела до фебрильных значений и ухудшением общего состояния. Отмечается увеличение одной или нескольких групп лимфатических узлов. При пальпации определяется умеренная болезненность, консистенция узлов плотная или плотноэластическая. Кожа над поражёнными узлами остаётся неизменённой[2][4].
Казеозная форма характеризуется нарастанием симптомов интоксикации и выраженной болезненностью лимфатических узлов. При осмотре кожа над ними гиперемирована и истончена. Вследствие образования абсцесса при пальпации определяется флюктуация. При прорыве казеозно-некротических масс и формировании свищей выделяется густое гнойное отделяемое серовато-белого цвета без запаха. После опорожнения лимфатических узлов температура тела снижается, общее состояние улучшается, уменьшается болезненность. В процессе заживления свищи превращаются в рубцы. Если дренирование узлов происходит не полностью, заболевание приобретает хроническое течение[2][5].
Индуративная форма характеризуется затуханием воспалительного процесса за счёт обызвествления казеозных масс и имеет волнообразное течение. При пальпации лимфатические узлы уменьшены в размерах, уплотнены и малоподвижны[2][4].
Диагностика
- Общий анализ крови — лимфоцитоз, эозинофилия, ускорение СОЭ. У большинства пациентов значительных изменений в анализе крови не выявляется[2].
- Туберкулиновые пробы в большинстве случаев оказываются положительными или гиперергическими.
- Бактериологическое исследование пуктата лимфатического узла или отделяемого свища позволяет обнаружить МБТ.
- Бактериоскопия мазка, окрашенного по методу Циля—Нильсена, выявляет кислотоустойчивые микобактерии.
- Гистологическое и цитологическое исследования мазков-отпечатков ткани лимфатического узла обладают наибольшей чувствительностью и позволяют выявить элементы туберкулёзной гранулёмы.
- Рентгенологическое исследование позволяет выявить мелкие кальцинаты в периферических лимфатических узлах. На рентгенограмме органов грудной клетки могут определяться петрификаты[6].
- Компьютерная томография даёт более детальную картину, позволяя определить неоднородность структуры лимфатических узлов за счёт участков повышенной плотности и формирования конгломератов. Характерными признаками являются преобладание продольного размера над поперечным, нечёткость контуров и уплотнение перинодулярной клетчатки[7].
- Магнитно-резонансная томография является наиболее информативным методом диагностики. Она позволяет визуализировать увеличенные лимфатические узлы в челюстно-лицевой области, конгломераты, а также выявить периферическое расположение некротических очагов, сопровождающееся отёком окружающих мягких тканей[4].
Дифференциальная диагностика
- Саркоидоз
- Фелиноз (болезнь кошачьих царапин)
- Урогенитальный хламидиоз
- БЦЖ-лимфаденит
- Аденовирусная инфекция
- Гнойный лимфаденит
- Лимфогранулематоз
- Лимфомы[2][8]
Осложнения
- Абсцедирование
- Формирование свищей
- Флегмона
- Кровотечение
- Амилоидоз внутренних органов[1]
Лечение
Химиотерапия туберкулёзного лимфаденита проводится в два этапа: фаза интенсивной терапии и фаза продолжения лечения[9].
Фаза интенсивной терапии проводится в противотуберкулёзном диспансере с обязательным соблюдением гигиено-диетического режима. Продолжение терапии осуществляется в амбулаторных или санаторных условиях. Схема химиотерапии и её продолжительность определяются на основании Федеральных клинических рекомендаций с учётом индивидуальной чувствительности возбудителя к препаратам[2][9].
Патогенетическое лечение способствует восстановлению функций организма, нарушенных вследствие интоксикации и включает[9]:
- Глутамил-цистеинил-глицин динатрия;
- Интерферон гамма человеческий рекомбинантный;
- Глюкокортикоиды;
- Антиоксидантные препараты.
Патогенетическое лечение осуществляется параллельно со специфической химиотерапией[9].
- Метод обкалывания — введение лекарственных препаратов в окружающую лимфатический узел клетчатку.
- Пункционный метод — проведение периодических пункций для удаления гнойного содержимого, последующего промывания и введения антибактериальных препаратов[2].
Показания к хирургическому лечению[2][9]:
- Казеозные изменения лимфатических узлов диаметром более 1,5 см;
- Туберкулёзная интоксикация и отсутствие эффекта от консервативного лечения в течение 1,5-2 месяцев;
- Непереносимость противотуберкулёзных препаратов;
- Развитие осложнений;
- Крупные кальцинаты, являющиеся источником хронической интоксикации;
- Необходимость верификации диагноза.
Тактика хирургического лечения подбирается индивидуально с учётом особенностей течения заболевания, его фазы и продолжительности[9].
Виды оперативных вмешательств[2][9]:
- Лимфаденэктомия — полное удаление поражённого туберкулёзом лимфатического узла с капсулой;
- Лимфаденотомия с некрэктомией — вскрытие абсцедирующего лимфатического узла и иссечение некротизированных тканей;
- Расширенная лимфаденэктомия с иссечением изменённых окружающих тканей — удаление поражённых узлов вместе с поражёнными туберкулёзом соседними структурами (участки кожи со свищами и рубцами, жировая клетчатка, некротизированная мышечная ткань, слюнные железы при их контактном поражении туберкулёзом).
Профилактика
- повышение уровня жизни и материального благополучия населения;
- улучшение экологической обстановки и условий внешней среды;
- оптимизацию жилищно-бытовых условий и качества питания;
- профилактику и борьбу с вредными привычками.
- соблюдение «этикета кашля» для предотвращения распространения инфекции;
- проведение санитарно-просветительной работы среди населения;
- осуществление текущих и заключительных дезинфекционных мероприятий.
- проведение предупредительной химиотерапии у лиц с повышенным риском инфицирования;
- химиопрофилактику для предотвращения развития заболевания у инфицированных лиц;
- вакцинацию и ревакцинацию БЦЖ и БЦЖ-М для формирования специфического иммунитета.
Прогноз
Прогноз туберкулёзного лимфаденита зависит от состояния пациента и особенностей поражения. Если отсутствуют распад и казеозные изменения, прогноз, как правило, более благоприятный. Однако в случаях наличия свищей и у пациентов с ослабленным иммунитетом ситуация значительно ухудшается, и прогноз становится менее благоприятным[1][8].
Примечания
Литература
- Перельман М. И., Богадельникова И. В. Фтизиатрия: учебник. — М. : ГЭОТАР-Медиа, 2013. — С. 265—266. — 448 с. — ISBN 978-5-9704-2493-3.
- Гиллер Д. Б., Мишин В. Ю. Фтизиатрия: учебник. — М. : ГЭОТАР-Медиа, 2024. — С. 495—513. — 576 с. — ISBN 978-5-9704-8197-4.
- Мишин В. Ю., Завражнов С. П., Митрохин А. В., Григорьев Ю. Г. Фтизиатрия: учебник. — М. : ГЭОТАР-Медиа, 2015. — С. 455—457. — 520 с. — ISBN 978-5-9704-3229-7.
- Гельберг И. С., Вольф С. Б., Алексо Е. Н., Шевчук Д. В. Фтизиатрия: учебник для студентов лечебного, педиатрического, медико-профилактического, медико-психологического факультетов, факультета медицинских сестёр с высшим образованием. — Гродно: ГрГМУ, 2007. — С. 89—90. — 344 с. — ISBN 978-985-496-264-1.
- Стаханов В. А., Киселевич О. К.,Юсубова А. Н., Кобулашвили М. Г. Профилактика туберкулёза у детей и подростков: учебное пособие. — Москва: ФГАОУ ВО РНИМУ им. Н. И. Пирогова, 2021. — С. 7—19. — 41 с.