Туберкулёзный плеврит
Туберкулёзный плеври́т — это клиническая форма туберкулёза, проявляющаяся воспалением плевры и накоплением экссудата в плевральной полости. При трансформации серозного экссудата в гнойный целесообразно применять термин «эмпиема плевры»[1][2].
Общие сведения
| Туберкулёзный плеврит | |
|---|---|
| МКБ-11 | 1B10.0, 1B10.Z |
| МКБ-10 | А.15.6, A16.5 |
Этиология
Плеврит чаще возникает как осложнение при любой локализации и форме туберкулёза, но может быть и первым проявлением туберкулёзной инфекции в организме. Происходит попадание микобактерий в плевральную полость[1][3].
Патогенез
В основе патогенеза лежит реакция гиперчувствительности замедленного типа, вызванная наличием микобактерий туберкулёза в плевре и плевральной полости. Это происходит через 6-12 недель после первичного инфицирования или реактивации инфекции. Считается, что при отсутствии явного поражения лёгочной ткани микобактерии туберкулёза проникают в плевральную полость после разрыва субплеврального казеозного очага. Исследования на животных свидетельствуют о ранней инфильтрации нейтрофилами и моноцитами, за которой следует поступление предварительно сенсибилизированных Т-лимфоцитов (Th-1) в плевральную полость, что приводит к стойкому плевральному выпоту. Тh-1 экспрессируют несколько важных факторов самонаведения (CD11a, CCR5 и RANTES) и продуцируют большое количество провоспалительного цитокина интерферона-гамма (IFN-γ). Провоспалительные цитокины приводят к повышению проницаемости капилляров, позволяя жидкости проникать в плевральную полость. И наоборот, количество Th2-клеток, продуцирующих противовоспалительный интерлейкин (IL-4), в плевральной полости снижено[3].
Эпидемиология
Туберкулёзный плеврит является второй по распространённости внелёгочной формой туберкулёза после туберкулёзного лимфаденита. Составляет 15-25 % случаев туберкулёза во всем мире и может составлять до 50 % случаев среди людей с иммунодефицитом. Более высокая заболеваемость наблюдается у мужчин, у людей с иммунодефицитом и социально-экономически неблагополучных групп населения. Поражение лёгочной ткани обнаруживается в 85 % случаев при проведении компьютерной томографии (КТ) у пациентов с туберкулёзным плевритом[3].
Клинические варианты
Клиническая картина
Туберкулёзный плеврит проявляется подострым односторонним плевральным выпотом, который, чаще локализуется с правой стороны. Размер плеврального выпота может варьировать[5].
Сухой (фибринозный) плеврит
Клиническая картина связана с выпадением из небольшого количества экссудата фибрина и изменением листков плевры. Для сухого плеврита характерны боль при дыхании на поражённой половине грудной клетки, шум трения плевры при аускультации, отсутствуют признаки скопления жидкости в плевральной полости, определяемые лучевыми методами исследования.
Клиническая картина при разных вариантах экссудативного плеврита будет различаться.
Аллергический плеврит
Характерно острое начало с повышением температуры тела до 38 °С и выше, в этот период происходит быстрое накопление экссудата, вследствие чего появляются тахикардия, одышка, боли в грудной клетке. В клиническом анализе крови эозинофилия и значительное увеличение скорости оседания эритроцитов (СОЭ). Экссудат серозный (на ранних стадиях может быть геморрагическим), содержит большое количество лимфоцитов, иногда эозинофилов, микобактерии туберкулёза (МБТ) отсутствуют. Туберкулиновые пробы гиперергические. При торакоскопии определяется гиперемия плевральных листков за счёт расширения капилляров, фибринозные наложения отсутствуют. Течение обычно благоприятное и заканчивается выздоровлением. При рентгенологическом исследовании чаще встречаются рёберный и междолевой плеврит, однако иногда выявляются поражение внутригрудных лимфатических узлов или туберкулёзный очаг в лёгком[4][1][6].
Перифокальный плеврит
Клиническая картина характеризуется острым или подострым началом, течение заболевания длительное и рецидивирующее. Пациенты жалуются на повышение температуры тела, потливость, тахикардию и другие симптомы интоксикации, которые сохраняются более 3-4 недель. Заболевание начинается с фибринозного плеврита, но по мере прогрессирования он переходит в экссудативный. Как правило у пациента диагностирована одна из форм туберкулёзного поражения лёгких. Экссудат серозный с преобладанием лимфоцитов и высоким содержанием лизоцима, МБТ в экссудате отсутствуют. Туберкулиновые пробы чаще нормергические. При торакоскопии на висцеральной плевре, располагающейся над поражённым участком лёгкого, определяется гиперемия и отёк плевральных листков с отложением фибрина. Обратная динамика процесса медленная, плеврит рассасывается, оставляя большое количество плевральных шварт (спаек). При рентгенологическом исследовании лёгочные изменения обнаружить нелегко, так как накопившийся экссудат не позволяет определить состояние лёгочной паренхимы. В таких случаях исследование органов дыхания рекомендуется производить после полной эвакуации жидкости[1][4].
Туберкулёз плевры
Характеризуется длительным течением с упорным накоплением выпота. Начало острое или подострое с повышением температуры. Имеются жалобы на слабость, потливость, тахикардию, а по мере накопления экссудата появляются боль в боку, сухой кашель и одышка. Симптомы интоксикации сохраняются длительно, постепенно уменьшаются и купируются через 2-3 месяца (при изолированном плеврите). Экссудат серозный с большим количеством лимфоцитов и лизоцима, характерно наличие МБТ как при посеве экссудата, так и при микроскопии. Туберкулиновые пробы преимущественно нормергические. В клиническом анализе крови: умеренный лейкоцитоз, сдвиг нейтрофилов влево, лимфопения и увеличение СОЭ. При торакоскопии на плевральных листках видны множественные мелкие белесоватые очаги, возможно наличие крупных очагов с казеозным некрозом. Обратная динамика процесса медленная, с формированием шварт, плеврогенного цирроза. При распространённом туберкулёзе плевры, распаде крупных туберкулёзных очагов в плевре и блокаде механизмов резорбции экссудата может развиться гнойный туберкулёзный плеврит (туберкулёзная эмпиема плевры)[4].
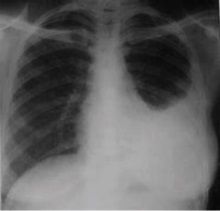
Рентгенологическая картина. При значительном количестве скопившейся жидкости появляется односторонняя и бесструктурная тень в области наружного рёберно-диафрагмального синуса, которая иногда занимает большую площадь нижнего лёгочного поля. При больших экссудатах плотность тени может быть настолько интенсивной, что скрывает тени не только передних, но и задних отрезков рёбер. Форма затенения обычно имеет вид треугольника, ограниченного снаружи рёберными дугами и снизу — тенью диафрагмы, наружно-внутренняя часть этого треугольника имеет вогнутую книзу и размытую границу, которая идёт сверху и снаружи книзу и кнутри. При этом сердце и другие органы средостения смещаются в здоровую сторону[1].
Диагностика
Клинические картина и рентгенологические проявления не являются ни чувствительными, ни специфичными для диагностики туберкулёзного плеврита[5].
- Микроскопическое исследование плевральной жидкости и мокроты на микобактерий туберкулёза. Результаты могут быть отрицательными из-за малобактериальной природы заболевания[3].
- Гистологическое и цитологическое исследования позволяют выявить казеозные гранулёмы при биопсии плевры[3].
- Микробиологическое исследование плевральной жидкости и мокроты на микобактерии туберкулёза может проводиться на жидких и плотных питательных средах. Жидкие питательные среды BACTEC превосходят плотную питательную среду Лёвенштейна-Йенсена (75 % положительных результатов посева на жидкой питательной среде по сравнению с 45 % положительных результатов на твёрдой питательной среде)[3].
- Клинический анализ плевральной жидкости. Экссудат серозный, на ранней стадии может быть преимущественно нейтрофильным, однако около 90 % выпотов будут содержать >50 % лимфоцитов[3].
- Биохимическое исследование плевральной жидкости. Активность лактатдегидрогеназы (ЛДГ) и концентрация белка повышены, а концентрация глюкозы может быть ниже, чем в сыворотке крови. При неосложнённом туберкулёзном плеврите рН обычно более 7,3, но по мере развития эмпиемы рН снижается. Также важно определить активность аденозиндезаминазы (AДA), лимфоцитарного фермента, который является наиболее изученным биомаркером туберкулёзного плеврита[5]. Однако результаты исследования активности AДA нужно интерпретировать с другими анализами, так как её повышение может наблюдаться при злокачественных, ревматологических заболеваниях, эмпиеме плевры и других инфекционных заболеваниях плевры[5].
- Определение ДНК микобактерии туберкулёза в плевральной жидкости методом ПЦР. Этот метод позволяет быстро обнаружить ДНК в исследуемом материале, но эффективность ограничена наличием ингибиторов и низкой бактериальной нагрузкой в выпоте[5].
- Определение IFN-γ. Это цитокин, высвобождаемый активированными CD4+ Т-клетками. Концентрация IFN-γ в плевральной жидкости («нестимулированный IFN-γ») имеет высокую диагностическую точность с общей чувствительностью 93 % и специфичностью 96 %[3].
- Определение IL-27 в плевральной жидкости. IL-27 — это цитокин, который способствует выработке IFN-γ и Th1-ответов, является ещё одним биомаркером туберкулёзного плеврита. IL-27 может быть использован для дифференциальной диагностики туберкулёзного выпота и выпота при злокачественных заболеваниях.[3]
- Торакоскопия позволяет получать большие образцы плевры, которые необходимы для проведения гистологического исследования.
- Закрытая пункционная биопсия. В ходе этой процедуры рекомендуется взять не менее шести образцов плевры.
- Ультразвуковое исследование грудной клетки используют для проведения плевральной биопсии, но оно не обладает диагностической ценностью.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография могут помочь дифференцировать туберкулёзный плеврит от злокачественного плеврального выпота[5].
Дифференциальная диагностика
- Парапневмонический плеврит
- Злокачественный плеврит
- Кардиогенный (левожелудочковый) плеврит
- Плеврит при остром панкреатите
- Синдром Дресслера
- Плеврит при ТЭЛА[7]
Осложнения
Лечение
Химиотерапия
Интенсивная фаза лечения туберкулёзного плеврита проводится в условиях противотуберкулёзного стационара. Фаза продолжения лечения проводится в санаторных и амбулаторных условиях[2]. Химиотерапия проводится с учётом лекарственной чувствительности микобактерий туберкулёза в соответствии с действующими Федеральными клиническими рекомендациями по туберкулёзу у взрослых (2024).
Патогенетическое лечение
Цель патогенетической терапии при туберкулёзном плеврите — это устранение явлений воспаления и предупреждение формирования выраженных фиброзно-склеротических изменений плевры.
1. Системные глюкокортикостероидные противовоспалительные препараты применяются при массивной экссудации с быстрым накоплением выпота. Общий курс терапии 1-1,5 месяца. При туберкулёзном плеврите такая терапия противопоказана:
- при отсутствии сведений о лекарственной чувствительности возбудителя;
- при отсутствии адекватной противотуберкулёзной терапии;
- при гнойном характере выпота;
- при наличии у пациента потенциального источника кровотечения.
С особой осторожностью следует назначать системные препараты больным ВИЧ-инфекцией при выраженной иммуносупрессии.
2. Нестероидные противовоспалительные препараты назначаются при умеренно выраженной экссудации плевральной жидкости или в продолжение противовоспалительной терапии после курса системными глюкокортикостероидами.
Хирургическое лечение
Лечение начинается с проведения плевральных пункций до полного удаления экссудата. При отсутствии эффекта от пункционного лечения в течение 14 суток производится дренирование плевральной полости. Продолжающееся накопление экссудата через 60 суток после дренирования на фоне проводимой специфической терапии представляет показания к хирургическому лечению — видеоторакоскопической плеврэктомии или открытой операции.
Физиотерапевтическое лечение
Оказывает противовоспалительное и гипосенсибилизирующее воздействие. Физиотерапевтическое лечения можно начинать через 1,5-2 месяца от начала адекватной химиотерапии и через 7-10 дней после прекращения накопления экссудата в плевральной полости, когда объём экссудата составляет менее 100 мл.
Противопоказания:
- гнойный характер экссудата
- отсутствие адекватной противотуберкулёзной терапии
Примечания
Литература
- Мишин В. Ю., Завражнов С. П., Митронин А. В., Григорьев Ю. Г., Аксёнова К. И., Дейкина О. Н., Мишина А. В., Морозов И. А. Фтизиатрия: учебник. — 2-е изд. — М.: ГЭОТАР-Медиа, 2015. — 520 с. — ISBN 978-5-9704-3229-7. 2.
- Гиллер Д. Б., Мишин В. Ю. Фтизиатрия. Учебник. — М.: ГЭОТАР-Медиа, 2024. — С. 377—386. — 576 с. — ISBN 978-5-9704-8197-4. 3.
- Перельман М. И., Богадельникова И. В. Фтизиатрия: учебник. — 4-е изд. — М.: ГЭОТАР-Медиа, 2015. — 448 с. — ISBN 978-5-9704-2493-3.
- Стаханов В. А., Каторгин Н. А. Построение диагноза у больного туберкулёзом органов дыхания в соответствие с клинической классификацией. Учебное пособие. — М.: ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздрава России, 2013. — С. 36. — 72 с.
Ссылки
- Клинические рекомендации. Туберкулёз у взрослых Общероссийская общественная организация «Российское общество фтизиатров».