Воронкообразная деформация грудной клетки
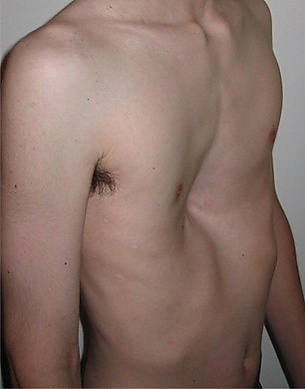
Воронкообра́зная деформа́ция грудно́й кле́тки (ВДГК) (лат. pectus excavatum, грудь сапожника) — это врождённый порок развития грудной клетки, при котором наблюдается западение грудины и прилежащих частей рёбер. При этом рёберные дуги развёрнуты, а область эпигастрия выступает вперёд. Эта патология является самой распространённой среди всех деформаций грудной клетки, составляя более 80 % случаев. Диагностируется у мальчиков в 3 раза чаще, чем у девочек[2]. Помимо косметического дефекта, ВДГК может приводить к нарушению работы сердца и лёгких, а также вызывать болевые ощущения в грудной клетке [3]. У 80 % пациентов первые признаки патологии выявляются в грудном возрасте, однако значительное прогрессирование деформации наблюдается в периоды активного соматического роста — преимущественно в препубертатном (6-8 лет) и пубертатном (11-13 лет) возрасте[4].
Что важно знать
История
История изучения ВДГК начинается в конце XVI века — первые описания принадлежат врачу Scenck (1594) и швейцарскому анатому Bauhinus (1600). Однако подробное описание ВДГК было дано Eggel в 1870 году[4].
Классификация
По виду ВДГК выделяют следующие варианты:
- Симметричный — деформация рёбер одинакова с обеих сторон, грудина искривлена только во фронтальной плоскости
- Асимметричный — деформация рёбер преобладает с одной стороны грудной клетки, грудина искривлена во фронтальной и сагиттальной плоскостях[2]
Формы искривления грудины: типичная, седловидная и винтообразная[2].
Степень деформации по индексу Гижицкой (отношение наименьшего поперечного размера грудной клетки к наибольшему. Расстояния измеряются по боковым проекциям рентгенограмм грудной клетки). По индексу Гижицкой (1962) выделяют 3 степени деформации:
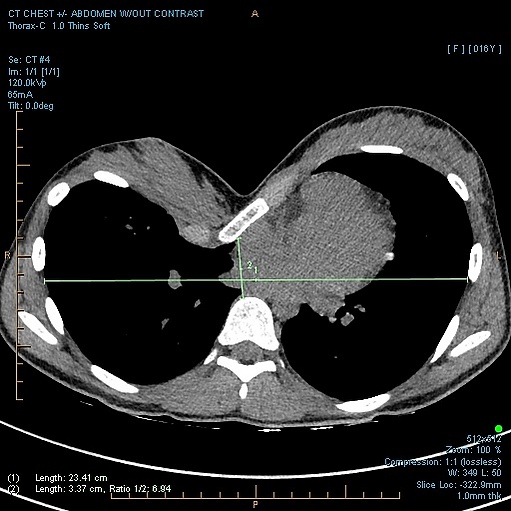
Степень тяжести ВДГК по индексу Халлера (КТ-индекс). Индекс рассчитывают путём деления максимального фронтального размера грудной клетки на наименьшее расстояние между задним контуром грудины и передним контуром позвоночника. Расчёт индекса Халлера производят по КТ, выполненной в горизонтальном срезе В норме индекс равен 2,5. При показателях более 3,25 показано оперативное лечение.[4]
- I степень — 3,0-3,9 см
- II степень — 4,0-4,9
- III степень — 5,0-5,9 см
- IV степень — ≥ 6,0 см[4]
По тяжести функциональных нарушений:
- Компенсированная стадия (есть только косметический дефект)
- Субкомпенсированная стадия (отмечаются одышка и тахикардия при нагрузках)
- Декомпенсированная стадия (выраженные расстройства дыхания и гемодинамики)[2][4]
Этиология
Этиология ВДГК изучена не до конца. Согласно современным представлениям, в основе заболевания лежат три основных патофизиологических механизма: слабость и аномальная пластичность грудины, диспропорциональный рост рёбер и нарушения остеогенеза грудной клетки. Несмотря на различия в предполагаемых механизмах развития, все патологические изменения в конечном итоге приводят к характерному дорсальному смещению грудины с различной степенью деформации рёбер и рёберных хрящей[5]. Генетическая концепция подтверждается семейными случаями заболевания, связанными с мутациями генов, кодирующих синтез коллагена и структурных белков соединительной ткани. Эти молекулярные нарушения приводят к патологическим изменениям в строении грудной клетки. Характерно, что ВДГК часто ассоциирована с наследственными синдромами (Марфана, Элерса — Данлоса, Дауна, Лоеса — Дитца, Шпринтцена — Голдберга, нейрофиброматозом, ахондроплазией). Альтернативная теория рассматривает посттравматический генез деформации, развивающейся после механических повреждений, ожогов или хирургических вмешательств, нарушающих анатомическую целостность грудной клетки. К приобретённым формам также приводят системные заболевания (рахит, костный туберкулёз) и ортопедические патологии (тяжёлый сколиоз, остеомиелит рёбер), вызывающие структурные изменения костно-хрящевых структур[3][4].
Патогенез
ВДГК представляет собой врождённую патологию с выраженным диспластическим компонентом, характеризующуюся системным поражением хрящевой и соединительной ткани скелета грудной клетки. Примерно в 25 % случаев отмечается семейный характер наследования. Современные представления связывают формирование деформации с тремя основными патогенетическими механизмами:
- диспропорциональным ростом грудины и рёбер
- дисплазией скелета грудной клетки, особенно его хрящевой части
- механическим воздействием диафрагмальной тракции в сочетании с отрицательным внутригрудным давлением [2]
Ключевым звеном патогенеза является аномальный рост грудины, приводящий к её вдавлению, на фоне слабости рёберных хрящей. Возникающее при этом усиление отрицательного внутригрудного давления создаёт порочный круг, усугубляющий западение грудины[2].
Эпидемиология
Врождённые деформации грудной клетки встречаются у 2-4 % населения, при этом ВДГК является наиболее распространённой формой, составляя 75-90 % всех случаев. Распространённость заболевания составляет от 1 случая на 300 до 1 случая на 1000 живорождённых, у мальчиков встречается в 3-5 раз чаще, чем у девочек. Большинство случаев манифестируют на первом году жизни, при этом тяжёлые формы обычно заметны уже при рождении. Характерно прогрессирование деформации в пубертатном периоде. Хотя ВДГК чаще представляет собой изолированную аномалию, в редких случаях (менее 1 %) она ассоциирована с наследственными заболеваниями соединительной ткани[5][6].
Диагностика
Деформация обычно проявляется в раннем возрасте — у половины пациентов прогрессирует к 3-5 годам, при этом наиболее тяжёлые формы выявляются уже при рождении — характерно западение рёбер и грудины при вдохе. Позднее начало (в пубертатном периоде) обычно характеризуется менее выраженными изменениями. Типичный фенотип пациентов включает астеническое телосложение, кифоз, выпирающий живот и смещённые вперёд плечи.[2][3]
Кардиопульмональные проявления обусловлены механическим воздействием деформированной грудины:
- Смещение сердца (чаще влево);
- Диастолическая дисфункция;
- Клапанные нарушения (пролапс митрального клапана);
- Непереносимость физических нагрузок (основная жалоба);
- Одышка и боль в груди при нагрузке.[2]
У части пациентов выявляются стигмы соединительнотканной дисплазии: гипермобильность суставов, готическое нёбо, сниженный тургор кожи[2][3].
- Рентгенограмма органов грудной клетки — выявляют смещение сердца;
- Исследование функции внешнего дыхания — характерно снижение максимальной вентиляции лёгких, увеличение минутного объёма дыхания и показателя потребления кислорода в минуту;
- ЭКГ — позволяет выявить отклонение ЭОС. Также могут быть выявлены блокада правой ножки пучка Гиса, синдрома Вольфа — Паркинсона — Уайта;
- Эхо-КГ необходима для выявления компрессии сердца, клапанных дефектов и нарушений функций миокарда;
- КТ и МРТ необходимы для точной оценки степени деформации грудной клетки[2][5].
Дифференциальная диагностика
- Синдром Элерса-Данлоса;
- Синдром Марфана;
- Синдром Нунан;
- Сколиоз;
- Синдром Лойса — Дитца;
- Синдром Шпринцена — Гольденберга[3][5].
Осложнения
- Одышка;
- Рецидивирующие инфекции дыхательных путей;
- Бронхиальная астма;
- Тахикардия;
- Митральная регургитация;
- Аритмия;
- Обмороки [5].
Лечение
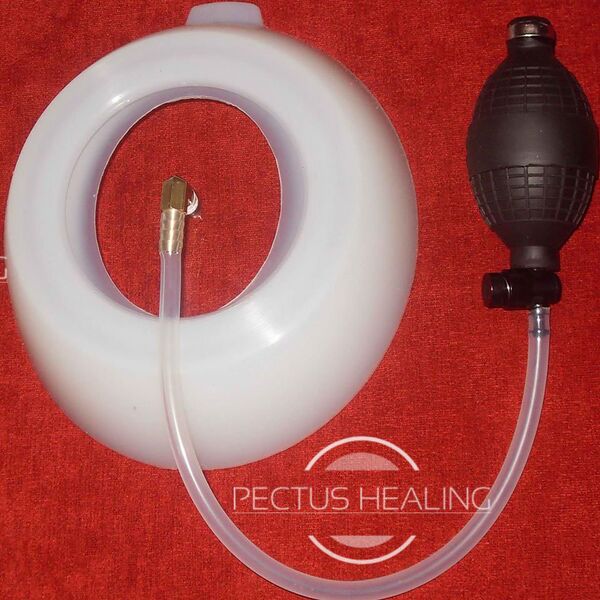
Лечение вакуумным колоколом (Vacuum Bell) — это неинвазивный и безопасный метод коррекции ВДГК у детей, который может служить альтернативой хирургическому лечению. Устройство, разработанное Эхартом Клобом в 1992 году, состоит из силиконового кольца и смотрового стекла, поднимающее деформированную грудную клетку посредством вакуума. Вакуумный колокол подбирается индивидуально в зависимости от роста и формы поверхности грудной клетки, но при этом размер устройства должен превышать размеры деформации, но не выходить за пределы грудной клетки. Лечение начинают с ежедневного использования колокола по 30 минут дважды в день в течение 4-6 недель, а затем постепенно увеличивают продолжительность до 8-12 часов в день. Наилучшие результаты наблюдаются у детей младше 11 лет при длительном применении метода (от 24 месяцев). К преимуществам относятся неинвазивность, безопасность и возможность амбулаторного использования [7][8]
Торакопластика является методом выбора при лечении выраженных форм ВДГК. Показаниями к оперативному вмешательству служат деформации II и III степени. В случаях лёгкой (I степени) деформации оперативное лечение, как правило, не требуется. Оптимальным периодом для выполнения коррекции считается пубертатный возраст, однако при тяжёлых формах, сопровождающихся значительными функциональными нарушениями, оперативное лечение может быть проведено уже в возрасте 3-5 лет. В современной хирургической практике предпочтение отдаётся малоинвазивной методике Насса. Суть метода заключается в установке специальной металлической пластины за грудиной, обеспечивающей длительную (не менее 4 лет) фиксацию грудино-рёберного комплекса в корригированном положении, без нарушения целостности костно-хрящевой основы. После достижения стабильного результата пластина удаляется. Важным преимуществом данной методики является возможность продолжения физиологического роста грудной клетки при сохранении достигнутой коррекции [2]. Возможные интра- и послеоперационные осложнения: гемоторакс, пневмоторакс, кровотечение, повреждение сердца, смещение пластины, перелом грудины, рецидив деформации, инфицирование раны, аллергическая реакция на металл[6].
В 2016 году была представлена инновационная внегрудная методика коррекции воронкообразной деформации, разработанная детским хирургом Карлосом Бардахи и биомедицинским инженером Луисом Кассу. Данный подход, получивший название Pectus Up, принципиально отличается от традиционных техник отсутствием необходимости проникновения в грудную полость, что значительно снижает операционные риски. Суть методики заключается в установке специального имплантата через минимальный доступ в области максимального западения грудины. Технически процедура включает просверливание отверстия в грудине с последующей фиксацией двойного винта и установкой стабилизирующей пластины. Основными преимуществами Pectus Up являются сокращённое время операции, менее выраженный болевой синдром в послеоперационном периоде и более быстрая реабилитация по сравнению с методикой Насса. Как и при других корригирующих вмешательствах, через 2-3 года требуется удаление металлоконструкции после стабилизации достигнутой коррекции[9].
Послеоперационное восстановление пациентов включает обязательный курс лечебной физкультуры и дозированные спортивные нагрузки, направленные на укрепление мышц грудной клетки. Наиболее благоприятный реабилитационный период у пациентов после миниинвазивной коррекции по Нассу — в этом случае физические нагрузки могут быть разрешены уже через 1-1.5 месяца после операции. Для других методик сроки восстановительного периода определяются индивидуально с учётом объёма хирургического вмешательства и особенностей течения послеоперационного периода[2].
Прогноз
Хирургическое лечение высоко эффективно, в 80-97 % случаев достигается положительный результат. Риск рецидива наблюдается при преждевременном удалении фиксирующих конструкций, а также у пациентов детского возраста с наследственными формами патологии, подвергшихся раннему оперативному вмешательству[2].
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.