Болезнь Шпренгеля
Боле́знь Шпре́нгеля (врождённое высоко́е стоя́ние лопа́тки, высо́кое стоя́ние лопа́тки, гипоплазия лопатки) — редкая врождённая деформация скелета, при которой одна лопатка развивается аномально и располагается выше другой.
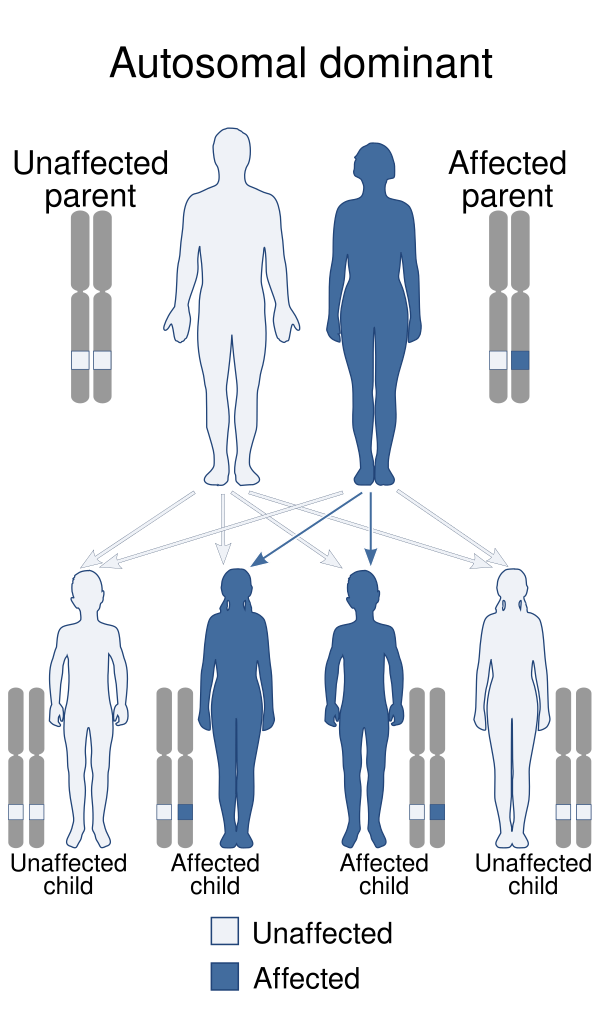
Болезнь Шпренгеля обычно проявляется спорадически, без очевидных причин, однако в ряде случаев зафиксировано аутосомно-доминантное наследование. Деформация возникает из-за нарушений в формирования плечевого пояса на ранних этапах эмбрионального развития (между 9-й и 12-й неделями беременности). В этот период, когда происходит формирование плечевого пояса, могут возникать аномалии, приводящие к неправильному положению лопатки, её деформации и ограничению подвижности[1][2]. Диагноз обычно устанавливается в раннем возрасте, основываясь на внешних признаках или ограничениях в движении, и подтверждается с помощью дополнительных обследований для выбора оптимального лечения[2].
Болезнь Шпренгеля часто сочетается с другими пороками развития:
- синдром Клиппеля — Фейля,
- аномалии рёбер, например, аплазия, гипоплазия, шейные рёбра,
- кривошея,
- диспластический грудной сколиоз,
- килевидная грудная клетка,
- врождённый сколиоз,
- врождённый вывих бедра,
- косолапость,
- врождённые аномалии позвоночника, например, полупозвонки,
- аномалии верхних конечностей,
- расщепление позвоночника,
- диастематомиелия,
- дефекты лицевой стороны черепа,
- диафрагмальная грыжа,
- декстрокардия,
- аномалии внутренних органов[2][3][4][5][6][7].
Впервые болезнь была описана в 1862 году врачом М. Эйленбургом. В 1891 году О. Шпренгель представил четыре клинических случая врождённого высокого стояния лопатки и попытался объяснить причины этой деформации[2][7].
Что важно знать
Эпидемиология
Болезнь Шпренгеля встречается в 0,4—0,9 % случаев среди всех врождённых аномалий опорно-двигательной системы и является наиболее частой врождённой патологией плечевого сустава у детей[3][5]. Заболевание значительно чаще диагностируется у девочек, чем у мальчиков, соотношение составляет примерно 3:1. В 10—30 % случаев деформация бывает двусторонней, что может значительно ограничивать подвижность и функциональность плечевого пояса. Чаще поражается левое плечо, но возможно и поражение правого[5].
Этиология и патогенез
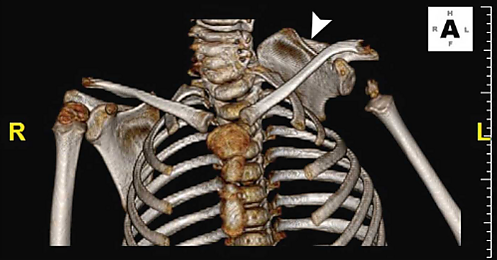
Причины болезни Шпренгеля остаются неизвестными, однако считается, что нарушения формирования костных и мышечных структур на фоне генетических факторов или сбоя в эмбриональном развитии лежат в основе этой патологии[8]. На пятой неделе беременности лопатка начинает формироваться в области нижних шейных позвонков, а к 9—12 неделям развития должна переместиться в грудной отдел. Если процесс нисхождения нарушается, лопатка остаётся на аномально высоком уровне[2]. Примерно в половине случаев присутствует дополнительное образование — омовертебральный тяж или кость, соединяющая лопатку с позвоночником. Эта структура может быть костной или хрящевой и часто ограничивает подвижность плеча, а также усложняет хирургическое вмешательство[8]. Омовертебральный тяж чаще всего образуется между 4-м и 7-м шейными позвонками, соединяясь с верхним углом лопатки[2].
При болезни Шпренгеля нарушается процесс нормального нисхождения лопатки. Если этот процесс не происходит, лопатка остаётся выше своего физиологического положения. В некоторых случаях лопатка смещается вперёд или ротируется внутрь, что приводит к ограничению её подвижность и вызывает деформацию грудной клетки. Аномальное положение лопатки нарушает соотношение мышц, что дополнительно ограничивает подвижность плечевого сустава. Основным барьером для нормального нисхождения лопатки нередко становится омовертебральная кость (или тяж), которая ограничивает её движение и нарушает функциональность плеча. Эта аномалия также способствует смещению или повороту лопатки, что усугубляет ограничения в движении и делает плечевой сустав менее функциональным. В результате пациенты испытывают трудности с подъёмом руки выше горизонтального уровня, что негативно влияет на качество их жизни[2][6][8].
Классификация
Болезнь Шпренгеля по степени тяжести:
- лёгкая степень,
- средняя степень,
- тяжёлая степень[7].
По клиническим проявлениям различают:
- мышечные формы болезни Шпренгеля лёгкой, средней и тяжёлой степени;
- костные формы, относимые к тяжёлой степени нарушения[7].
| Степень | Описание |
|---|---|
| 1 (незначительная) | Плечи расположены на одной линии. Деформация не заметна, когда пациент одет. |
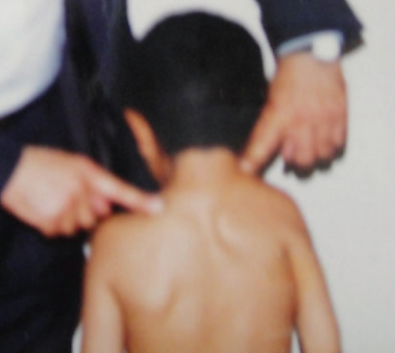
| 2 (лёгкая) | Плечи расположены почти на одинаковом уровне. Когда пациент одет, можно увидеть деформацию в виде шишки в области шеи. |
| 3 (умеренная) | Лопатка приподнята на 2-5 см. Деформация хорошо заметна. |
| 4 (тяжёлая) | Лопатка приподнята. Верхний угол лопатки находится рядом с затылком. |
Клиническая картина
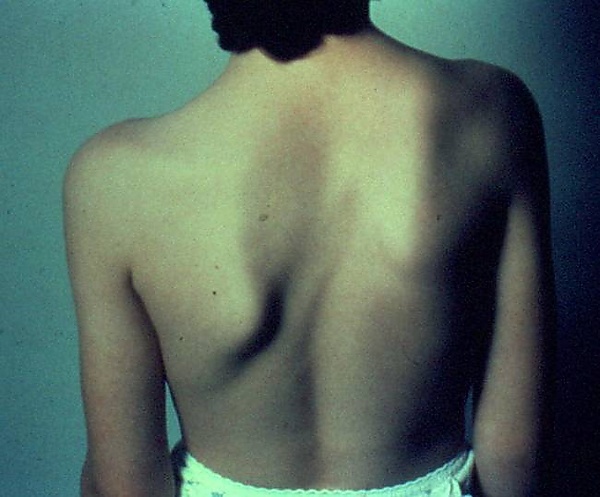
При лёгкой степени болезни Шпренгеля изменения минимальны и проявляются в виде едва заметной асимметрии: одна лопатка располагается на 1-2 см выше другой. Подвижность плечевого сустава ограничена незначительно — пациент способен отводить руку до угла около 160°. Лопатка на поражённой стороне слегка короче, примерно на 0,8—1 см. Присутствует лёгкая гипотрофия трапециевидной и ромбовидной мышц[7].
Средняя степень заболевания проявляется более выраженным смещением лопатки на 3—5 см вверх, её верхняя часть слегка загнута вперёд, и наблюдается более выраженное ослабление мышц плечевого пояса. Лопатка повёрнута внутрь, что ограничивает движения руки: отведение уменьшается до угла 120—130°, сгибание — до 140—170°[7].
В тяжёлых случаях деформация выражена резко, с разницей в высоте расположения лопаток до 10—12 см. Верхний угол лопатки вытянут вверх и смещён внутрь, плечевой сустав находится в приподнятом положении и смещён вперёд. Подвижность значительно ограничена: отведение руки возможно лишь до угла 90—120°, сгибание — до 130—140°. Мышцы плечевого пояса, особенно трапециевидная и ромбовидная, подвергаются выраженной гипотрофии[7].
Костная форма болезни приводит к значительным косметическим и функциональным нарушениям грудной клетки и позвоночника. Верхняя часть лопатки может находиться на уровне затылка, а её размеры заметно уменьшены. Между внутренним краем лопатки и позвоночником иногда располагается омовертебральная кость, которая ограничивает подвижность лопатки. Это образование фиксируется к лопатке и шейным позвонкам за счёт различных типов соединений (синдесмоза, синхондроза или синостоза). Верхний край лопатки также деформирован и направлен вперёд. Отведение плеча при таких костных формах ограничивается до угла 90°. Редкие случаи двустороннего врождённого смещения лопаток проявляются короткой шеей, высоким положением обеих лопаток и сниженной подвижностью плечевых суставов[7].
Диагностика
Диагноз болезни Шпренгеля ставится на основании клинических данных и подтверждается инструментальными методами обследования. В некоторых случаях может быть показан генетический анализ, поскольку деформация часто сочетается с другими заболеваниями, например, синдромом Клиппеля-Фейля.
Рентгенологическое исследование плечевого пояса не только подтверждает наличие заболевания и позволяет оценить уровень лопатки по отношению к позвоночнику и контрлатеральной стороне, но и даёт возможность обнаружить омовертебральную кость, деформацию рёбер и позвоночника[4][6].
Компьютерная томография позволяет детально визуализировать костные структуры, включая омовертебральную кость, её размеры, расположение и тип соединения с позвоночником. КТ также позволяет оценить степень деформации и ротации лопатки, что важно для планирования дальнейшего хирургического лечения[6].
Магнитно-резонансная томография применяется для исследования мягких тканей, включая мышцы и связки плечевого пояса. МРТ позволяет выявить гипотрофию мышц, которая часто сопутствует болезни Шпренгеля, а также другие аномалии, ограничивающие подвижность лопатки и плечевого сустава[2].
Электромиографическое исследование при болезни Шпренгеля используется для оценки функционального состояния мышц плечевого пояса, таких как трапециевидная и ромбовидная мышцы. ЭМГ помогает выявить снижение электрической активности мышц, что указывает на их ослабление или гипотрофию[4].
Дифференциальная диагностика
- Паралич плечевого сплетения
- Высокая лопатка из-за лице-лопаточно-плечевой мышечной дистрофии
- Синдром Клиппеля—Фейля
- Врождённый сколиоз
- Паралич Дюшена—Эрба
- Кривошея
- Крыловидная лопатка
- Рахит
- Остеомаляция
- Неправильно сросшиеся переломы лопатки[2][10][11].
Лечение
Консервативные методы терапии применяются у пациентов с лёгкой степенью мышечной формы болезни Шпренгеля, когда деформация минимальна и функциональные нарушения выражены слабо. Эта терапия включает лечебную физкультуру, лечебное плавание, массаж для укрепления мышц плечевого пояса, физиотерапию. Эти методы позволяют частично улучшить подвижность плечевого сустава и замедлить прогрессирование деформации, однако полностью не устраняют косметические дефекты[7]. Многие зарубежные и отечественные специалисты сходятся во мнении, что консервативное лечение, редко достигает значительных результатов, особенно при средней и тяжёлой степени заболевания. Поэтому хирургическое вмешательство является наиболее распространённым методом лечения болезни[9].
В разных источниках указываются разные оптимальные возрастные рамки для хирургического лечения болезни Шпренгеля. Некоторые специалисты рекомендуют проводить операцию в возрасте 4—6 лет[4], другие источники указывают на возраст до 8 лет[5]. Однако наиболее подходящим считается возраст 4—6 лет, так как ранние операции часто сопровождаются техническими сложностями из-за незавершённого формирования костной системы, а вмешательства в более старшем возрасте могут осложниться из-за появления вторичных деформаций и повышенного риска повреждения нервных структур[4]. Цель операций — улучшить подвижность лопатки, переместить её в правильное положение и закрепить, обеспечивая как функциональные, так и косметические улучшения[7]. Существует несколько методов хирургического вмешательства, которые выбираются в зависимости от формы и степени тяжести заболевания.
Основные виды хирургического лечения:
- Опускание лопатки без вмешательства на костях — обычно используется при лёгкой степени мышечной формы болезни.
- Частичное опускание наружной части лопатки — применяется при умеренных формах деформации, когда необходимо улучшить подвижность.
- Субтотальная или частичная резекция лопатки — эффективна при тяжёлых формах, особенно если присутствует костная деформация или омовертебральные кости[4].
После операции пациенту необходим длительный период реабилитации, включающий лечебную физкультуру, массаж и плавание. В течение 1—1,5 лет после вмешательства эти методы способствуют восстановлению подвижности и укреплению плечевого пояса. В дальнейшем рекомендуется заниматься видами спорта, развивающими мышцы плечевого пояса и спины, такими как плавание, волейбол, баскетбол и гребля[7].
Осложнения
Прогноз
Прогноз при болезни Шпренгеля зависит от степени тяжести заболевания. При лёгких формах заболевания прогноз, как правило, благоприятный. Однако при выраженных нарушениях функции плечевого сустава и значительных косметических дефектах может потребоваться хирургическое лечение. Оперативное вмешательство демонстрируют высокую эффективность в улучшении функциональности плеча и коррекции внешнего вида, особенно если оно проводится до достижения ребёнком возраста 8 лет. При наличии сопутствующих заболеваний, например, синдрома Клиппеля — Фейля, прогноз может быть менее благоприятным.