Пемфигоид беременных
Пемфиго́ид бере́менных (ПБ, буллёзный пемфиго́ид бере́менных, гестацио́нный пемфиго́ид) — редкое аутоиммунное буллёзное заболевание кожи, возникающее во время беременности и в послеродовом периоде[1]. Заболевание было впервые описано Дж. Милтоном в 1872 году. Клинически ПБ проявляется выраженным зудом, эритематозными папулами, бляшками, папуло-везикулами и буллёзными поражениями, преимущественно локализующимися в области пупка, на животе и конечностях, при этом лицо и слизистые оболочки часто остаются интактными[2]. Частота встречаемости составляет 1 случай на 40 000—60 000 беременностей[1]. Диагностика ПБ основывается на клинической картине, результате гистологического исследования биоптата кожи, иммуноферментном анализе уровня антител к белку BP180 в сыворотке крови[3]. Лечение включает применение глюкокортикоидов (местных или системных в зависимости от тяжести заболевания) и антигистаминных препаратов для уменьшения зуда. В большинстве случаев заболевание саморазрешается после родов[4].
Что важно знать
История
Этиология
ПБ представляет собой аутоиммунное заболевание, при котором иммунная система матери продуцирует антитела класса IgG против белков:
- BP180 (буллёзный пемфигоидный антиген массой 180 кДа, также известный как коллаген XVII, BPAG2) — трансмембранный гемидесмосомальный гликопротеин, экспрессируемый в базальной мембране кожи, плаценте и плодных оболочках;
- BP230 (BPAG1) — внутриклеточный белок, участвующий в организации цитоскелета и связывании его с гемидесмосомами.
Нормальная экспрессия белков BP180 и BP230 в плацентарной ткани в сочетании с аберрантной экспрессией молекул HLA II класса на трофобласте приводит к нарушению иммунной толерантности.
Развитие заболевания тесно связано с материнскими антигенами главного комплекса гистосовместимости II класса, преимущественно с гаплотипами HLA-DR3 и HLA-DR4, которые выявляются у большинства пациенток с ПБ и считаются ключевым фактором предрасположенности к ПБ,
Заболевание может развиться в любом триместре беременности, начиная с 9-й недели гестации, а также в течение первой недели послеродового периода. Наиболее часто манифестация наблюдается во втором и третьем триместрах. ПБ склонна к рецидивам и может протекать более тяжело при повторных беременностях.
Иногда возникновение пузырчатки беременных связывают с трофобластическими опухолями — пузырным заносом и хориокарциномой, развитие которых обусловлено дублированием отцовского гаплоидного генома[1].
ПБ ассоциирован с аутоиммунной болезнью Грейвса у матери[2].
Включают:
- генетическая предрасположенность: наличие гаплотипов HLA-DR3 и HLA-DR4;
- гормональные колебания: описаны обострения заболевания во время менструаций и при приёме оральных контрацептивов после родов;
- трофобластические опухоли (пузырный занос, хориокарцинома);
Патогенез
Основную роль в патогенезе ПБ играет продукция аутоантител IgG1 против BP180 и BP230. Основным источником иммунного ответа является плацента. В норме трофобласты не экспрессируют молекулы главного комплекса гистосовместимости II класса, однако при ПБ наблюдается их аберрантная экспрессия на клетках трофобласта и амниохорионических стромальных клетках. Это позволяет презентировать белок BP180 материнской иммунной системе как чужеродный антиген. В результате происходит активация В-лимфоцитов и выработка специфических IgG, которые обладают двойной активностью:
- связываются с плацентой и вызывают воспалительные изменения в зоне прикрепления хориона;
- перекрёстно реагируют с теми же антигенами в базальной мембране кожи матери, вызывая развитие кожных проявлений заболевания.
Связывание антител с BP180 и BP230 приводит к активации системы комплемента с последующим отложением компонента C3 в дермо-эпидермальном соединении. Это вызывает хемотаксис нейтрофилов и эозинофилов, их дегрануляцию и высвобождение протеаз. Конечным результатом становится разрушение структур базальной мембраны и формирование субэпидермальных пузырей, характерных для заболевания.
Дополнительное значение имеют гормональные факторы. Считается, что колебания уровня половых гормонов могут усиливать аутоиммунный процесс, что объясняет обострения во время менструаций и в послеродовом периоде.
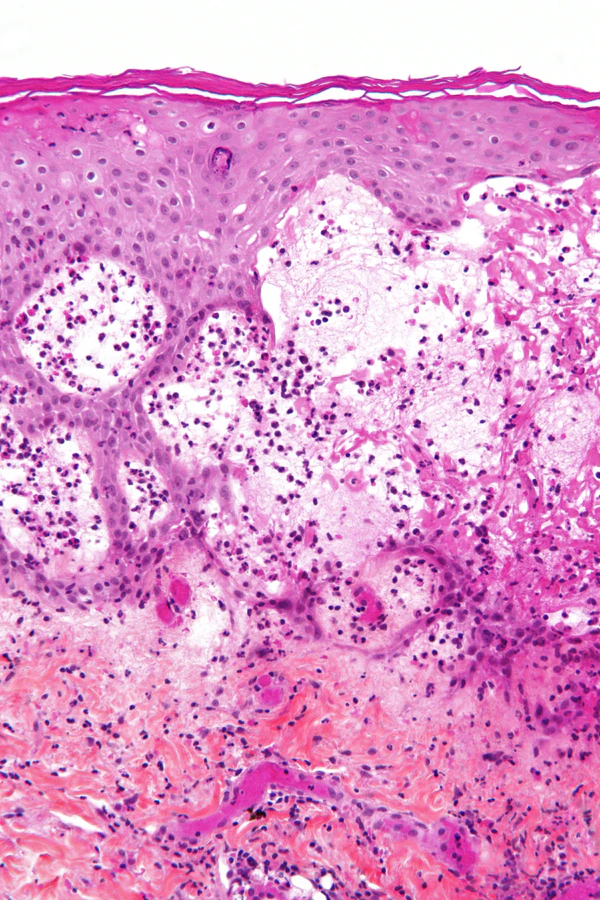
При гистологическом исследовании ПБ изменения зависят от стадии заболевания. На предбуллёзной стадии выявляется выраженный папиллярный и дермальный отёк с периваскулярными инфильтратами, представленными преимущественно лимфоцитами, гистиоцитами и большим количеством эозинофилов, реже встречаются нейтрофилы; возможны признаки спонгиоза и базального некроза кератиноцитов. На буллёзной стадии определяется субэпидермальное расщепление с формированием пузырей, содержимое которых обогащено эозинофилами. В дерме сохраняются периваскулярные лимфогистиоцитарные инфильтраты с выраженным эозинофильным компонентом[4][5].
Эпидемиология
Заболеваемость оценивается примерно как 1 случай на 40 000—60 000 беременностей. Заболевание встречается во всех регионах мира и не имеет связи с этнической принадлежностью. Средний возраст заболевших женщин составляет 26—32 года (диапазон 17—41 год)[1][6]. ПБ может возникать как у первородящих, так и у повторнородящих женщин, но в ряде случаев преобладают повторнородящие[4]. Большинство случаев начинается во втором или третьем триместре беременности. Рецидивы при последующих беременностях встречаются часто — по разным данным у 33—50 % женщин. При этом течение заболевания обычно более тяжёлое и начинается раньше[5].
Диагностика
Основной симптом — интенсивный зуд, который иногда предшествует кожным проявлениям и может оставаться единственным проявлением заболевания[2]. Зудящие эритематозные и уртикарные элементы появляются в области пупка и на дистальных отделах конечностей. Высыпания имеют кольцевидные или полициклические очертания и могут напоминать многоформную эритему или экзематозные поражения. В виде уртикарных папул и бляшек они постепенно распространяются на кожу груди, живота и бёдер. Через 2-3 дня на их поверхности или по периферии формируются сгруппированные везикулы, которые могут сливаться в напряжённые буллы с серозным, реже гнойным содержимым. В редких случаях поражаются лицо и слизистая оболочка ротовой полости. Симптом Никольского отрицательный[1][7].
В большинстве случаев клиническое течение доброкачественное: длительность сыпи составляет от 4—6 недель до нескольких месяцев с момента начала. Иногда возникают сопутствующие общие симптомы, например, усталость, субфебрильная температура, озноб и стресс. Проявления могут возникнуть сразу после родов, но обычно регрессируют в течение 4 недель[2].
У 75 % женщин возможно повторное появление элементов сыпи при последующих беременностях, причём течение заболевания становится более тяжёлым и начинается раньше. У 25 % пациенток наблюдаются обострения вне беременности — во время менструации или при приёме оральных контрацептивов[3].
В 5—10 % случаев у новорождённых от матерей с ПБ выявляется преходящая уртикарная или везикулёзная сыпь, связанная с трансплацентарной передачей материнских IgG-антител к базальной мембране. Такая сыпь самостоятельно исчезает в течение трёх недель[1].
- Клинический анализ крови — может выявляться периферическая эозинофилия, повышение скорости оседания эритроцитов[8].
- Гистологическое исследование поражённых участков кожи[4].
- Иммунофлуоресцентные методы — прямая иммунофлуоресценция является «золотым стандартом» диагностики. Обнаруживается линейное отложение C3 в области кожно-эпидермального соединения, а также IgG (в 25—50 % случаев). Проба может оставаться положительной в течение нескольких месяцев или лет после клинической ремиссии. Непрямая иммунофлуоресценция — выявляет циркулирующие антитела IgG к базальной мембране кожи[2][4].
- Иммуноферментный анализ — позволяет выявить антитела IgG к BP180. Уровень анти-BP180 коррелирует с тяжестью течения и может оставаться повышенным после родов или во время последующих беременностей даже без клинических проявлений[3][8].
- Иммуноблоттинг — применяется для выявления антител к BP180[8].
- Иммуногистохимическое исследование — выявляет линейное отложение C4d вдоль базальной мембраны. Метод применяется дифференциальной диагностики ПБ от других дерматозов беременности[5].
- HLA-типирование — у 45 % пациенток с ПБ выявляются антигены HLA-DR3 или DR4[8].
Не применяется.
Дифференциальная диагностика
Включает:
- атопический дерматит беременных,
- полиморфный дерматоз беременных,
- внутрипечёночный холестаз беременных,
- инфекция, вызванная вирусом герпеса,
- крапивница,
- реакция гиперчувствительности к лекарственным препаратам,
- контактный дерматит и другие экземы,
- розовый отрубевидный лишай,
- разноцветный отрубевидный лишай,
- дрожжевой фолликулит, а также другие типы фолликулита,
- милиария,
- чесотка[2],
- вульгарная пузырчатка,
- буллёзный пемфигоид,
- герпетиформный дерматит Дюринга,
- линейный дерматит,
- буллёзные высыпания при системной красной волчанке,
- токсикодермия,
- многоформная экссудативная эритема,
- ветряная оспа[9],
- рубцовый пемфигоид,
- импетиго[4],
- пустулёзный псориаз[8].
Осложнения
Заболевание может сопровождаться рядом осложнений, затрагивающих как женщину, так и плод. Для матери основными проблемами являются выраженный зуд, который может быть изнурительным и существенно снижать качество жизни, а также риск присоединения вторичной бактериальной инфекции кожи. Последняя способна приводить к формированию рубцов и утяжелять течение заболевания. Дополнительные трудности связаны с необходимостью применения системных глюкокортикоидов: длительная терапия может повышать вероятность преждевременного разрыва плодных оболочек, преэклампсии, венозной тромбоэмболии, пиелонефрита и внутриутробной гибели плода[4][6].
Для плода и новорождённого наибольшую клиническую значимость имеют преждевременные роды и задержка внутриутробного развития, которые встречаются чаще при тяжёлом течении пузырчатки беременных[4]. В ряде случаев аутоантитела матери способны проникать через плаценту и вызывать у новорождённого появление пузырей на коже, что наблюдается примерно в 10 % случаев. Эти изменения носят временный характер и самостоятельно исчезают в течение первых трёх-четырёх месяцев жизни по мере элиминации материнских антител[6].
Лечение
Основными целями лечения ПБ являются облегчение зуда, подавление образования новых волдырей и профилактика осложнений. Тактика лечения зависит от тяжести заболевания[4][8].
При лёгком течении применяются местные глюкокортикоиды умеренной или высокой степени активности в сочетании с пероральными антигистаминными препаратами. Безопасными во время беременности считаются лоратадин, цетиризин, левоцетиризин, а также антигистаминные препараты первого поколения, например, дифенгидрамин и хлорфенирамин[4][8]. Дополнительно рекомендованы немедикаментозные меры: прохладные компрессы, ванны, использование хлопковой одежды и увлажняющих средств для снижения раздражения кожи[8].
При тяжёлом течении требуется системная терапия. Наиболее часто назначают пероральные глюкокортикоиды (преднизолон)[4].
При отсутствии эффекта от стандартного лечения или при сохраняющихся симптомах после родов применяются дополнительные методы: азатиоприн, циклоспорин, дапсон, внутривенный иммуноглобулин, плазмаферез или иммуносорбция. В тяжёлых и рефрактерных случаях возможно использование стероидсберегающих биологических препаратов (дупилумаб, ритуксимаб)[4][8].
Прогноз
Прогноз ПБ в целом благоприятный. Заболевание обычно разрешается самостоятельно в течение нескольких недель или месяцев после родов. Однако нередки рецидивы при последующих беременностях (35—50 % случаев), которые обычно протекают тяжелее и начинаются раньше; обострения возможны во время родов, менструаций или при приёме гормональных контрацептивов[2][4].
Для плода отмечен повышенный риск преждевременных родов и рождения детей с низкой массой тела. У 5—10 % новорождённых возможно временное появление пузырей, которые проходят в течение первых месяцев жизни по мере выведения материнских антител. У женщин, перенёсших заболевание, в дальнейшем повышается вероятность развития аутоиммунных нарушений, в частности болезни Грейвса[4][8].
Диспансерное наблюдение
Наблюдение беременной у врача-дерматовенеролога, акушера-гинеколога. Наблюдение новорождённого неонатологом и в дальнейшем педиатром[4].
Примечания
- ↑ 1 2 3 4 5 6 7 Олисова О. Ю., Снарская Е. С., Владимиров В. В. и др. Буллезный пемфигоид беременных // Российский журнал кожных и венерических болезней. — 2014. — № 5.
- ↑ 1 2 3 4 5 6 7 Joly P. Orphanet: Pemphigoid gestationis (англ.). www.orpha.net (апрель 2020). Дата обращения: 24 сентября 2025. Архивировано 31 мая 2024 года.
- ↑ 1 2 3 Dubovoy A., Aksenenko V., Zubenko N. V., Khomutova L. V., Kazminа I. Pemphigoid gestationis: clinical observation of a rare dermatosis during pregnancy // Medical news of the North Caucasus. — 2024. — Т. 19, вып. 4. — ISSN 2073-8137. — doi:10.14300/mnnc.2024.19077.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 Fong M., Gandhi G. R., Gharbi A., Hafsi W. Pemphigoid Gestationis (англ.) // StatPearls Publishing. — 2024-02-12. Архивировано 6 февраля 2025 года.
- ↑ 1 2 3 Пемфигоид беременных: современное состояние проблемы и перспективы | Дерматология в России. www.dermatology.ru. Дата обращения: 25 сентября 2025.
- ↑ 1 2 3 Ngan V. Stanway A., Mitchell G.: Pemphigoid gestationis (англ.). DermNet (сентябрь 2021). Дата обращения: 25 сентября 2025. Архивировано 3 сентября 2025 года.
- ↑ Карачева Ю.В., Волошин В.В., Гузей Т.Н. и др. Пемфигоид беременных // Клиническая дерматология и венерология : Журнал. — 2016. — Т. 15, № 2. — С. 25‑28.
- ↑ 1 2 3 4 5 6 7 8 9 10 Adigun C. G. Nunley J. R., James W. D.: Pemphigoid Gestationis (англ.). MedScape (14 июля 2025). Дата обращения: 24 сентября 2025.
- ↑ Karacheva Yu. V., Voloshin V. V., Gusey T. N., Ivshina M. L., Naumova A. S., Lipnyagova S. V., Shulgina A. I. Pemphigoid of pregnancy // Klinicheskaya dermatologiya i venerologiya. — 2016. — Т. 15, вып. 2. — С. 25. — ISSN 1997-2849. — doi:10.17116/klinderma201615225-28. Архивировано 1 мая 2025 года.