Дерматозойный бред
Дерматозо́йный бред (от др.-греч. δέρμα «кожа» и ζῷον «живое существо, животное», англ. delusional parasitosis; зоопати́ческий бред, синдро́м Э́кбома, хрони́ческий такти́льный галлюцино́з, психоге́нный паразито́з, такти́льный галлюцинато́рный бред, зоопати́ческие галлюцинато́рные навя́зчивости) — бредовое расстройство, характеризующееся стойкой и непоколебимой, но ошибочной убеждённостью пациента в заражении живыми организмами, такими как насекомые, клещи, вши, черви и другие паразиты, при отсутствии объективных медицинских данных, подтверждающих инвазию[1][2].
История
Первые описания дерматозойного бреда в научной литературе относятся к концу XIX века и связаны с работами Тибержа, который указал на формирование у пациентов убеждённости в наличии паразитарной инвазии при отсутствии объективных признаков заражения. В дальнейшем представления о природе данного расстройства развивались в рамках различных психопатологических концепций. В начале XX века дерматозойный бред рассматривался как форма ограниченной ипохондрии, характеризующаяся «органной изолированностью» и монотематичностью переживаний. Позднее была предложена интерпретация расстройства как преимущественно бредового, при которой ведущую роль играют бредовые нарушения восприятия, сопровождающиеся субъективным ощущением наличия паразитов. В отечественной психиатрической школе подобные состояния описывались как проявления бреда физической одержимости. Альтернативная точка зрения предполагала первичность патологических телесных ощущений, прежде всего парестезий в форме зуда, с последующим формированием галлюцинаторных и бредовых расстройств. В рамках этой концепции дерматозойный бред рассматривался как хронический тактильный галлюциноз, характеризующийся отсутствием критического отношения к испытываемым ощущениям и развитием вторичного бреда[3].
В дальнейшем высказывались представления о принадлежности дерматозойного бреда к эндогенным заболеваниям циркулярного круга, при которых убеждённость в заражении формируется на фоне аффективных нарушений. К. Экбом, Н. Ф. Шахматов и Е. А. Брюн рассматривали данное состояние как одну из форм инволюционных психозов у лиц с определёнными личностными особенностями. Значительное число исследователей интерпретировало дерматозойный бред как проявление органического поражения центральной нервной системы, связывая его с атрофическими процессами головного мозга, сосудистыми и соматическими заболеваниями. В ряде работ синдром включался в структуру шизофренического спектра[3].
Одним из характерных клинических признаков дерматозойного бреда является предъявление пациентами различных объектов, интерпретируемых ими как доказательство заражения. Данный феномен впервые был описан Перреном и позднее получил название симптома «спичечного коробка», поскольку пациенты приносили такие материалы в спичечных коробках[4].
Классификация
Дерматозойный бред подразделяют на две основные формы — первичную и вторичную — в зависимости от наличия или отсутствия причин его развития, включая токсические воздействия, психические расстройства, патологию центральной нервной системы и соматические заболевания[5].
Первичный дерматозойный бред представляет собой изолированное бредовое расстройство, при котором убеждённость в наличии паразитарной инвазии является основным и единственным клиническим проявлением заболевания и не сопровождается нарушением когнитивных функций или другими психическими расстройствами[5].
Вторичный дерматозойный бред развивается на фоне других состояний и является их следствием. Он может быть обусловлен психическими заболеваниями, токсическими и лекарственными воздействиями, патологией центральной нервной системы, а также соматическими патологиями. В этих случаях бредовая симптоматика не является изолированной и сочетается с клиническими проявлениями основного заболевания или состояния[5].
Этиология
Этиология дерматозойного бреда окончательно не установлена. В большинстве случаев заболевание рассматривается как полиэтиологическое расстройство, формирующееся под влиянием нейробиологических, психических и соматических факторов. Первичная форма дерматозойного бреда развивается без связи с другими психическими или соматическими заболеваниями и характеризуется изолированным бредовым убеждением о наличии паразитарной инвазии при сохранности когнитивных функций и структуры мышления. У таких пациентов отсутствуют признаки органического поражения центральной нервной системы и другие психопатологические симптомы, за исключением стойких патологических кожных сенсаций, включая ощущение ползания, укусов или покалывания[5].
Вторичный дерматозойный бред развивается как следствие других патологических состояний. К числу этиологических факторов относятся психические расстройства, включая шизофрению, депрессию, биполярное расстройство, тревожные и обсессивно-компульсивные расстройства, неврологические заболевания, такие как деменция, инсульт, рассеянный склероз, энцефалит, последствия черепно-мозговой травмы и нейрохирургических вмешательств, соматические заболевания, включая сахарный диабет, гипотиреоз и гипертиреоз, дефицит витамина B12 и фолатов, хроническую почечную и печёночную недостаточность, инфекционные заболевания, такие как ВИЧ-инфекция, туберкулёз, лепра и сифилис[5][6].
Значимую роль также играют токсические и лекарственные воздействия. Развитие симптомов дерматозойного бреда описано при употреблении психоактивных веществ, включая кокаин, амфетамины, метамфетамин, а также при алкогольной абстиненции. Кроме того, заболевание может быть индуцировано приёмом ряда лекарственных препаратов, включая амантадин, леводопу, топирамат, габапентин, ропинирол, кетоконазол, ципрофлоксацин, фенелзин, антигистаминные препараты и глюкокортикоиды[1][6].
Патогенез
Патогенез дерматозойного бреда изучен недостаточно. Ведущая роль отводится нарушениям нейромедиаторных систем, прежде всего дофаминергической. Предполагается, что одним из ключевых механизмов является повышение уровня внеклеточного дофамина в структурах базальных ганглиев, преимущественно в стриатуме. Данный эффект может быть связан со снижением функции дофаминового транспортёра, обеспечивающего обратный захват дофамина. Нарушение работы транспортёра приводит к накоплению нейромедиатора в синаптической щели и усилению дофаминергической передачи. В пользу данной гипотезы свидетельствуют наблюдения о развитии симптомов дерматозойного бреда при воздействии веществ, ингибирующих обратный захват дофамина, включая кокаин, амфетамины и метилфенидат, а также эффективность антипсихотических препаратов, снижающих дофаминергическую активность[6][7]. Дополнительным подтверждением роли дофаминергических нарушений является связь дерматозойного бреда с состояниями, сопровождающимися дисфункцией дофаминовой системы, включая шизофрению, депрессию, болезнь Паркинсона, болезнь Хантингтона, черепно-мозговую травму, хронический алкоголизм и ВИЧ-инфекцию[7][8].
Ряд исследователей рассматривает дерматозойный бред и сопутствующие патологические кожные сенсации как проявление органического поражения центральной нервной системы. В качестве возможных патогенетических факторов обсуждаются атрофические и сосудистые заболевания головного мозга, а также соматические заболевания, сопровождающиеся метаболическими и нейротрофическими нарушениями[3].
Эпидемиология
Дерматозойный бред относится к редким расстройствам, однако точная распространённость заболевания остаётся неизвестной. По имеющимся данным, доля пациентов с данным расстройством среди амбулаторных дерматологических пациентов составляет около 2,2 %. В общей популяции распространённость оценивается приблизительно в 0,09 %, при этом заболеваемость варьирует от 1,9 до 27,3 случая на 100 000 населения в год[1][4]. Отмечается значительная вариабельность эпидемиологических данных, что связано с трудностями диагностики и тем, что многие пациенты не обращаются за специализированной психиатрической помощью. Заболевание встречается во всех возрастных группах, однако чаще диагностируется у лиц среднего и пожилого возраста. Средний возраст пациентов на момент обращения составляет примерно 50—60 лет. Отмечается преобладание женщин, при этом соотношение женщин и мужчин составляет в среднем около 2:1 и увеличивается в старших возрастных группах. В более молодом возрасте различия по полу выражены в меньшей степени. Дерматозойный бред чаще регистрируется у лиц европеоидной расы, однако может встречаться во всех этнических группах[6][8].
В клинической практике пациенты с дерматозойным бредом регулярно встречаются на амбулаторном приёме дерматовенерологов и специалистов паразитологического профиля, при этом реальные показатели распространённости могут существенно отличаться от зарегистрированных вследствие низкой обращаемости и диагностических трудностей[4][6].
Диагностика
Клинические проявления дерматозойного бреда определяются сочетанием стойкого бредового убеждения в наличии паразитарной инвазии и патологических кожных ощущений. К числу ведущих симптомов относятся зуд, ощущение ползания, укусов или покалывания в коже, которые интерпретируются пациентом как результат воздействия «патогенов». Указанные сенсации нередко приводят к постоянному расчёсыванию кожи и формированию экскориаций. Бредовые идеи носят фиксированный и непреодолимый характер и в значительной части случаев не поддаются коррекции даже при наличии объективных доказательств отсутствия инфестации. Убеждённость в заражении может распространяться на окружающую среду, предметы быта или других лиц. В ряде случаев формируется индуцированный бред, при котором аналогичные убеждения разделяются близкими людьми. Возможен вариант, при котором пациент считает инфицированными членов семьи, домашних животных или иные объекты[3][8].
Бредовая симптоматика характеризуется выраженной тенденцией к систематизации и детальной разработке. Пациенты дают развёрнутые описания «паразитов», включая их внешний вид, размеры, цвет, особенности строения, пути перемещения по коже и предполагаемый жизненный цикл. Нередко указывается на «неизвестные науке» формы организмов. Описываются обстоятельства предполагаемого заражения, часто с формированием ложных воспоминаний о контактах с источником инфекции. Характерной особенностью является выраженный поведенческий компонент. Пациенты собирают и предъявляют «доказательства» инфестации в виде частиц кожи, корок, волос, пыли или других материалов, что известно как «симптом спичечного коробка». Часто наблюдаются многократные обращения к врачам различных специальностей, а также к специалистам санитарных и дезинфекционных служб. Пациенты могут подвергать обработке жилые помещения, использовать инсектициды и дезинфицирующие средства, а также прибегать к агрессивным методам самолечения[1][3].
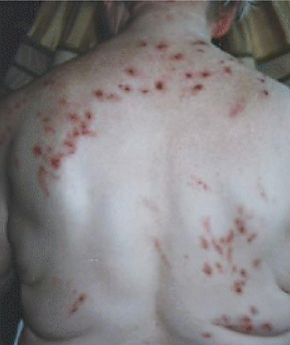
Кожные проявления обусловлены преимущественно самоповреждением. При осмотре выявляются экскориации, эрозии, язвенные дефекты, геморрагические корки, рубцы, участки гиперпигментации и депигментации, локализующиеся преимущественно на доступных для расчёсывания участках тела. Возможен дерматит, связанный с применением раздражающих или химически активных веществ. Течение заболевания, как правило, хроническое, с постепенным формированием и систематизацией бредовых идей в течение месяцев. Общая продолжительность может варьировать от нескольких месяцев до многих лет. В динамике отмечается тенденция к распространению бредовых представлений и субъективных ощущений на новые участки тела, а в отдельных случаях — на естественные полости организма[5][8].
Поведенческие реакции пациентов включают не только попытки «избавления» от паразитов, но и меры по «предотвращению заражения» окружающих, что проявляется социальной изоляцией, ограничением контактов, изменением бытовых привычек и постоянной обработкой одежды и предметов обихода. В ряде случаев формируются аутоагрессивные действия с использованием механических и химических воздействий на кожу. У некоторых пациентов отмечаются выраженные нарушения сна, снижение массы тела, чувство тревоги, беспомощности и эмоционального напряжения при сохранении общей социальной адаптации на начальных этапах заболевания[3][5].
Специфические лабораторные методы, позволяющие подтвердить диагноз дерматозойного бреда, отсутствуют. Лабораторные исследования используются с целью исключения истинной паразитарной инвазии, а также выявления соматических и метаболических состояний, способных имитировать клиническую картину заболевания или выступать причиной вторичных форм[8].
Для исключения паразитарных заболеваний кожи проводится микроскопическое исследование соскобов кожи с применением минерального масла, позволяющее выявить возбудителей чесотки, а также микроскопия волос и кожных покровов с целью исключения педикулёза. При наличии у пациента образцов, рассматриваемых им как «доказательства» инфестации, рекомендуется их лабораторное исследование, в том числе микроскопическое, что имеет значение как для дифференциальной диагностики, так и для формирования доверия пациента к результатам обследования[1][8].
Лабораторное обследование направлено на исключение системных причин зуда и патологических кожных ощущений и включает проведение общего анализа крови с оценкой числа эозинофилов, общего анализа мочи, а также биохимического исследования крови с определением концентрации глюкозы, мочевины, креатинина и электролитов в сыворотке крови. Оценка функции печени проводится путём определения активности печёночных ферментов. Обязательным является исследование функции щитовидной железы с определением концентрации тиреоидных гормонов[1][6].
С целью исключения дефицитных состояний определяется концентрация витамина B12, фолатов и железа (включая ферритин) в сыворотке крови. При наличии клинических показаний проводится лабораторная диагностика инфекционных заболеваний, включая определение антител к вирусу иммунодефицита человека, серологическое исследование на сифилис, а также обследование на туберкулёз и лепру. Важным этапом является проведение токсикологического исследования мочи для выявления употребления психоактивных веществ, включая кокаин, амфетамины и другие стимуляторы[1][8].
Гистологическое исследование биопсийного материала кожи не имеет диагностической ценности для подтверждения дерматозойного бреда и используется преимущественно с целью исключения других дерматологических заболеваний, включая герпетиформный дерматит. Гистологические изменения при дерматозойном бреде отсутствуют либо носят вторичный характер и обусловлены расчёсами, травматизацией кожи и попытками самолечения[8].
Инструментальные методы исследования не применяются для подтверждения дерматозойного бреда как самостоятельного заболевания, однако используются при наличии клинических признаков, указывающих на возможную органическую патологию центральной нервной системы. При подозрении на вторичный характер заболевания, обусловленный неврологическими нарушениями, проводится нейровизуализация с использованием магнитно-резонансной томографии или компьютерной томографии головного мозга. Эти методы позволяют выявить структурные изменения, включая опухолевые образования, очаговые поражения, сосудистые нарушения, воспалительные процессы, демиелинизирующие заболевания, а также последствия черепно-мозговой травмы, которые могут сопровождаться симптомами, сходными с проявлениями дерматозойного бреда[8].
Отдельные исследования указывают на возможность выявления поражений в области стриатума у пациентов со вторичными формами заболевания, тогда как при первичной форме подобные изменения не обнаруживаются. Нейровизуализация проводится по строгим показаниям и не относится к методам рутинного обследования[8].
Дифференциальная диагностика
Дифференциальная диагностика дерматозойного бреда проводится со следующими заболеваниями[1][6][8]:
- чесотка;
- педикулёз;
- пруриго;
- болезнь Моргеллонов;
- ВИЧ-инфекция/СПИД;
- злоупотребление психоактивными веществами и алкоголем;
- побочные эффекты лекарственных препаратов, включая противопаркинсонические средства, стимуляторы, антидепрессанты, антигипертензивные и противоэпилептические препараты;
- герпетиформный дерматит Дюринга;
- ипохондрическое расстройство;
- дефицит витамина B12 и фолиевой кислоты;
- алкогольный абстинентный синдром;
- шизофрения;
- обсессивно-компульсивное расстройство;
- генерализованное тревожное расстройство;
- черепно-мозговая травма;
- инсульт;
- рассеянный склероз;
- атрофические процессы головного мозга;
- кожные инфекции;
- лепра;
- туберкулёз;
- заболевания щитовидной железы;
- сахарный диабет;
- дерматилломания[7];
- психотическая депрессия[7];
- аффективные психозы[7];
- деменция, включая болезнь Альцгеймера[7].
Осложнения
При отсутствии лечения формируются кожные повреждения, включая экскориации и рубцевание, обусловленные постоянным расчёсыванием и попытками самостоятельного устранения предполагаемых паразитов. Возможно развитие ирритантного контактного дерматита, связанного с применением агрессивных веществ и средств. Состояние сопровождается выраженным психоэмоциональным дистрессом, включая тревожные и депрессивные расстройства, а также повышением суицидального риска. Заболевание способно существенно нарушать социальное функционирование пациента и оказывать негативное влияние на его семейную жизнь. Среди офтальмологических осложнений отмечается кератоконъюнктивит, возникающий в результате самоповреждения тканей глаза[1][8].
Отдельную группу составляют осложнения, связанные с проводимой терапией антипсихотическими препаратами. К ним относятся экстрапирамидные нарушения, включая акатизию и позднюю дискинезию, а также кардиотоксические эффекты с изменениями на электрокардиограмме, в том числе удлинение интервала QT и нарушения реполяризации. Возможны метаболические нарушения и увеличение массы тела[6][8].
Лечение
Специфической терапии, направленной на устранение бредового убеждения, не существует. Основным методом лечения является применение психотропных препаратов. В ряде случаев возможно самостоятельное угасание симптомов, однако наиболее эффективным подходом остаётся медикаментозная терапия. При вторичных формах дерматозойного бреда лечение должно быть направлено на основное заболевание либо устранение провоцирующего фактора, включая отмену лекарственных средств или прекращение воздействия веществ, способных вызывать соответствующую симптоматику. Ключевое значение имеет формирование терапевтического альянса между пациентом и врачом. Без установления доверительных отношений достижение приверженности лечению затруднено. Взаимодействие с пациентом должно строиться с уважением его автономии, предоставлением полной информации о предполагаемой терапии и получением информированного согласия. При общении следует избегать как подтверждения бредовых убеждений, так и их резкого отрицания. Предпочтительна нейтральная позиция с опорой на объективные данные осмотра и признанием субъективных ощущений пациента. Недопустимо использовать бредовые представления пациента для обоснования назначения терапии, поскольку это может способствовать их закреплению[8][9].
Ведение пациентов предполагает междисциплинарный подход с участием дерматологов и психиатров. Основу медикаментозной терапии составляют антипсихотические препараты. Предпочтение отдаётся антипсихотикам второго поколения в связи с более благоприятным профилем безопасности. К применяемым препаратам относятся рисперидон, оланзапин, кветиапин и арипипразол, назначаемые в минимально эффективных дозах с целью снижения риска побочных эффектов. Препараты первого поколения, такие как пимозид, ранее широко использовавшиеся, не рассматриваются как средства первой линии из-за риска нежелательных реакций. В отдельных случаях могут применяться серотонинергические антидепрессанты, особенно при наличии сопутствующих обсессивно-компульсивных симптомов. Описаны наблюдения эффективности комбинированной терапии при вторичных формах заболевания, однако выбор лечения определяется клинической ситуацией[6][8].
Продолжительность терапии составляет, как правило, несколько месяцев. Важным аспектом является корректное информирование пациента о характере лечения. Следует избегать представления антипсихотических препаратов как средств, направленных на «уничтожение паразитов», поскольку это может усиливать бредовые убеждения. Разъяснение механизмов действия препаратов и их роли в коррекции симптомов способствует повышению приверженности терапии[6][8].
Прогноз
Дерматозойный бред, как правило, не приводит к полной утрате функциональной активности, однако может существенно снижать качество жизни пациента вследствие стойкости и выраженности симптомов. Значительная часть пациентов отказывается от лечения и выпадает из наблюдения, что неблагоприятно влияет на прогноз. У пациентов, соблюдающих терапию, прогноз благоприятный. На фоне применения антипсихотических препаратов достигается стойкая ремиссия. В ряде случаев после стабилизации состояния возможны постепенное снижение дозы и отмена препаратов с последующим контролем состояния. При рецидиве симптомов повторное назначение терапии обычно сопровождается клиническим улучшением. При вторичных формах дерматозойного бреда прогноз определяется характером и течением основного заболевания, а также эффективностью проводимого лечения[6][8].
Диспансерное наблюдение
Ведение пациентов требует междисциплинарного подхода с участием врачей различных специальностей, включая дерматовенерологов и психиатров. Нередко пациенты первично обращаются к врачам общей практики или дерматологам и могут избегать консультации психиатра, что следует учитывать при планировании тактики наблюдения. Регулярное наблюдение включает контроль симптомов, оценку эффективности терапии и выявление побочных эффектов лекарственных препаратов. Поддержание стабильного контакта с пациентом и последовательное разъяснение характера заболевания способствуют достижению устойчивого терапевтического результата[8][6].
Профилактика
Специфические меры профилактики дерматозойного бреда не разработаны. Существенное значение имеют своевременное выявление симптомов и раннее начало лечения, а также диагностика и коррекция состояний, способных приводить к развитию вторичных форм заболевания. Важную роль играет формирование доверительных отношений между пациентом и врачом, что способствует повышению приверженности терапии и снижению вероятности отказа от лечения[6].