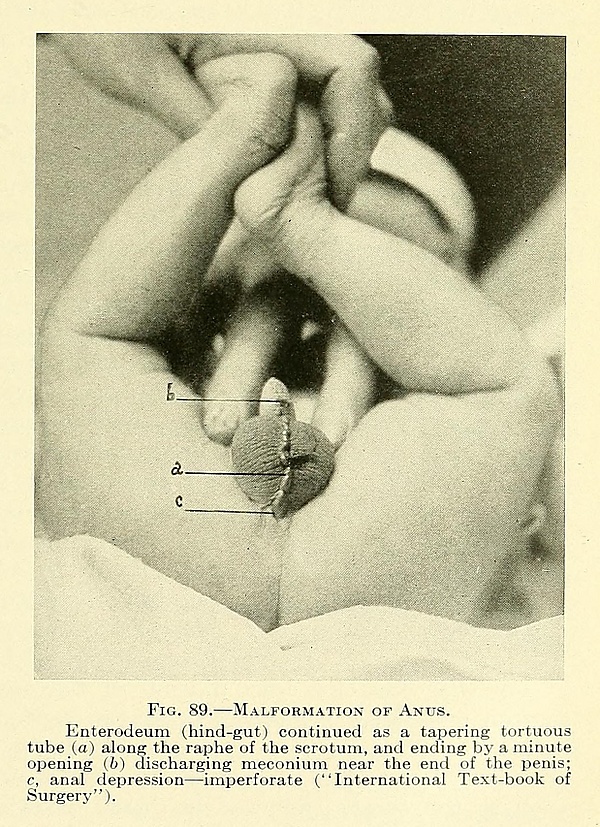
Аноректальные мальформации
Аноректа́льные мальформа́ции — врождённые пороки развития заднего прохода.
Распространённость 1:500-1:5000[1]. Развиваются в результате тератогенного действия на плод в течение первых 8 недель беременности или наследуемых мутаций в генах, регулирующих развитие клоакальной мембраны[2]. К факторам риска относят курение табака, употребление алкоголя, сахарный диабет и ожирение. Лечение хирургическое. Прогноз зависит от вида аномалии[3].
Классификация
- Промежностный свищ;
- ректоуретральный свищ;
- вестибулярный свищ;
- врождённая клоака;
- аноректальная мальформация без свища;
- анальный стеноз;
- ректальный мешок;
- атрезия или стеноз прямой кишки;
- ректовагинальный свищ;
- Н-образный свищ;
- другие[2][3].
- LB17 Структурные аномалии развития заднего прохода (анального отверстия):
- LB17.0 аноректальные пороки развития;
- LB17.1 эктопический задний проход;
- LB17.2 сохранившаяся клоака;
- LB17.3 экстрофия клоаки;
- LB17.4 промежностная борозда;
- LB17.Y другие уточнённые структурные аномалии развития заднего прохода (анального отверстия):
- врождённый свищ прямой кишки;
- врождённый свищ ануса (заднего прохода);
- атрезия прямой кишки
- врождённая атрезия заднего прохода (ануса);
- добавочный анус;
- LB17.Z структурные аномалии развития заднего прохода (анального отверстия), неуточнённые[4].
Этиология
Причины плохо изучены. Считается, что аномалии развиваются в результате действия тератогенов на эмбрион в период органогенеза. Описаны семейные случаи и развитие пороков в составе сиреномелии, синдромов Куррарино, Палистера — Холла, Таунса — Брокса, Дауна, VACTERL, Опица — Каведжиа, кошачьего глаза и каудальной регресcии[2]. Установлено, что мутации в генах WNT3A, PCSK5, TCF4, MKKS, GLI2, HOXD12, BMP4 ведут к аноректальной атрезии, в генах SHH, GLI, BMP7, WNT5A — к нарушению развития уроректальной перегородки и развитию аноректальных пороков. К факторам риска относят курение табака, употребление алкоголя, сахарный диабет и ожирение[3].
Патогенез
Аноректальные мальформации развиваются в результате нарушения бластогенеза в первые 4—8 недель беременности:
- недоразвитие клоакальной мембраны приводит к атрезии заднего прохода;
- если энтодермальный зачаток развивается недостаточно, слепой конец кишки не доходит до эктодермальной заднепроходной перепонки и не рассасывается клоакальная мембрана, то развивается атрезия прямой кишки;
- недоразвитие энтодермального зачатка и эктодермальной кишечной трубки ведёт к нарушению развития дистального отдела кишки — эктодерма не втягивается, развивается атрезия заднего прохода и прямой кишки;
- при неполном прорыве клоакальной мембраны развивается врождённое сужение ануса;
- при нарушении развития краниального конца клоакальной мембраны развиваются урогенитальные аномалии[3]: мелкие дефекты приводят к промежностным свищам, неперфорированному анусу; крупные — к свищам в мочевую систему, гипоплазии уретры, сохранению урогенитального синуса, порокам развития половых органов[2].
Эпидемиология
Диагностика
В первых сутки после рождения диагностика направлена на поиск жизнеугрожающих симптомов и показаний к колостомии[2].
При разведении половых губ обнаруживается одно отверстие, через которое выделяется меконий, В 60 % случаев половые органы имеют промежуточное строение. Например, гениталии девочек иногда напоминают половой член с отверстием на верхушке, через которое отходят кал и моча. У 90 % девочек имеются урологические аномалии, у 50 % — гидрокольпос; у 60 % — полное или частичное удвоение матки и влагалища[2].
Аномалия, при которой прямая кишка открывается в преддверие влагалища. Девственная плева развита нормально, анальное отверстие расположено перед девственной плевой. Аномалию необходимо дифференцировать от ректовагинальной фистулы[2].
Порок характеризуется влажной бороздой между задней спайкой влагалища и краем ануса. Борозда покрыта слизистой оболочкой. Необходимо дифференцировать от контактного дерматита, травмы и сексуального насилия[2].
При этой аномалии прямая кишка открывается в отверстие перед наружным сфинктером ануса[2].
Аномалия, при которой анус расположен в нетипичном месте — близко к наружным половым органам или на промежности. Анатомические структуры анального канала и функция анального сфинктера сохранены[2].
Аномалия, при которой отсутствует анальное отверстие. Выделяют высокий и низкий тип: при высоком слабо развит перианальный мышечный комплекс, сохранён только внутренний анальный сфинктер; при низком — сохранены внутренний и наружный сфинктер[6].
Не требуются.
Детализировать строение аноректальной области и исключить сопутствующие пороки других органов помогают следующие исследования:
- ультразвуковое исследование органов малого таза и брюшной полости;
- рентгенография органов таза, брюшной полости и грудной клетки;
- ирригография, колостография, фистулография[1];
- микционная цистоуретрография;
- цистоуретроскопия или цистоуретровагиноректоскопия[3].
- зондирование пищевода;
- эхокардиография;
- расчёт сакрального индекса[2].
Осложнения
Могут развиться:
- хронический толстокишечный стаз;
- запоры;
- недержание кала;
- недержание мочи;
- сексуальные дисфункции;
- инфекционные воспаления;
- инвалидизация;
- психосоциальная дезадаптация[3].
Лечение
Лечение хирургическое — в периоде новорождённости выполняют превентивную колостомию, затем — аноректопластику с последующим бужированием уретры, неоануса или неовагины в зависимости от аномалии (например, промежностные свищи оперируют в возрасте 1-2 месяцев, вестибулярные фистулы — в возрасте 2-3 месяцев[5]). После операции разрабатывают индивидуальную программу реабилитации для профилактики недержания кала или запоров[2][3].
Прогноз
Прогноз зависит от вида аномалии. При промежностном свище все дети после операции произвольно опорожняют кишечник, при вестибулярном свище — более 90 %, при ректоуретральном бульбарном свище — 87 %, при ректоуретральном простатическом свище — 76 %, при бессвищевой форме — 85 %, при клоаке — 83 %, при везикальном свище — 28 %[3].
Диспансерное наблюдение
Больных наблюдают педиатры, неонатологи, детские хирурги, детские урологи. Длительность и частоту наблюдения подбирают индивидуально[2].
Профилактика
Аноректальные пороки можно диагностировать во время ультразвукового исследования плода (при необходимости диагностику дополняют магнитно-резонансной томографией). В случае обнаружения пороков на ранних сроках родителям предоставляют возможность прервать беременность[2].
Примечания
Литература
- Аверин В. И., Ионов А. Л., Караваева С. А., и др. Аноректальные мальформации у детей (федеральные клинические рекомендации) // Детская хирургия. — 2015. — № 4. — С. 29—35.
- Khvorostov I. N., Okulov E. A., Dotsenko A. V. Anorectal malformation in children // Russian Pediatric Journal. — 2022-03-15. — Т. 25, № 1. — С. 52–60. — ISSN 1560-9561. — doi:10.46563/1560-9561-2022-25-1-52-60.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |