Профессиональные заболевания периферической нервной системы
Профессиона́льные заболева́ния перифери́ческой не́рвной систе́мы — поражения периферических нервов и их корешков в результате воздействия вредных производственных факторов. Болезни этой группы составляют 52,6 % в структуре общей заболеваемости и часто приводят к утрате трудоспособности. Распространённость 32,3—58 случаев на 100 обследованных работающих. К причинам относят вибрации, удары, трение, мышечное напряжение, неудобные позы, интоксикации. Характерные симптомы: боль, онемение, парестезии, слабость и быстрая утомляемость мышц, нарушение моторики. Лечение заключается в обезболивании и улучшении кровообращения поражённой области. В течение 10 лет около половины пациентов восстанавливают трудоспособность[1].
Общие сведения
Классификация
- Вегетативно-сенсорные полиневропатии;
- профессиональная хроническая шейно-плечевая радикулопатия;
- профессиональная хроническая пояснично-крестцовая радикулопатия;
- координаторные неврозы[2];
- токсические полинейропатии[3].
Этиология
Вегетативно-сенсорные полиневропатии характерны для людей, испытывающих вибрации[4], мышечное напряжение, резкое давление, трение, удары в области конечностей (доярки, шлифовщики, фрезеровщики и т. п.). К факторам риска относят неблагоприятные микроклиматические условия, вибрацию, смачивание рук смазочно-охлаждающими жидкостями и растворителями[2], токсическое действие нефтепродуктов, бензола, четырёххлористого углерода, пестицидов, мышьяка, свинца, ртути, других металлов и их соединений[3].
Профессиональная хроническая шейно-плечевая радикулопатия связана с длительным сгибанием, переразгибанием или поворотом туловища и головы, частыми подъёмами, вращением или удержанием рук выше плечевого сустава[2].
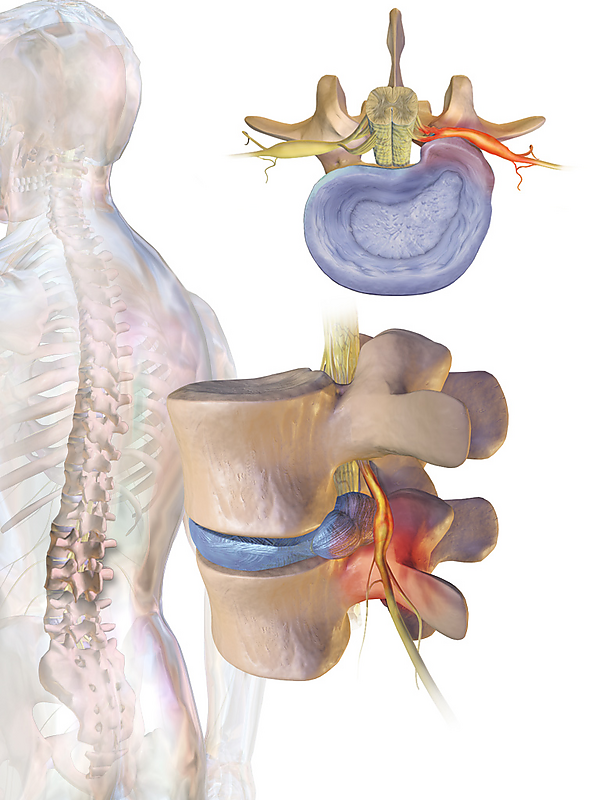
Профессиональная хроническая пояснично-крестцовая радикулопатия может развиваться на фоне систематических длительных (в течение 10 лет или более) статических напряжений мышц, однотипных быстрых движений, вынужденного положения туловища или конечностей, частых глубоких наклонах туловища, длительной неизменной или неудобной рабочей позы (на коленях, на корточках, лёжа, с наклоном вперёд, в подвеске), монотонного или неравномерного ритма работы (например, вальцовочные, кузнечные, клепальные, обрубные, малярные, штукатурные, кровельные, погрузочно-разгрузочные работы, управление большегрузными транспортными средствами, горнодобывающая промышленность, профессиональный спорт, балет). К факторам риска относят микротравматизацию конечностей, туловища, неблагоприятный микроклимат, химикаты, вибрацию, возраст 30—45 лет, женский пол, ожирение, слабо развитую мускулатуру, боль в спине, врождённые аномалии скелета, дисплазии соединительной ткани, беременность, роды.
Координаторные неврозы встречается у людей, профессиям которых свойственны высококоординированные движения руками (программисты, музыканты, машинистки, гольфисты и т. п.). К факторам риска относят слаборазвитые мышцы плечевого пояса, сколиоз грудного отдела позвоночника, психологические особенности, возрастные изменения, инфекции[2].
Патогенез
Патогенез вегетативно-сенсорных полиневропатий обусловлен травматизацией рецепторов кожи ладоней и пальцев. Хроническая травматизация повреждает рецепторы, изменяет структуру кожи, нарушает кровообращение верхних конечностей. Позже присоединяется дистрофия мышц[2][4].
Профессиональная хроническая пояснично-крестцовая радикулопатия обусловлена общей вибрацией, сдавлением поясничных и/или первого крестового спинномозгового корешков, хроническим перерастяжением задних отделов межпозвонкового сегмента и задней продольной связки. Вибрация травмирует межпозвонковые диски и вызывает локальные перегрузки‚ что приводит к дегенерации диска и деформации позвоночно-двигательного сегмента. Сдавление нервных корешков сопровождается ишемией спинномозговых нервов, которая проявляется болью парестезиями и мышечной слабостью[2].
Координаторные неврозы связывают с функциональным нарушением центральной нервной системы, возникающем в результате длительной монотонной работы на фоне эмоционального напряжения. На этом фоне возникают расстройства торможения и возбуждения, циркуляции или интеграции в базальных ганглиях, сенсорном таламусе, соматосенсорной или сенсомоторной коре головного мозга[2].
Эпидемиология
В исследованиях, проведённых до 2019 года в России, профессиональные заболевания периферической нервной системы занимали первое место в структуре общей заболеваемости. Их распространённость варьировала от 32,3 до 58 случаев на 100 обследованных работающих, а доля от всех профессиональных заболеваний составляла 52,6 %. В ходе периодических профилактических осмотров болезни нервной системы выявляли у 60—75 % работников промышленных предприятий[5].
По данным Центра профпатологии Республики Татарстан за 2017 год, профессиональные заболевания периферической нервной системы развивались у проходчиков, животноводов, штукатуров-маляров, обрубщиков. На долю полиневропатии верхних конечностей приходилось 63 % случаев, на долю радикулопатии пояснично-крестцового или шейного отделов — до 35 %, в остальных случаях диагностирована профессиональная люмбоишиалгия. В 55 % случаев болезни зарегистрированы у работников со стажем более 15 лет[1]. Распространённость в Республике Башкортостан за 2015—2017 годы составила 16,6 случая на 10 000 работников, занятых во вредных условиях труда; средний стаж работы до развития болезней — 23,3±3,4 года; 38,8 % больным установлена та или иная степень утраты трудоспособности[5].
В ходе ретроспективного анализа медицинских карт 117 пациентов за 2014—2024 годы показано, что 85 % больных составляют работники горнорудной промышленности, 11,5 % — металлургической промышленности. У 55,1 % больных диагностирована вибрационная болезнь, у 10,3 % — профессиональные дорсопатии, у 25,6 % — полинейропатия конечностей, у 6,4 % — двусторонняя нейросенсорная тугоухость, у 1,3 % — профессиональные интоксикации[6].
В 69,2 % случаев диагноз ставят после 15—20 лет работы на вредном производстве, в 25,6 % случаев — после 25 лет[6]. Вибрационную болезнь чаще регистрируют в возрасте старше 50 лет и при контакте с вибрацией более 20 лет[4]. Профессиональную радикулопатию диагностируют у 53,8 % больных, более 5—10 лет наблюдающихся с мышечно-тоническим или болевым корешковым синдромом. Среди сочетанных форм чаще диагностируют профессиональную нейросенсорную тугоухость I степени, а через 1 год и более — вибрационную болезнь или профессиональную радикулопатию[6].
Диагностика
Больные вегетативно-сенсорными полиневропатиями жалуются на боли, парестезии, онемение, ощущение холода, спазмы мышц в кистях рук и предплечьях. По утрам отмечают отёки на руках и нарушение моторики, поэтому тяжело начинать работу, но через 1—2 часа работы наступает облегчение. При осмотре руки цианотичные и холодные, иногда встречаются красные горячие руки. При вытягивании пальцев кончики их бледнеют. Подушечки пальцев отёчные, блестящие, с туго натянутой кожей. Характерен гипергидроз, иногда гипогидроз ладоней. Встречается скрытый гипергидроз — при осмотре потливость отсутствует, но при покалывании пальцев иголкой выступают капельки пота. Возможно уплощение тенара и/или гипотенара, реже — атрофия межкостных мышц. Сила мышц снижается при выраженных формах. Тяжёлые формы отличаются отёками кистей, сглаженностью кожного рисунка, гиперкератозом, утолщением пальцев, изменением ногтей (ломкость, мутность, исчерченность, утолщение, истончение), сгибательными контрактурами пальцев[2][4].
Пациентов с профессиональной хронической шейно-плечевой радикулопатией беспокоят ноющие, грызущие боли в плече и лопатке с распространением на всю руку, шею или затылок. Боли возникают в покое и во время движений, интенсивность болей постепенно нарастает. Часто больные отмечают слабость или повышенную утомляемость в руке. В ходе обследования выявляют ограниченный объём движений руки, гипотрофию мышц плечевого пояса, нарушения чувствительности по корешковому типу; болезненность в точках Эрба, паравертебральных точках шейного и грудного отделов позвоночника; цианоз, гипергидроз, гипотермию кистей. Отмечают положительные симптомы натяжения: боль усиливается при повороте или наклоне головы в здоровую сторону[2].
Для профессиональной хронической пояснично-крестцовой радикулопатии характерны острые простреливающие боли от поясницы по ходу поражённого корешка нерва — через область тазобедренного, коленного и голеностопного суставов до пальцев стопы. Боль появляется после резкого движения, подъёма тяжести или падения. В ходе осмотра отмечают напряжение паравертебральных мышц, нарушение болевой, температурной и вибрационной чувствительности по ходу нерва, ослабление или отсутствие сухожильных рефлексов, гипотонию и слабость мышц ноги. После перерывов в работе выраженность симптомов снижается[2].
Координаторные неврозы характеризуются болью и расстройствами моторики. Больные фокальной дистонией кисти с трудом пишут и выполняют тонкие движения пальцами. Попытка начать действие приводит к напряжению мышц или скручиванию кисти. Типичные признаки: напряжение сгибателей I—III пальцев и пронаторов кисти, слабость мышц, повышенная утомляемость руки, тремор, неточность движений пальцев, размашистый почерк. Особенность начальной стадии профессиональной дискинезии — нарушение одной функции, необходимой в профессиональной деятельности. Например, больные, испытывающие затруднение при шитье, могут нормально выполнять другие точные движения — писать или играть на музыкальных инструментах. Со временем начинают страдать и другие функции. Могут развиваться синдром карпального или кубитального канала, а у музыкантов, играющих на духовых инструментах, — дискинезия губ.[2].
Мононейропатии проявляются болью, онемением, парестезиями, нарушением подвижности, слабостью мышц, ослаблением сухожильных рефлексов в зоне иннервации поражённого нерва. Боль обычно жгучая, усиливается при пальпации, активных и пассивных движениях[7].
Не применяют.
Выполняют:
- дуплексное ультразвуковое исследование сосудов конечностей;
- электромиографию;
- рентгенографию, компьютерную томографию или магнитно-резонансную томографию[7]; позвоночника и конечностей;
- капилляроскопию;
- термометрию дистальных фаланг пальцев и тыла кистей и стоп;
- холодовую пробу;
- реовазографию периферических сосудов верхних и нижних конечностей;
- динамометрию[2][4].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- опухоли спинного мозга;
- болезни соединительной ткани;
- остеомиелит позвоночника;
- дисцит;
- эпидуральный абсцесс;
- туберкулёз;
- мочекаменная болезнь;
- перелом позвоночника;
- спондилолистез;
- аневризма брюшного отдела аорты.
- локальная форма кинезигенного гиперкинеза;
- артроз;
- радикулоплексопатия;
- плечелопаточный периартроз[2].
Осложнения
Лечение
В комплекс немедикаментозных методов входят физиотерапия (холод при острой боли; в восстановительном периоде — лечебная физическая культура, массаж, сухое тепло и т. д.), ортопедическое лечение (ношение ортезов, бандажей или корсетов), психотерапия[2][4].
В период острой боли назначают нестероидные противовоспалительные препараты, миорелаксанты, глюкокортикоиды[2], антидепрессанты, ингибиторы обратного захвата моноаминов, противоэпилептические препараты или опиоидные анальгетики[7]. Для улучшения кровоснабжения применяют периферические вазодилататоры, антиагреганты, никотиновую кислоту и её производные, производные пурина, витамины группы В, препараты тиоктовой кислоты[4].
Прогноз
По результатам анализа освидетельствований медико-социальной экспертизы, в течение 10 лет у 33 % больных степень утраты трудоспособности не изменилась, у 28 % — снизилась, у 4 % — повысилась. Почти половине пациентов отменена группа инвалидности[1].
Диспансерное наблюдение
Профилактика
Профилактика заключается в модификации факторов риска: механизации труда, оптимизации эргономики рабочих мест, соблюдении техники безопасности на рабочем месте, соблюдении режима труда и отдыха, профилактических осмотрах для выявления начальных проявлений болезней и противопоказаний к выполнению определённого вида работ. Рекомендуется делать перерывы в течение дня, минимизировать нагрузку в выходные дни, избегать ношения тяжестей, беречь руки от холода, следить за осанкой и рабочей позой[2][8].
Примечания
Литература
- Профессиональные болезни : учебник / под ред. С. А. Бабанова, Л. А. Стрижакова, В. В. Фомина. — 4-е изд., перераб. — Москва: ГЭОТАР-Медиа, 2026. — 608 с. — ISBN 978-5-9704-8209-4.
Ссылки
- Ассоциация врачей и специалистов медицины труда. Воздействие вибрации (Вибрационная болезнь) : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (25 декабря 2024). Дата обращения: 9 января 2026.
- Всероссийское общество неврологов, Союз реабилитологов России, Ассоциация нейрохирургов России, Ассоциация специалистов по клинической нейрофизиологии. Мононевропатии. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (22 декабря 2025). Дата обращения: 7 января 2026.
- Приказ Минздрава России от 21.03.2025 N 141н "Об утверждении перечня профессиональных заболеваний" (Зарегистрировано в Минюсте России 18.04.2025 N 81893). КонсультантПлюс. КонсультантПлюс. Дата обращения: 10 января 2026.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |