Абсцесс Броди
Абсце́сс Бро́ди — это подострое или хроническое гнойное воспаление кости, являющееся редкой разновидностью остеомиелита, проявляющееся в виде образования полости в костях. Является атипичной формой остеомиелита. Чаще всего локализуется в верхнем или нижнем эпифизе большеберцовой кости, в метафизах бедренной и плечевой костей, реже в других длинных костях, иногда в костях позвоночника, стопы. Абсцесс чаще всего возникает у лиц молодого возраста после окостенения эпифизарной пластинки роста, но может проявляется у людей зрелого возраста на фоне хронических заболеваний[1][2].
История
В 1832 году Бенджамин Броди впервые описал картину локализованного абсцесса большеберцовой кости ампутированной конечности больного, страдавшего сильными болями в поражённой конечности, не являющегося проявлением системного процесса, возникшего без острого заболевания и не имевшего предшествующих инфекций[3].
Этиология
Переход острого гематогенного остеомиелита в хроническую форму может быть спровоцирован такими факторами, как позднее начало лечения, неадекватно подобранная терапия, а также изначально ослабленный иммунитет ребёнка. Каждый из этих факторов в отдельности способен привести к хронизации, однако сочетание двух или более из них обуславливает развитие хронической стадии заболевания[2].
Возможные возбудители:
- Золотистый стафилококк;
- Синегнойная палочка;
- Клебсиеллы;
- Пиогенный стрептококк[4].
Патогенез
Развитие первично-хронической формы остеомиелита связано с высокими иммунобиологическими свойствами организма, которые приводят к быстрой локализации и отграничению очага воспаления[2].
Эпидемиология
Абсцесс Броди представляет собой редкую форму подострого или хронического остеомиелита, на которую приходится около 2,4 % от всех случаев остеомиелита. Основную группу риска составляют молодые мужчины в возрасте до 25 лет, при этом соотношение полов составляет примерно 2:1. Патология возникает преимущественно в период, когда эпифизарные ростковые пластинки ещё не закрылись[4][5].
Диагностика
Абсцесс Броди характеризуется длительным, часто малосимптомным течением. Основные клинические проявления, как правило, носят локальный характер, в то время как системные признаки инфекции, такие как лихорадка, наблюдаются редко. Основной жалобой практически у всех пациентов является локализованная боль в области поражения, которая обычно имеет ноющий характер и постепенно нарастает от слабой до умеренной в течение нескольких недель или месяцев. Среди других местных симптомов можно выделить отёк и нерезкую болезненность при интенсивной пальпации, иногда видимое утолщение конечности.[2][5]
- В клиническом и биохимическом анализах крови нет специфических изменений[6].
- Культуральное исследование содержимого абсцесса для идентификации возбудителя;[5]
- Гистологическое исследование биоптата костной ткани для дифференциальной диагностики злокачественных новообразований[5].
- Рентгенография поражённой конечности — определяется зона деструкции округлой формы, с выраженным перифокальным склерозом. Также можно отметить полоску просветления — дорожку, соединяющую очаг с зоной роста[2].
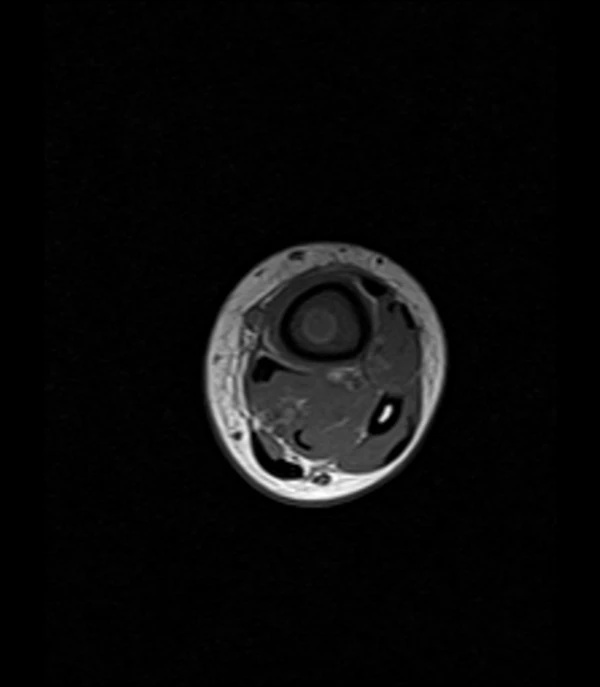
- Более точным методом инструментальной диагностики является МРТ. Абсцесс Броди описывается как «мишень» на МРТ, которая состоит их четырёх слоёв. Центральная часть представляет собой полость абсцесса. Внутреннее кольцо соответствует грануляционному слою, а внешнее — реактивному склерозу. Периферический венчик представляет собой отёка костного мозга. Кроме того, важен «признак полутени», который относится к переходной зоне с относительно высокой интенсивностью сигнала на Т1-взвешенных изображениях между абсцессом и реактивным склерозом[4].
Дифференциальная диагностика
- Остеоидная остеома;
- Гигантоклеточные опухоли;
- Хондробластома;
- Саркома Юинга;
- Аневризмальная костная киста;
- Хронический рецидивирующий мультифокальный остеомиелит[7].
Осложнения
- Амилоидоз внутренних органов;
- Патологические переломы и вывихи;
- Ложные суставы;
- Деформации и нарушение роста костей[2].
Лечение
Основным методом лечения является хирургическое вмешательство, которое заключается в трепанации кости с последующим выскабливанием гнойных грануляций. В большинстве случаев хирургическое лечение дополняется курсом антибиотикотерапии[2][6].
Прогноз
Прогноз благоприятный при своевременных диагностики и лечении[6].
Диспансерное наблюдение
Индивидуально у травматолога-ортопеда, хирурга.
Профилактика
Не разработана.