Остеонекроз челюсти
Остеонекро́з че́люсти (ОНЧ) — это тяжёлое костное заболевание, поражающее верхнюю и нижнюю челюсти. С 1861 года были описаны различные формы ОНЧ и предложен ряд причин его возникновения.
В 2003 году был выявлен остеонекроз челюсти, связанный с терапией бисфосфонатами, которая требуется при некоторых схемах лечения рака[2]. Возможный риск от приёма низких доз бисфосфонатов для профилактики или лечения остеопороза остаётся неопределённым[3].
Были изучены различные варианты лечения, однако, в тяжёлых случаях одонтогенного некроза челюсти по-прежнему требуется хирургическое удаление поражённой кости[4]. Чтобы предотвратить развитие заболевания, особенно при назначении терапии бисфосфонатами, необходимо тщательно изучить историю болезни и оценить уже существующие системные проблемы и возможные очаги инфекции в зубах.
Общие сведения
Признаки и симптомы
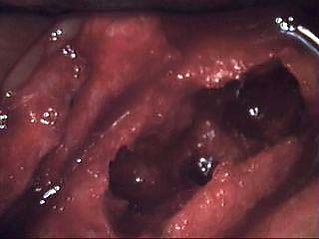
Главный симптом ОНЧ — незаживающие повреждения дёсен и обнажение костей верхней и нижней челюсти[5]. Чаще всего поражения возникают после инвазивных стоматологических процедур, таких как удаление зубов или развивается спонтанно. Симптомы, такие как боль, воспаление окружающих тканей, вторичная инфекция или дренирование могут отсутствовать в течение недель или месяцев, пока не появятся повреждения с обнажением кости[6]. Затем возникают нейропатическая боль, эритема и нагноение, неприятный запах изо рта. Поражения нижней челюсти встречаются чаще, чем верхней.
Постлучевой остеонекроз чаще встречается в нижней челюсти, чем в верхней, поскольку в верхней челюсти гораздо больше кровеносных сосудов[7].
Симптомы ОНЧ очень похожи на симптомы медикаментозно-индуцированного остеонекроза челюсти (МИОЧ). Пациенты испытывают сильную боль, сухость во рту, становиться трудно поддерживать гигиену ротовой полости. Область поражения опухает, костная ткань разрушается и может возникнуть перелом. Пациенты с остеонекрозом подвержены бактериальным и грибковым инфекциям[8].
Причины
Токсичные вещества негативно влияют на клетки костной ткани. Хронические или острые инфекции влияют на кровоток, вызывая активацию и агрегацию тромбоцитов, что приводит к локальному повышению свёртываемости (гиперкоагуляции), которое способствует образованию тромбов (тромбозу), что является причиной инфаркта и ишемии костной ткани. Экзогенные эстрогены, также называемые гормональными разрушителями, связаны с повышенной склонностью к образованию тромбов (тромбофилией) и нарушением заживления костной ткани[9].
Тяжёлые металлы, такие как свинец и кадмий, могут вызывать остеопороз. Они способствуют синтезу ингибитора активатора плазминогена-1 (PAI-1), который является основным ингибитором фибринолиза (механизма, с помощью которого организм расщепляет тромбы) и, как было доказано, вызывает гипофибринолиз[10]. Длительное образование тромбов приводит к застою крови в костном мозге, нарушению кровотока и ишемии костной ткани, что приводит к недостатку кислорода (гипоксии), повреждению костных клеток и, в конечном итоге, к их гибели (апоптозу). Важно отметить, что средняя концентрация кадмия в костях человека в XX веке увеличилась примерно в 10 раз по сравнению с доиндустриальным уровнем[11].
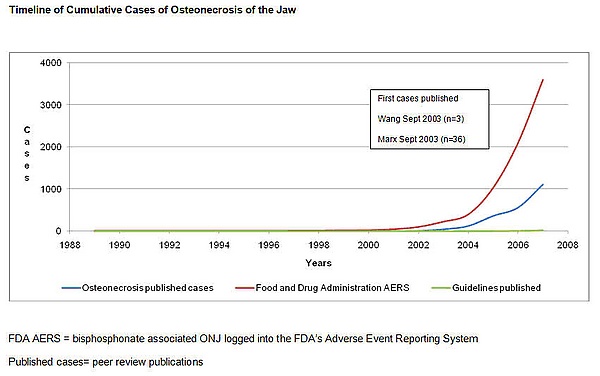
Первые три случая остеонекроза челюсти, связанного с бисфосфонатами, были зарегистрированы в FDA (Food and Drug Administration, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, США) хирургом-стоматологом в 2002 году, при этом токсичность была описана как потенциально поздняя токсичность химиотерапии[12]. В 2003 и 2004 годах три челюстно-лицевых хирурга независимо сообщили в FDA информацию о 104 онкологических пациентах с остеонекрозом челюсти, связанным с бисфосфонатами, которые были замечены в их клиниках в Калифорнии, Флориде и Нью-Йорке[13][14][15].
В онлайн-опросе Международного фонда по борьбе с миеломой приняли участие 1203 респондента, в том числе 904 пациента с миеломной болезнью и 299 пациентов с раком молочной железы. По оценкам, через 36 месяцев остеонекроз челюсти был диагностирован у 10 % из 211 пациентов, принимавших золедронат, и у 4 % из 413 пациентов, принимавших памидронат[16]. Популяционное исследование, проведённое в Германии, выявило более 300 случаев остеонекроза челюсти, 97 % из которых были зарегистрированы у онкологических больных (получавших высокие дозы бисфосфонатов внутривенно), и 3 случая на 780 000 пациентов с остеопорозом, что составляет 0,00038 %. Время до наступления события варьировалось от 23 до 39 месяцев и от 42 до 46 месяцев при приёме высоких доз бисфосфонатов внутривенно и перорально[17].
Из-за длительного накопления бисфосфонатов в костных тканях, риск развития остеонекроза челюсти сохраняется даже после прекращения приёма препарата в течение нескольких лет[18][19].
В здоровой костной ткани существует гомеостаз между резорбцией костной ткани и оссификацией. Больная или повреждённая кость резорбируется с помощью остеокластов, в то время как остеобласты формируют новую кость взамен старой, тем самым поддерживая здоровую плотность костной ткани. Этот процесс обычно называют ремоделированием.
Однако остеопороз, по сути, является результатом недостаточного образования новой костной ткани в сочетании с резорбцией костной ткани при реактивной гиперемии, вызванной различными причинами и факторами, а бисфосфонаты, вообще, не влияют на эти факторы.
В 2011 году было выдвинуто предположение, учитывающее как снижение скорости обновления костной ткани, так и инфекционные элементы предыдущих теорий. В нём говорится о нарушении функций поражённых макрофагов как о доминирующем факторе в развитии несовершенного остеогенеза[20].
В ходе систематического обзора случаев ОНЧ, связанных с приёмом бисфосфонатов, за период до 2006 года был сделан вывод о том, что нижняя челюсть поражается чаще, чем верхняя челюсть (соотношение 2:1), а в 60 % случаев этому предшествует хирургическое вмешательство в полости рта. По мнению Ву, Хеллстайна и Калмара, чрезмерное подавление костного обмена, вероятно, является основным механизмом развития этой формы ОНЧ, хотя могут присутствовать и сопутствующие факторы. Перед началом терапии бисфосфонатами у таких пациентов рекомендуется устранить все очаги потенциальной инфекции в челюстной кости, чтобы снизить необходимость в последующих зубочелюстных операциях. Степень риска развития остеонекроза у пациентов, принимающих пероральные бисфосфонаты, такие как алендронат (Фосамакс), для лечения остеопороза, неизвестна и требует тщательного наблюдения[21]. Пациенты, принимающие дексаметазон и другие глюкокортикоиды, подвержены повышенному риску ОНЧ[22].
Матриксная металлопротеиназа 2 может быть геном-кандидатом для остеонекроза челюсти, вызванного бисфосфонатами, поскольку это единственный известный ген, связанный с аномалиями костей и фибрилляцией предсердий, которые являются побочными эффектами бисфосфонатов[23].
Патофизиология
У людей с несовершенным остеогенезом может наблюдаться некроз кости или костного мозга, который возникает в следствие недостатка питательных веществ. В костях с хронически нарушенным кровотоком может развиться фиброз костного мозга; жировой, отмерший костный мозг (влажная гниль); очень сухой, иногда кожистый костный мозг (сухая гниль), либо полностью пустое костномозговое пространство (остеокавитация), что также характерно для несовершенного остеогенеза. Нарушение кровотока происходит в результате инфаркта кости, когда внутри мелких кровеносных сосудов губчатой костной ткани образуется тромб.
В условиях ишемии были зафиксированы многочисленные патологические изменения в костном мозге и трабекулах губчатой костной ткани полости рта. Микроскопически наблюдаются участки «очевидной жировой дегенерации и/или некроза, часто со скоплением жира из разрушенных адипоцитов (жировых кист) и с фиброзом костного мозга (ретикулярной жировой дегенерацией)». Эти изменения наблюдаются даже в тех случаях, когда «большинство костных трабекул на первый взгляд кажутся жизнеспособными, зрелыми и в остальном нормальными, но при более тщательном исследовании обнаруживается очаговая потеря остеоцитов и различные микротрещины (расщелины вдоль естественных плоскостей спайности). Микроскопические признаки схожи с признаками ишемического или асептического остеонекроза длинных костей, кортикостероидной-индуцированного остеонекроза и остеомиелита при кессонной болезни (у глубоководных дайверов)»[24].
В губчатой части головки бедренной кости нередко встречаются трабекулы с внешне неповреждёнными остеоцитами, которые кажутся «живыми», но больше не синтезируют коллаген. Это согласуется с результатами исследований альвеолярной губчатой кости[25].
Остеонекроз может поражать любую кость, но чаще всего страдают тазобедренные суставы, колени и челюсти. Боль часто бывает сильной, особенно если поражены зубы и/или ветвь тройничного нерва, но многие пациенты не испытывают боли, по крайней мере на ранних стадиях. Когда предполагается, что сильная боль в области лица вызвана остеонекрозом, иногда используется термин NICO, обозначающий кавитационный остеонекроз, вызывающий невралгию, но это спорное и далеко не до конца изученное явление[26].
Остеонекроз челюсти, даже в лёгкой или незначительной форме, создаёт в костном мозге среду, благоприятную для роста бактерий. Поскольку у многих людей есть вялотекущие инфекции зубов и дёсен, это, вероятно, один из основных механизмов, из-за которого могут усугубляться проблемы с кровотоком в костном мозге. Любая местная инфекция, воспаление приводит к повышению давления и образованию тромбов в поражённой области. Ни в одной другой кости этот механизм не является основным фактором риска развития остеонекроза. Из очагов остеонекроза челюсти были выделены самые разные бактерии. Как правило, это те же микроорганизмы, которые обнаруживаются при пародонтите или в девитальных зубах. Однако при специальном окрашивании биопсийных тканей, бактериальные элементы редко обнаруживаются в большом количестве. Таким образом, хотя ОНЧ не является в первую очередь инфекционным заболеванием, во многих случаях наблюдается вторичная бактериальная инфекция на очень низком уровне, а хронический негнойный остеомиелит может быть связан с ОНЧ. Грибковые инфекции в поражённой кости, по-видимому, не представляют проблемы. Некоторые вирусы, например вирус оспы (который больше не встречается в дикой природе), могут вызывать остеонекроз.
Кортикальный слой кости хорошо снабжается кровью за счёт окружающих мягких тканей, поэтому он менее подвержен ишемическому повреждению. Губчатая кость с её сетчатой структурой и пространствами, заполненными костномозговой тканью, более подвержена повреждениям в результате костных инфарктов, что приводит к гипоксии и преждевременному апоптозу клеток[15][16][27][28]. Средняя продолжительность жизни остеоцитов в губчатой кости составляет 15 лет[29] и 25 лет в кортикальной кости[30], в то время как средняя продолжительность жизни остеокластов у человека составляет от 2 до 6 недель, а средняя продолжительность жизни остеобластов — примерно 3 месяца[31]. В здоровой кости эти клетки постоянно заменяются в результате дифференцировки мезенхимальных стволовых клеток (МСК) костного мозга[32]. Однако, как при нетравматическом остеонекрозе, так и при алкогольном остеонекрозе головки бедренной кости было продемонстрировано снижение способности мезенхимальных стволовых клеток дифференцироваться в костные клетки[33][34]. Нарушение функции остеобластов играет роль в развитии остеонекроза головки бедренной кости[35].
Скорость, с которой может произойти преждевременная гибель клеток, зависит от типа клеток, а также от степени и продолжительности аноксии. Кроветворные клетки в костном мозге чувствительны к аноксии и погибают первыми после уменьшения или прекращения кровоснабжения. В условиях аноксии они обычно погибают в течение 12 часов. Экспериментальные данные свидетельствуют о том, что костные клетки, состоящие из остеоцитов, остеокластов и остеобластов, погибают в течение 12-48 часов, а жировые клетки костного мозга — в течение 120 часов[17]. Отмирание костной ткани не влияет ни на её рентгеноконтрастность, ни на минеральную плотность. Некротизированная кость не подвергается резорбции, поэтому она выглядит относительно более плотной.
Попытки восстановить кость, повреждённую в результате ишемии, обычно происходят в два этапа. Во-первых, когда мёртвая кость соприкасается с живым костным мозгом, капилляры и недифференцированные мезенхимальные клетки прорастают в мёртвые участки костного мозга, а макрофаги расщепляют мёртвые клетки и жировые отложения. Во-вторых, мезенхимальные клетки дифференцируются в остеобласты или фибробласты. При благоприятных условиях на поверхности мёртвой губчатой трабекулы образуются слои новой кости. При достаточном утолщении эти слои могут снижать радиоплотность кости; поэтому первым рентгенологическим признаком перенесённого остеонекроза может быть очаговый склероз, возникший в результате восстановления. При неблагоприятных условиях можно наблюдать повторные попытки восстановления в условиях ишемии, которые гистологически характеризуются обширным расслоением или микротрещинами вдоль цементных линий, а также образованием чрезмерного количества цементных линий[36]. Окончательный сбой механизмов восстановления из-за постоянных и повторяющихся ишемических событий проявляется в виде трабекулярных переломов, которые возникают в мёртвой кости под воздействием функциональной нагрузки. Позже появляются трещины и разломы, приводящие к структурному разрушению поражённого участка (остеокавитации).[17]
Диагностика
Остеонекроз челюсти классифицируется в зависимости от степени тяжести, количества и размера очагов поражения. Чем тяжелее остеонекроз, тем выше его степен
I степень — бессимптомный.
II степень — средний.
III степень — умеренный.
IV степень — тяжёлый.
| Степень | Размер (диаметр *) |
|---|---|
| 1A | Единичное поражение, <0,5 см |
| 1B | Множественные поражения, самое крупное — менее 0,5 см |
| 2A | Единичное поражение <1,0 см |
| 2B | Множественные поражения, самое крупное — менее 1 см |
| 3А | Единичное поражение, ≤2,0 см |
| 3B | Множественные поражения, максимальный размер ≤2,0 см |
| 4А | Единичный очаг поражения > 2,0 см |
| 4B | Множественные повреждения, наибольший размер >2,0 см |
| *Размер поражения измеряется по наибольшему диаметру | |
Лечение
Лечение должно подбираться в зависимости от причины и тяжести заболевания. При остеопорозе полости рта особое внимание следует уделять хорошему усвоению питательных веществ и выведению продуктов метаболизма через здоровую желудочно-кишечную систему, эффективному печёночному метаболизму токсичных веществ, таких как экзогенные эстрогены, эндогенный ацетальдегид и тяжёлые металлы, сбалансированному питанию, здоровому образу жизни, оценке факторов, связанных с потенциальными коагулопатиями, а также лечению заболеваний пародонта и других инфекций полости рта и зубов.
Клинические исследования показали, что в случаях прогрессирующего ишемического остеопороза полости рта и/или одонтогенного некроза челюсти, не связанных с приёмом бисфосфонатов, хирургическое удаление повреждённого костного мозга, обычно путём кюретажа и декортикации, устраняет проблему (и боль) у 74 % пациентов с поражением челюсти. Могут потребоваться повторные операции, обычно менее масштабные, чем первая[37]. Почти трети пациентов с поражением челюстных костей потребуется хирургическое вмешательство на одной или нескольких других частях челюсти, поскольку заболевание часто сопровождается несколькими очагами в одной и той же или похожих костях с нормальным костным мозгом между ними. При поражении тазобедренного сустава, по крайней мере у половины пациентов, со временем развивается заболевание в противоположном тазобедренном суставе; такая же картина наблюдается и при поражении челюстей. Было обнаружено, что некоторые пациенты с остеонекрозом реагируют только на антикоагулянтную терапию. Чем раньше поставлен диагноз, тем лучше прогноз. У пациентов с остеонекрозом челюсти, вызванным приёмом бисфосфонатов, реакция на хирургическое лечение обычно слабая.
Консервативная обработка некротической кости, обезболивание, лечение инфекции, использование противомикробных ополаскивателей для полости рта и отмена бисфосфонатов предпочтительнее агрессивных хирургических методов лечения этой формы остеомиелита челюсти[38]. Хотя эффективное лечение поражений костей, связанных с приёмом бисфосфонатов, ещё не разработано, есть клинические сообщения о некотором улучшении состояния после 6 месяцев или более полного прекращения терапии бисфосфонатами[39][40][41].
История
Остеонекроз челюсти — не новое заболевание: примерно в 1850 году в литературе появились сообщения о формах «химического остеомиелита», вызванных загрязнением окружающей среды такими веществами, как свинец и белый фосфор, который использовался в первых (небезопасных) спичках (фосфорная челюсть), а также в популярных лекарствах, содержащих ртуть, мышьяк или висмут[42][43][44][45][46][47][48]. Это заболевание редко встречлось у людей со здоровыми дёснами и поражало, в первую очередь, нижнюю челюсть[43]. Оно сопровождалось локализованной или общей глубокой болью, часто в нескольких участках челюсти. Зубы выглядели здоровыми и нагноения не наблюдалось. Несмотря на это, стоматолог часто начинал удалять один зуб за другим в той области, где ощущалась боль, что приносило временное облегчение, но обычно не давало реального результата[44].
Сегодня появляется всё больше научных данных, указывающих на то, что этот патологический процесс в губчатой кости и костном мозге вызван костными инфарктами, опосредованными рядом местных и системных факторов. Инфаркты костей, а также повреждение более глубоких слоёв губчатой кости — это коварный процесс. Он, безусловно, не виден при клиническом осмотре, а стандартные методы визуализации, такие как рентгенография, неэффективны при выявлении подобных повреждений. «Важным и часто неправильно понимаемым принципом рентгенографии является то, что при обычном рентгенологическом исследовании не выявляется степень разрушения кости. Это было продемонстрировано многочисленными исследователями. Разрушение, ограниченное губчатой частью кости, не может быть выявлено рентгенологически, так как просветления на снимках появляются только при внутренней или внешней эрозии или разрушении кортикального слоя кости»[49]. На самом деле ни один рентгенологический признак не является специфичным для инфаркта/остеонекроза кости. Разнообразные патологии могут имитировать инфаркт кости, в том числе усталостные переломы, инфекции, воспаления, а также метаболические и неопластические процессы. Ограничения применимы ко всем методам визуализации, включая обычную рентгенографию, радионуклидные исследования, компьютерную томографию, и магнитно-резонансную томографию. Сквозное альвеолярное ультразвуковое исследование, основанное на количественном ультразвуковом исследовании (КУЗИ) в сочетании с панорамной рентгенографией зубов (ортопантомографией), помогает оценить изменения плотности челюстной кости[50][51].
В современной стоматологии проблема остеопороза челюсти стала привлекать внимание большинства стоматологов лишь недавно, когда были выявлены тяжёлые случаи, связанные с приёмом бисфосфонатов. В настоящее время основное внимание уделяется случаям, связанным с приёмом бисфосфонатов, и в разговорной речи это заболевание иногда называют «фосфатной челюстью» по аналогии с более ранним профессиональным заболеванием[52][53]. Фармацевтические компании-производители бисфосфонатов, такие как Merck и Novartis, заявили, что остеонекроз челюсти у пациентов, принимающих препараты этого класса, может быть связан с уже имеющимся заболеванием, коагулопатией, анемией, инфекцией, приёмом кортикостероидов, алкоголизмом и другими состояниями, которые связаны с остеонекрозом челюсти и без терапии бисфосфонатами. Вывод заключается в том, что бисфосфонаты не могут быть инициирующей причиной ОНЧ и что задействованы другие ранее существовавшие или сопутствующие системные и/или местные стоматологические факторы[54][55].
Поскольку у многих пациентов, не принимавших бисфосфонаты, был диагностирован остеонекроз челюсти, логично предположить, что бисфосфонаты — не единственный фактор, вызывающий остеонекроз челюсти. При небисфосфатной форме ОНЧ в патологический процесс вовлекается в основном губчатая часть кости и её костный мозг. Первая стадия — это отёк костного мозга, вызванный инфарктом кости, который, в свою очередь, может быть спровоцирован множеством причин, приводящих к миелофиброзу в результате гипоксии и постепенной потери плотности костной ткани, характерной для ишемического остеопороза. Дальнейшее ухудшение состояния может быть вызвано дополнительными инфарктами костной ткани, приводящими к аноксии и локальным участкам остеонекроза в остеопоротической губчатой кости. Вторичные факторы, такие как инфекция в полости рта, введение местных анестетиков с вазоконстрикторами, такими как эпинефрин, и травма могут привести к дополнительным осложнениям в процессе заболевания, а хроническая негнойная инфекция костей (остеомиелит) также может быть связана с острым некрозом челюсти[56][57][58].
Однако у пациентов, принимающих бисфосфонаты, часто поражается и кортикальный слой кости. Самопроизвольное обнажение некротической костной ткани через мягкие ткани полости рта или после незаживающего обнажения кости после обычной стоматологической операции, характерное для этой формы некроза челюсти, может быть результатом поздней диагностики заболевания, которое было замаскировано чрезмерным подавлением остеокластической активности, что привело к дальнейшему усугублению повреждения кости под воздействием уже существующих факторов.