Синдром постуральной ортостатической тахикардии
Синдро́м постура́льной ортостати́ческой тахикарди́и (СПОТ) представляет собой гетерогенное клиническое состояние, характеризующееся чрезмерным увеличением частоты сердечных сокращений при переходе в вертикальное положение без сопутствующей ортостатической гипотензии, в сочетании с хроническими симптомами ортостатической непереносимости. Истинная распространённость синдрома остаётся невыясненной. Согласно отдельным исследованиям, она оценивается в пределах 0,2-1,0 % от общей популяции, с выраженным преобладанием среди женщин в соотношении приблизительно 4:1[1].
Общие сведения
История
Термин «синдром постуральной ортостатической тахикардии» был впервые использован в 1993 году Шондорфом и Лоу из клиники Мейо для описания внезапно развивающейся идиопатической пандисавтономии с преобладанием гиперадренергических циркуляторных симптомов и патологическим ортостатическим учащением сердечного ритма[2].
Однако упоминания о сходных состояниях встречаются в медицинской литературе значительно раньше. В 1871 году Да Коста опубликовал наблюдения за аномальной постуральной тахикардией, развивавшейся после кишечных инфекций, боевых ранений или чрезмерных физических нагрузок у молодых солдат во время Гражданской войны в США, назвав это нарушение «раздражительным сердцем». В 1920 в Швеции было описано наблюдение «артериальной ортостатической анемии», характеризующейся выраженным учащением сердечного ритма при вставании и детренированностью у молодых женщин, описанной Бьюре и Лауреллом. После публикации 1993 года группа из клиники Мейо предложила диагностические критерии СПОТ: увеличение частоты сердечных сокращений более чем на 30 ударов в минуту или превышение абсолютного значения 120 ударов в минуту в течение первых 5 минут после принятия вертикального положения, сопровождающееся симптомами ортостатической непереносимости. Эти критерии впоследствии были одобрены ведущими международными неврологическими и кардиологическими обществами с незначительными модификациями[2].
Классификация
Классификация тяжести СПОТ[3]
- Степень I
- симптомы возникают редко или только при повышенной ортостатической нагрузке;
- сохранение вертикального положения обычно >15 минут;
- повседневная деятельность без ограничений.
- Степень II
- симптомы возникают часто (≥1 раза в неделю), особенно при ортостатической нагрузке;
- сохранение вертикального положения обычно >5 минут;
- незначительные ограничения в повседневной деятельности.
- Степень III
- частые симптомы, обычно исчезающие в горизонтальном положении;
- сохранение вертикального положения обычно >1 минуты;
- заметные ограничения повседневной деятельности.
- Степень IV
- постоянные ортостатические симптомы;
- сохранение вертикального положения обычно <1 минуты;
- полная недееспособность, прикованность к постели или инвалидному креслу;
- синкопе или предобморочные состояния при изменении положения тела;
- симптомы варьируют в зависимости от времени, гидратации и других факторов.
Выделяются 3 подтипа СПОТ[3]:
- гиповолемический тип;
- гиперандренергический тип;
- нейропатический тип.
Этиология
Существует несколько ключевых этиологических причин, объясняющих развитие СПОТ[2]:
- аутоиммунный процесс: подтверждением этой гипотезы служит преобладание женщин среди пациентов, временная связь с предшествующей вирусной инфекцией, вакцинацией или травмой, что типично для аутоиммунных заболеваний. У пациентов часто выявляются маркеры дисфункции иммунной системы: антинуклеарные антитела обнаруживаются у каждого четвёртого пациента, а у 20 % в анамнезе имеются аутоиммунные заболевания (тиреоидит Хашимото, ревматоидный артрит, синдром Шегрена). Обнаруживаются аутоантитела к сердечно-сосудистым G-белковым рецепторам (адренергическим, мускариновым, ангиотензиновым рецепторам), которые могут непосредственно влиять на систему контроля синусового ритма или вызывать периферическую вазодилатацию;
- вегетативная дисрегуляция: другим предположительным механизмом является нарушение автономной сердечно-сосудистой регуляции, включая аномально повышенную симпатическую активность и избыток циркулирующих катехоламинов, а также периферическую симпатическую денервацию, приводящую к центральной гиповолемии. Согласно этой гипотезе, повышенный центральный симпатический отток объясняет неадекватную синусовую тахикардию, а венозный отток и сниженная преднагрузка ведут к компенсаторному учащению сердечного ритма;
- нейроэндокринные нарушения: у части пациентов определяется относительная гиповолемия и нарушение ренин-ангиотензин-альдостероновой регуляции. У этих пациентов фенотип СПОТ может быть вызван нейроэндокринной и почечной дисфункцией, приводящей к хроническому дефициту внутрисосудистой жидкости. При «гиперадренергическом» подтипе, определяются высокие концентрации циркулирующего норадреналина при ортостазе, склонностью к ортостатической гипертензии и такими симптомами как тремор конечностей, тревожность, мигрень и ангинозные боли.
Существенная часть пациентов с СПОТ (20—50 %) имеют сопутствующие диагнозы синдрома хронической усталости и синдрома Элерса — Данлоса, что указывает на общие патогенетические механизмы этих состояний[2].
Роль генетических факторов в патогенезе СПОТ подтверждается семейной агрегацией случаев заболевания, хотя моногенетическая причина не установлена. Обнаружена редкая мутация гена транспортёра норадреналина, приводящая к снижению обратного захвата нейромедиатора и чрезмерной симпатической активации. Также выявлена повышенная представленность вариантов генов главного комплекса гистосовместимости, ассоциированных с аутоиммунными заболеваниями, и полиморфизмов гена эндотелиальной синтазы оксида азота. Хотя полногеномные исследования ассоциаций при СПОТ не проводились, накопленные данные свидетельствуют о полигенной природе предрасположенности к заболеванию с участием множества генов, регулирующих функцию вегетативной нервной системы, иммунный ответ и сердечно-сосудистую систему[4].
Патогенез
Патогенез СПОТ многогранен. Заболевание характеризуется комплексными нарушениями гемодинамической регуляции. Ключевым механизмом является развитие центральной гиповолемии при переходе в вертикальное положение, что сопровождается снижением венозного возврата к сердцу и уменьшением сердечного выброса. Данное состояние гемодинамически сходно с умеренной кровопотерей, однако артериальное давление сохраняется или даже повышается (ортостатическая гипертензия) благодаря компенсаторному усилению адренергически опосредованной вазоконстрикции[4].
У части пациентов наблюдается абсолютная гиповолемия, аналогичная таковой у пациентов с длительным постельным режимом или астронавтов с гравитационной детренированностью. У других развивается перераспределительная центральная гиповолемия вследствие снижения венозного тонуса нижних конечностей или спланхнического пула крови. Эти случаи часто соотносят с нейропатическим подтипом СПОТ, при котором нарушается локальная симпатическая норадренергически опосредованная вазоконстрикция из-за автономной денервации или биохимического окружения, снижающего вазоконстрикцию на местном уровне. Это приводит к разгрузке барорецепторов, снижению барорефлекторной кардиовагальной функции, усилению рефлекторной симпатической норадренергической активации в других участках и усилению рефлекторной тахикардии[4].
Патогенез нарушений объёма плазмы и ренин-ангиотензиновой системы при СПОТ характеризуется следующими ключевыми механизмами[4]:
- дисфункция ренин-ангиотензин-альдостероновой системы (РААС) проявляется парадоксальной реакцией: несмотря на высокие концентрации циркулирующего ангиотензина II, у пациентов нарушена способность РААС увеличивать объём крови. У части пациентов отмечается снижение активности ренина плазмы, уменьшение концентрации альдостерона при нормальном артериальном давлении, что указывает на первичное нарушение РААС или почечного гомеостаза натрия и воды;
- дисбаланс компонентов РААС включает снижение уровня и активности ангиотензин-превращающего фермента 2 (АПФ2) и ангиотензина-(1-7) — компонентов системы, которые противодействуют неблагоприятным сердечно-сосудистым эффектам ангиотензина II.
Эпидемиология
Истинная распространённость СПОТ остаётся не до конца изученной. Согласно данным отдельных исследований, заболевание встречается у 0,2—1,0 % населения с выраженным преобладанием среди женщин в соотношении 4:1. Возраст пациентов обычно варьирует от 12 до 50 лет. Исследование, проведённое в округе Олмстед (Миннесота, США) в 2016 году, показало заболеваемость СПОТ на уровне 10,1 случая на 100 тысяч населения. При этом отмечалось четырёхкратное увеличение заболеваемости за предшествующие 17 лет, что свидетельствует о растущей распространённости данного состояния[1].
Диагностика
СПОТ характеризуется комплексом мультисистемных симптомов, возникающих или усиливающихся при переходе в вертикальное положение и уменьшающихся в положении лёжа[1]:
- сердечно-сосудистая система: основные проявления включают ортостатическую непереносимость, чрезмерное увеличение частоты сердечных сокращений при вставании, чувство учащённого сердцебиение, головокружение, предобморочные состояния и выраженную непереносимость физической нагрузки. Дополнительно наблюдаются одышка, боль или дискомфорт в грудной клетке, акроцианоз, синдром Рейно, венозный застой и отёчность конечностей;
- нервная система: характерны головные боли по типу мигрени, когнитивные нарушения, проблемы с концентрацией внимания, тревожность, дрожь в теле, повышенная чувствительность к свету и звуку, нечёткое или туннельное зрение, невропатические боли, нарушения сна и непроизвольные движения. У 30—50 % пациентов возникают эпизоды нарушения сознания, требующие дифференциальной диагностики с эпилепсией.
- желудочно-кишечные проявления включают тошноту, нарушения моторики, гастропарез, запоры, диарею, боли в животе и снижение массы тела;
- другие системные проявления:
- дыхательная система: гипервентиляционный синдром, бронхиальная астма, одышка;
- мочеполовая система: дисфункция мочевого пузыря, никтурия, полиурия;
- кожные проявления: петехии, сыпь, эритема, телеангиоэктазии, нарушения вазомоторной регуляции, потливость, бледность, приливы;
- костно-мышечная система: мышечная усталость, слабость и боли;
- общие симптомы: отмечаются хроническая усталость, общее ухудшение самочувствия, непереносимость температурных колебаний (жары или холода), колебания температуры тела и генерализованная слабость.
Симптоматика может значительно усугубляться под влиянием различных факторов: обезвоживания, теплового воздействия, длительного пребывания в горизонтальном положении, употребления алкоголя, менструального цикла и физических нагрузок. Практически у всех пациентов наблюдаются частые предсинкопальные эпизоды, которые значительно ограничивают функциональную активность и требуют тщательной дифференциальной диагностики[1].
- Холтеровское мониторирование: характерно учащение пульса днём и утром после пробуждения. Нормальный пульс ночью. Снижение вариабельности сердечного ритма[1];
- суточное мониторирование артериального давления: характерно выявление гипертонической или гипотензивной тенденции, определение фенотипа низкого артериального давления[1];
- электрокардиография с нагрузкой: характерно снижения физической работоспособности и аномальных гемодинамических реакций при нагрузке[1];
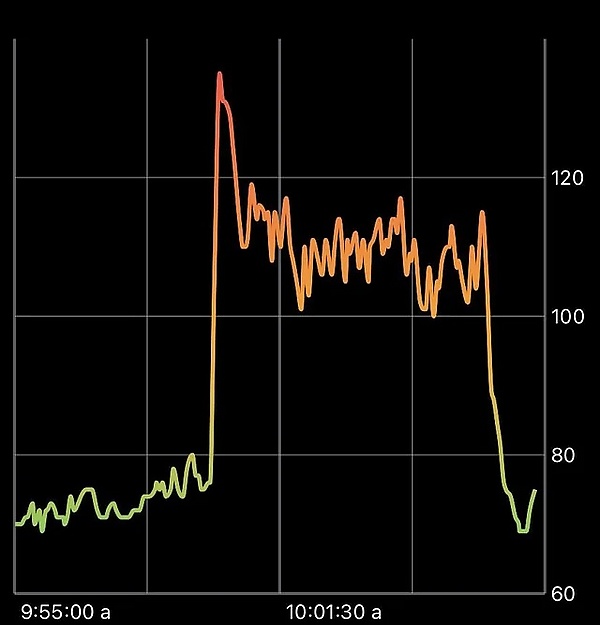
- тест наклона головы вверх с неинвазивным мониторингом частоты сердечных сокращений: характерна ортостатическая синусовая тахикардия и воспроизведение симптомов ортостатической непереносимости. Отсутствие ортостатической гипотензии[1].
Клинический анализ крови: возможно выявление анемии[1].
Дифференциальная диагностика
Широкий спектр часто неспецифических симптомов при СПОТ может имитировать многочисленные другие заболевания, учитывая системный характер синдрома. Список заболеваний для дифференциальной диагностики СПОТ включает: структурные пороки сердца, сердечные аритмии, тромбоэмболию лёгочной артерии, инфаркт миокарда, синдром хронической усталости, фибромиалгию, анемию, надпочечниковую недостаточность, системную красную волчанку, синдром Шегрена, ревматоидный артрит, васкулиты, сахарный диабет, несахарный диабет, инфекционные заболевания, заболевания щитовидной железы, почечную недостаточность, периферические нейропатии, центральную дисавтономию, феохромоцитому, злокачественные новообразования, эпилепсию, тревожные расстройства, депрессию и неблагоприятные лекарственные реакции[5].
Осложнения
Данные о специфических осложнениях СПОТ ограничены, однако влияние заболевания на качество жизни и повседневное функционирование может быть весьма значительным. Ухудшение физического и сердечно-сосудистого состояния может предрасполагать некоторых пациентов к повышенному риску инфекций, тромбоэмболических осложнений, а также способствовать развитию дезадаптивных психологических и когнитивных нарушений[5].
Лечение
Немедикаментозное лечение СПОТ и включает комплекс профилактических мероприятий. Пациентам рекомендуется избегать длительного пребывания в положении стоя и соблюдать медленный темп ходьбы. После употребления большого объёма пищи или алкоголя необходимо находиться в горизонтальном положении не менее 15 минут. Важным компонентом терапии является поддержание адекватной гидратации — употребление 2—3 литров жидкости в сутки. Рекомендуется использование компрессионного трикотажа (чулки, колготки, пояса) для улучшения венозного возврата. Важную роль играет дозированное увеличение физической активности, особенно аэробных упражнений, способствующие улучшению ортостатической толерантности[3].
Медикаментозная терапия СПОТ включает несколько ключевых направлений, учитывающих патогенетические механизмы заболевания. Для увеличения объёма циркулирующей крови применяют флудрокортизон, способствующий задержке натрия, и десмопрессин, используемый периодически для ситуаций повышенной нагрузки. Контроль сердечного ритма осуществляется с помощью бета-адреноблокаторов (пропранолол, метопролол), эффективных при гиперадренергическом типе, и ивабрадина, селективно ингибирующего If-каналы синусового узла без воздействия на симпатическую систему[3].
Вазоконстрикторная терапия включает мидодрин, особенно эффективный при гиповолемическом типе СПОТ. Симпатолитические средства, такие как клонидин и метилдопа, уменьшают активность симпатической нервной системы, но могут вызывать седативный эффект. При выявлении активации тучных клеток применяют антагонисты гистаминовых рецепторов, стабилизаторы мембран тучных клеток (кромогликат натрия, кетотифен) и блокаторы лейкотриеновых рецепторов. В тяжёлых случаях могут использоваться иммунодепрессанты и моноклональные антитела (омализумаб)[3].
Для неотложной помощи при острой декомпенсации применяют внутривенное введение 1 литра физиологического раствора в течение часа, что обеспечивает эффект до двух суток. Инвазивные вмешательства не рекомендуются из-за риска усугубления симптоматики. Все препараты назначаются в низких начальных дозах из-за повышенной чувствительности пациентов с СПОТ, с последующим титрованием дозы под контролем переносимости и эффективности[3].
Прогноз
Несмотря на отсутствие долгосрочных исследований исходов и эффективности терапии СПОТ, имеющиеся данные свидетельствуют об отсутствии влияния данного состояния на прогноз выживаемости. Своевременное выявление симптомов, применение немедикаментозных мер и индивидуально подобранной фармакотерапии позволяет достичь стабилизации состояния или полного исчезновения симптоматики[3].
Диспансерное наблюдение
Не разработано.
Профилактика
Не разработана.
Примечания
Литература
- Трисветова Е. Л. Синдром постуральной ортостатической тахикардии как проявление постковидного синдрома // Рациональная Фармакотерапия в Кардиологии. — 2022. — Т. 18, № 2. — С. 200—208. — doi:10.20996/1819-6446-2022-04-11.
- Гвоздева Ю. Р., Кантимирова Е. А., Дмитренко Д. В. Проблемы диагностики синдрома постуральной ортостатической тахикардии. Клинические примеры // Доктор.Ру. — 2023. — Т. 22, № 2. — С. 26–31. — doi:10.31550/1727-2378-2023-22-2-26-31.
- Дупляков Д. В., Горбачёва О. В., Головина Г. А. Синдром постуральной ортостатической тахикардии // Вестник аритмологии. — 2011. — Т. 66, № 66. — С. 50—55.