Врождённая кистозно-аденоматозная мальформация легких
Врождённая кисто́зно-аденомато́зная мальформа́ция лёгких (ВКАМЛ) — врождённый порок развития лёгких, при котором в лёгочной ткани формируются множественные кисты разных размеров. Эти кисты выстланы респираторным эпителием и сопровождаются пролиферацией терминальных бронхиальных структур. Заболевание возникает в результате нарушения эмбрионального развития лёгких. При своевременном лечении прогноз благоприятный, и пациенты, как правило, полностью выздоравливают[1][2].
Общие сведения
История
Первые упоминания о ВКАЛМ относятся к 1787 году, когда заболевание было описано как отсутствие лёгкого. Однако наиболее полное описание впервые представили Чин и Тан в 1949 году на основании наблюдений за мертворождёнными и недоношенными детьми с признаками анасарки. Дальнейшее изучение ВКАМЛ привело к систематизации заболевания. В 1977 году патолог Стокер предложил классификацию, разделяющую ВКАЛМ на три типа, которая долгое время оставалась общепринятой. Однако в 2002 году была принята новая классификация, расширившая число подтипов ВКАМЛ до пяти, что позволило более точно отразить морфологические и клинические особенности заболевания[2][3].
Классификация
ВКАМЛ классифицируется на 5 типов[4]:
| Тип | Распространённость | Макроскопическая картина | Микроскопическая картина | Иные характеристики |
|---|---|---|---|---|
| 0 | 1—3 % | Лёгкие уменьшены в размерах, плотные, без кист | Дыхательные пути бронхиального типа с хрящами, гладкой мускулатурой и железами, разделённые избыточной мезенхимальной тканью | Выявляется у новорождённых, часто сочетается с другими пороками развития. Прогноз неблагоприятный |
| 1 | 60—70 % | Крупные кисты (до 10 см) | Кисты выстланы псевдомногослойным мерцательным эпителием с участками слизистых клеток | Может проявляться в более позднем возрасте, поддаётся хирургическому лечению. Прогноз благоприятный, но в редких случаях возможна малигнизация |
| 2 | 10—15 %. | Губчатая ткань с мелкими кистами (до 2 см) и солидными участками | Кисты напоминают расширенные бронхиолы, чередующиеся с нормальными альвеолами; в 5 % случаев обнаруживается поперечно-полосатая мускулатура | Выявляется у новорождённых, часто сочетается с другими пороками. Прогноз неблагоприятный |
| 3 | 5 % | Солидная структура без чётких кист | Множество бронхиолярных структур, разделённых мелкими воздушными пространствами, выстланными кубическим эпителием (напоминает ткань лёгкого на поздних стадиях внутриутробного развития) | Выявляется у новорождённых. Прогноз неблагоприятный |
| 4 | 15 % | Крупные кисты (до 10 см) | Кисты выстланы уплощённым эпителием, лежащим на рыхлой мезенхимальной ткани | Выявляется у новорождённых и младенцев. Прогноз благоприятный |
Этиология
ВКАМЛ возникает в результате нарушения развития лёгких на различных этапах эмбриогенеза. В этом процессе участвует множество генов: ген тиреоидного транскрипционного фактора, ген SOX2, относящийся к семейству генов, определяющих пол, ген Hoxb-5, ген YY1, ген ацил-КоА-синтетазы 5, ген фактора роста тромбоцитов β, ген Sonic hedgehog, ген костного морфогенетического белка 4, ген Sprouty 2, трансформирующий фактор роста бета, а также факторы роста фибробластов 10, 9 и 7. Все эти гены играют роль в регуляции клеточной пролиферации или апоптоза, что приводит к формированию различных типов мальформаций[5].
Патогенез
Патогенез ВКАЛМ связан с нарушением нормального формирования бронхов и лёгочной ткани во внутриутробном периоде. При этом прекращается физиологическое развитие структур лёгких, но сохраняется избыточный рост мезенхимальной ткани. Современные представления о механизмах развития ВКАЛМ включают несколько теорий, однако все они сходятся в том, что ключевым фактором является сбой на определённых этапах формирования бронхиального дерева. В частности, при ВКАЛМ I, II и III типов патологический процесс возникает на псевдожелезистой стадии эмбриогенеза, тогда как ВМДП IV типа развивается позже — на стадии формирования лёгочных мешочков. Конкретный морфологический вариант мальформации определяется временем нарушения дифференцировки структур лёгких в процессе их внутриутробного развития[2].
Эпидемиология
Хотя в целом данная патология встречается относительно редко, на долю ВКАЛМ приходится около 95 % всех случаев врождённых кистозных заболеваний лёгких. По данным исследований, распространённость ВКАЛМ составляет от 1 случая на 10 000 до 1 на 35 000 новорождённых. Некоторые исследования отмечают преобладание мужского пола среди пациентов с ранним проявлением заболевания в младенческом возрасте[5].
Диагностика
Выраженность симптомов при данном заболевании зависит от нескольких факторов: размеров патологического очага, его расположения, величины кистозных образований и сроков возникновения порока. В подавляющем большинстве наблюдений (80—95 %) процесс носит односторонний характер с поражением одной доли лёгкого. Двусторонние поражения встречаются крайне редко[2].
Пренатальные проявления и неонатальный период: у 20—70 % плодов отмечается многоводие, у 43 % развивается неиммунная водянка, а у 52—87 % наблюдается смещение органов средостения[2].
Постнатальные проявления: после рождения у двух третей пациентов отмечаются признаки дыхательной недостаточности различной степени выраженности. У остальных детей заболевание может проявляться рецидивирующими пневмониями, которые чаще всего развиваются в первые два года жизни. Для новорождённых с первым типом мальформации характерно раннее появление респираторного дистресс-синдрома в первые сутки жизни, в части случаев осложняющегося пневмотораксом[2].
При небольших кистозных образованиях заболевание чаще проявляется на первом-втором году жизни. Основным симптомом становятся повторяющиеся инфекции нижних дыхательных путей, которые могут возникать несколько раз в год и всегда локализуются в одном и том же участке лёгкого. Эти эпизоды сопровождаются влажным кашлем с выделением слизистой или гнойной мокроты, влажными хрипами на фоне ослабленного дыхания[2].
Среди других возможных проявлений заболевания отмечаются[2]:
- острые боли в грудной клетке;
- эпизоды кровохарканья;
- отставание в физическом развитии;
- деформация грудной клетки;
- развитие сколиоза.
При физикальном обследовании врач может обнаружить[2]:
- смещение средостения в здоровую сторону;
- притупление перкуторного звука над кистозными участками;
- ослабленное дыхание.
Для некоторых типов мальформации, особенно второго типа, характерно сочетание с другими врождёнными пороками развития. Наиболее часто встречаются[2]:
- лёгочная секвестрация;
- аномалии развития почек;
- диафрагмальная грыжа;
- врождённые пороки сердца и крупных сосудов.
Рентгенография органов грудной клетки позволяет выявить основные патологические изменения: чётко очерченные кистозные образования различного размера, замещающие нормальную лёгочную ткань; возможное преобладание одной крупной кисты; наличие горизонтальных уровней жидкости (особенно в первые сутки после рождения); смещение органов средостения в здоровую сторону; признаки компрессионного ателектаза соседних отделов лёгкого; уменьшение объёма поражённого лёгкого[2].
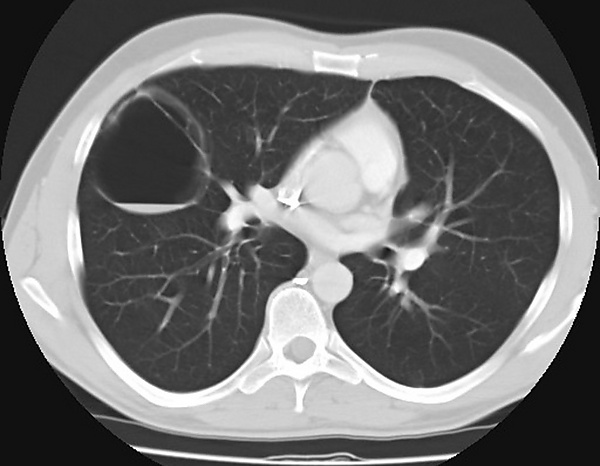
Мультиспиральная компьютерная томография лёгких: характерны множественные кистозные полости с чёткими контурами, замещающие нормальную лёгочную паренхиму; возможное наличие доминирующей кисты с жидкостным содержимым, смещение средостения, компрессионные ателектазы соседних участков; признаки гипоплазии лёгочной ткани. В раннем неонатальном периоде кисты часто заполнены фетальной жидкостью с возможным наличием горизонтальных уровней[2].
Эхокардиография позволяет оценить функциональное состояние сердечно-сосудистой системы: позволяет выявить признаки лёгочной гипертензии; определить нарушения гемодинамики; определить показания для проведения инотропной поддержки. Особенно важное значение имеет при обследовании новорождённых с дыхательной недостаточностью[2].
Ультразвуковое исследование с цветным допплеровским картированием позволяет выявить основные патологические изменения: эхонегативные мультикистозные образования в лёгочной ткани; смещение органов средостения; признаки неиммунной водянки плода; многоводие; позволяет оценить объём поражения и степень гипоплазии лёгочной ткани. Метод обеспечивает возможность расчёта прогностического индекса CVR (отношение объёма ВКАМЛ к окружности головы)[2].
Магнитно-резонансная томография предоставляет дополнительную диагностическую информацию: обеспечивает более точную оценку анатомических особенностей поражения; позволяет выполнить трёхмерную реконструкцию патологического очага; уточняет топографические взаимоотношения кистозных образований с окружающими структурами[2].
Дифференциальная диагностика
Дифференциальная диагностика ВКАМЛ проводится со следующими состояниями[2][5]:
- бронхолёгочная секвестрация;
- врождённая диафрагмальная грыжа;
- бронхогенная киста;
- врождённая лобарная эмфизема;
- лимфангиома;
- бронхиальная атрезия;
- мезотелиальная киста;
- кистозная плевропульмональная бластома;
- персистирующая интерстициальная эмфизема лёгких;
- пневматоцеле;
- кистозные бронхоэктазы;
- посттравматические кисты лёгких;
- деструктивная пневмония;
- абсцесс лёгкого;
- нейробластома средостения.
Осложнения
К возможным осложнениям течения ВКАМЛ относятся[5]:
- инфекционные осложнения;
- плевропульмональная бластома;
- рак лёгкого;
- лёгочная гипоплазия;
- лёгочная гипертензия;
- пневмоторакс.
К возможным осложнения, связанным с хирургическим лечения ВКАМЛ, относятся[2]:
- пневмоторакс;
- ателектаз;
- гидроторакс;
- инфицирование ран;
- сепсис с тяжёлым респираторным дистресс-синдромом;
- бронхиальный свищ.
Лечение
При антенатальной диагностике ВКАМЛ возможны различные варианты ведения беременности в случаях высокого риска развития водянки плода. Для предотвращения гибели плода могут применяться внутриутробные хирургические вмешательства, кортикостероидная терапия или дренирование кистозных образований[5].
В постнатальном периоде резекция лёгкого показана новорождённым с дыхательной недостаточностью, а также при наличии: объёма поражения превышающего 20 % объёма гемиторакса, двусторонние или многоочаговые кисты, пневмоторакс на фоне мальформации или отягощённый семейный анамнез по плевропульмональной бластоме. У детей старшего возраста с минимальными симптомами также рекомендуется удаление образования для профилактики рецидивирующих инфекций и потенциальной малигнизации, особенно при четвёртом типе поражения[5].
Для бессимптомных пациентов вопрос о необходимости планового хирургического вмешательства остаётся дискуссионным — допустимы как активная хирургическая тактика, так и консервативное наблюдение, при этом окончательное решение принимается после обсуждения всех преимуществ и рисков каждого из подходов[5].
Прогноз
Прогноз при ВКАМЛ при антенатальной диагностике в целом благоприятный, известны случаи самостоятельного регресса поражения во внутриутробном периоде. Однако при развитии водянки плода показатели выживаемости значительно снижаются. Хирургическая резекция в неонатальном периоде демонстрирует хорошие результаты и часто приводит к полному излечению, хотя в отдельных случаях консервативное ведение может быть столь же эффективным[5].
Согласно классификации Стокера, наилучший прогноз характерен для первого типа мальформации. Прогноз при втором типе во многом определяется тяжестью сопутствующих аномалий развития. Третий тип часто сопровождается гипоплазией целой доли лёгкого с последующим развитием осложнений. Четвёртый тип после хирургического лечения имеет отличный прогноз, но требует особого внимания в связи с высокой вероятностью развития плевропульмональной бластомы[5].
Диспансерное наблюдение
Не разработано.
Профилактика
Всем беременным женщинам следует обязательно проводить антенатальный ультразвуковой скрининг для исключения врождённого порока развития лёгких, а при выявлении кистозных образований в лёгких беременная направляется на обследование в детские хирургические стационары[1].
Примечания
Литература
- Шестак Е. В. Кистозно-аденоматозная мальформация лёгкого II типа у новорождённого, проблемы ранней диагностики // Уральский медицинский журнал : Журнальная статья. — 2022. — Т. 21, № 1. — С. 77—84. — ISSN 2071-5943. — doi:10.52420/2071-5943-2022-21-1-77-84.
- Д. К. Ганиева, М. И. Шайхова. Роль визуальных исследований в диагностике врождённых пороков развития бронхолёгочной системы // Вестник национального детского медицинского центра. — 2022. — № 3.